US Pharm. 2017; 42 (1): HS16-HS20.
ABSTRACT: neuromusculaire blokkers (Nmba ‘ s) spelen een belangrijke rol bij de behandeling van een groot aantal ziekenhuispatiënten. De farmacologie van Nmba ‘ s is goed begrepen, maar het gebruik van deze middelen kan controversieel zijn. Nmba ‘ s komen vaak voor in chirurgische situaties en snelle sequentieintubatie, maar andere indicaties, zoals acuut respiratoir distress syndrome, therapeutische hypothermie en verhoogde intracraniale druk, zijn enigszins verdeeld. Het is van essentieel belang dat apothekers vertrouwd zijn met de klinische implicaties en uitkomsten van het gebruik van Nmba ‘ s. Daarnaast is het belangrijk om gelijktijdige overwegingen zoals sedatie, monitoring en omkering te begrijpen. Apothekers in het ziekenhuis moeten bekend zijn met de onlangs goedgekeurde nieuwe directe-omkeringsagent sugammadex (Bridion).
neuromusculaire blokkers (Nmba ‘ s) spelen een belangrijke rol bij de behandeling van een groot aantal ziekenhuispatiënten. Naast hun routinegebruik in chirurgische anesthesie, kunnen Nmba ‘ s waardevol zijn in vele nieuwe en evoluerende kritieke zorgsituaties. Daarom is het van essentieel belang dat de ziekenhuisapotheker vertrouwd raakt met de klinische implicaties en uitkomsten van het gebruik en de omkering van NMBA.
farmacologie
Nmba ‘ s oefenen hun farmacologische effecten uit door de signaaloverdracht in skeletspieren te moduleren. Actiepotentialen (veranderingen in elektrisch potentieel geassocieerd met de passage van een impuls langs het membraan van een spier of zenuwcel) die de skeletspieren bereiken, activeren de afgifte van acetylcholine in de motorische eindplaten. Acetylcholine bindt aan nicotinereceptoren aan de eindplaat, wat resulteert in de afgifte van Na+ (natrium) in spiervezels, wat het spieractiepotentieel activeert. De calciumionen worden dan vrijgegeven in het sarcoplasmic reticulum, die de band van myosin aan actin provoceren. Myosin zal blijven binden en zich langs actin plaatsen bewegen, die sarcomere verkorten, zolang calcium in de cel aanwezig is. Nmba ‘ s werken op twee manieren om dit proces te blokkeren.
depolariserende Nmba ‘ s werken als agonisten bij nicotinereceptoren.1 Ze houden de Ion-gated kanalen open, wat leidt tot spierfasciculatie totdat het ion potentieel is uitgeput, en vervolgens tot verlamming.2 Succinylcholine is de enige depolariserende nmba beschikbaar. Niet-depolariserende Nmba ‘ s zijn competitieve antagonisten op nicotinereceptoren, die acetylcholine aan de motorische eindplaat blokkeren.1 Dit voorkomt dat het actiepotentieel zich verspreidt, waardoor spiercellen ongevoelig worden voor motorische zenuwimpulsen. Spierverlamming treedt sequentieel op, beginnend met kleine, sneltrekkende spieren in de ogen en strottenhoofd en zich ontwikkelend naar de ledematen, romp, luchtwegen, intercostale spieren en middenrif. Herstel van neuromusculaire verstopping vindt plaats in de omgekeerde volgorde.2
als gevolg van hun mechanistische effecten op acetylcholine vertonen Nmba ‘ s veel bijwerkingen. Acetylcholine speelt een rol in histamine versie, muscarinic activering, vagolytische actie, en noradrenaline versie. Als gevolg hiervan zijn bijwerkingen zoals tachycardie en bradycardie, hypertensie en hypotensie, en bronchodilatatie en bronchospasmen waargenomen bij het gebruik ervan (tabel 1).
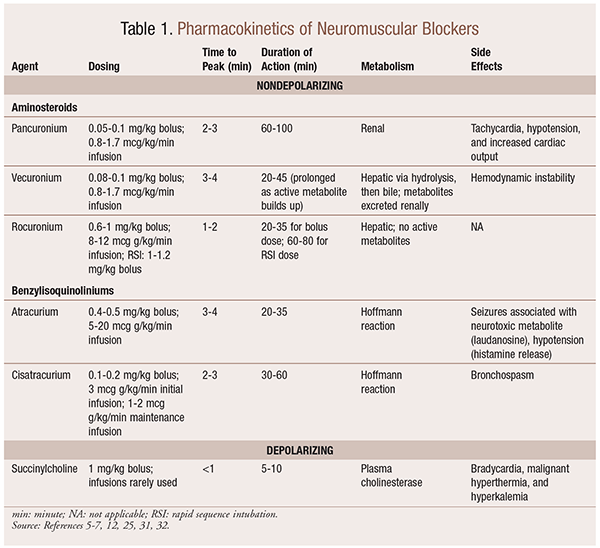
farmacokinetiek
afhankelijk van de situatie is het nuttig om een verscheidenheid aan kinetische profielen beschikbaar te hebben wanneer een NMBA wordt geselecteerd. Het snelle begin en de korte duur zijn nuttig voor indicaties zoals snelle opeenvolgingsintubatie (RSI), terwijl die met een langere duur van meer waarde in chirurgie zijn. Zie Tabel 1 voor een kort overzicht van kinetische profielen, inclusief dosering en vaak voorkomende bijwerkingen.
klinisch gebruik
chirurgisch: Nmba ‘ s zijn een hoofdbestanddeel van anesthesiologie en chirurgie sinds de introductie van succinylcholine in 1952.3-7 de keuze van het middel en de dosering varieert sterk afhankelijk van de chirurgische procedure en ook van het gebruik van alternatieve middelen, waaronder algemene anesthetica, lokale anesthetica en IV sedatiemedicijnen. Van primair belang bij het chirurgische gebruik van Nmba ‘ s is het bereiken van de juiste niveaus van spierblokkade zonder cardiovasculaire bijwerkingen te veroorzaken of de totale duur van de blokkade te verlengen tot voorbij het tijdsbestek van de chirurgische procedure.4 hoewel een volledige bespreking van de selectie van middelen en dosering voor chirurgische indicaties buiten het toepassingsgebied van dit artikel valt, zal de klinische omkering van deze effecten worden behandeld. Klinische monitoring van een patiënt die tijdens een chirurgische ingreep een middellang – tot langwerkend NMBA heeft gekregen, dient te bestaan uit het testen van perifere zenuwstimulatie (PNS) (hierna besproken).1,4
RSI: RSI is een zich ontwikkelend proces dat wordt gebruikt om de luchtwegen van een onstabiele patiënt te beveiligen. RSI-protocollen omvatten de toediening van een diepe sedatie-inductiemiddel (bijv. propofol, etomidaat, midazolam) met de bijna gelijktijdige toediening van een NMBA. Het gewenste resultaat is dat de patiënt zowel amnestische sedatie als diepgaande spierontspanning ontwikkelt, waardoor de kans op een succesvolle intubatie wordt verbeterd.8,9 de selectie van geschikte middelen dient gebaseerd te zijn op de farmacokinetiek en patiëntspecifieke klinische variabelen.
een ideaal middel voor RSI is een middel met zowel een snelle start als een snelle offset, wat de tijd van toediening tot intubatie verkort en ook de totale duur van verlamming vermindert.Een langdurige vertraging in de aanvang van het geneesmiddel verhoogt het totale risico op hypoxie voor de patiënt. Naarmate de begintijd langer wordt, moet er meer tijd verstrijken tussen de laatste ademhaling via de zak en de eerste ademhaling via de endotracheale buis. Verhoogde duur van verlamming verhoogt het risico op mislukte intubatie.10,11 in plaats van het snelle herstel dat met succinylcholine wordt waargenomen, kunnen stoffen met een langere duur, zoals rocuronium, meer dan 90 minuten respiratoire ondersteuning nodig hebben.12
een grote Cochrane review gepubliceerd in 2015 toonde aan dat succinylcholine superieur was aan rocuronium wat betreft gunstige intubatieomstandigheden. Deze bevindingen weerspiegelen waarschijnlijk het gunstige kinetische profiel van succinylcholine.Er bestaan echter verschillende belangrijke contra-indicaties voor het gebruik van succinylcholine in de klinische praktijk. Bij patiënten met een voorgeschiedenis van maligne hyperthermie of bij patiënten met een hoog risico op het ontwikkelen van hyperkaliëmie blijft rocuronium een levensvatbaar RSI-middel.
Kritieke Zorg
acuut respiratoir Distress Syndrome (Ards): een van de primaire klinische problemen bij patiënten die ARDS ontwikkelen, is het verminderen van druk en stress op de longen, waardoor extra ontsteking wordt verminderd na de initiële schade of belediging. Vanwege hun effecten op de diafragmatische toon, Nmba ‘ s zijn voorgesteld als een methode voor het verlagen van de beademings asynchronie en pulmonale druk. Er zijn drie primaire studies gepubliceerd in het Engels die het gebruik van Nmba ‘ s in de vroege fase van ARDS evalueerden.14-16 elk onderzoek toonde verhoogde oxygenatie aan bij patiënten die vroeg werden behandeld met een 48 uur durende continue infusie van cisatracurium. Een 2013 meta-analyse van gepoolde gegevens uit deze studies toonde aan dat vroege toediening van cisatracurium resulteerde in verminderde barotrauma (P = .02) en verminderde ziekenhuissterfte (P = .005), maar had geen effect op de duur van de mechanische ventilatie (P = .57).Op basis van deze bevindingen is het redelijk om nmba ‘ s te overwegen voor de behandeling van acute ARDS bij patiënten die zich presenteren op de IC.Hoewel het werkingsmechanisme voor alle niet-depolariserende Nmba ‘ s zou moeten bijdragen aan het voorgestelde mechanisme van klinisch voordeel bij ARDS, gebruikten gepubliceerde gerandomiseerde, gecontroleerde studies cisatracurium alleen in de interventionele groep. Of andere agentia een effect op deze resultaten zouden hebben, is in de literatuur niet behandeld.
therapeutische hypothermie: Nmba ‘ s zijn voorgesteld als onderdeel van vele behandelingsalgoritmen voor patiënten die therapeutische hypothermie ondergaan na een hartstilstand.18 door rillingen onder controle te houden, kunnen Nmba ‘ s het totale zuurstofverbruik verminderen. Hoewel dit niet is onderzocht in de kritieke zorg, zijn deze fysiologische veranderingen aangetoond bij operatiepatiënten die onderkoeld werden tijdens een cardiopulmonale bypass.19,20 in een retrospectieve studie bij 111 patiënten die therapeutische hypothermie ondergingen (18 met NMBA vs. 93 zonder), was er een verbetering in ziekenhuisoverleving (P=.004) die significant bleven na multivariate analyse van potentiële baseline confounders (95% BI, 1,56-33,38).Een trend in de richting van verbeteringen in de lactaatklaring en functionele resultaten werd ook waargenomen bij patiënten die continu nmba kregen.
een andere retrospectieve studie betrof de selectie van Nmba ‘ s bij patiënten die na een hartstilstand therapeutische hypothermie ondergingen.Met behulp van een multivariate analyse vergeleken de onderzoekers 201 patiënten die therapeutische hypothermie kregen (29,9% met cisatracurium Versus 17,9% met vecuronium). Cisatracurium was de enige onafhankelijke positieve voorspeller van overleving met een goede neurologische uitkomst (P=.014). Vanwege de retrospectieve aard en de kleine steekproefomvang van deze studie is het moeilijk om het totale vermogen te beoordelen om enig door vecuronium aangeboden verschil te detecteren dat vergelijkbaar is met wat werd waargenomen met cisatracurium. Het is mogelijk dat verstorende variabelen een sterkere invloed kunnen hebben dan de geselecteerde neuroblockade-agent op de totale uitkomsten.
verhoogde intracraniale druk (ICP): ICP wordt routinematig beheerd door diepe sedatie en analgesie, waardoor het zuurstofverbruik en het cerebrale metabolisme worden verminderd terwijl pijn, beweging en beademing asynchronie worden gecontroleerd.2 de toevoeging van Nmba ‘ s wordt alleen overwogen wanneer diepe sedatie onvoldoende is voor het beheersen van gevaarlijke verhogingen van ICP, vaak een gevolg van hoesten, zuigen of rillen.Er is aangetoond dat vroeg gebruik van NMBA leidt tot een lagere mortaliteit, maar ten koste van een verhoogde morbiditeit. Hsiang en collega ‘ s beoordeelden retrospectief gegevens over een cohort van 514 patiënten uit de traumatische Coma databank om het gebruik van vroeg uitgebreid nmba-gebruik versus kortdurend nmba-gebruik te evalueren. Het verblijf op de intensive care was gemiddeld 3 dagen langer, meer patiënten ontwikkelden pneumonie en er was een trend naar een verhoogd risico op sepsis bij patiënten met verlengde NMBA. Ook al waren er meer sterfgevallen in de niet-NMBA-groep, de NMBA-groep had een grotere incidentie van vegetatieve of ernstig gehandicapte overlevenden.Het gebruik van Nmba ‘ s bij verhoogde ICP leidt tot significante problemen bij het monitoren van de neurologische functie en de epileptische activiteit.
Reversal Agents
hoewel soms op de IC, is reversal van Nmba ‘ s een belangrijk onderdeel van de chirurgische behandeling van patiënten die paralytische middelen krijgen. Historisch gezien is dit voorgekomen door postoperatief gebruik van neostigmine.Neostigmine is een acetylcholinesteraseremmer (ACheI) die de afbraak van acetylcholine in de motorische eindplaat vermindert, waardoor de acetylcholineconcentratie toeneemt. Omdat niet-depolariserende Nmba ‘ s competitieve antagonisten van de nicotinereceptor zijn, verhoogt neostigmine de competitieve druk van acetylcholine op de plaats van werking van het geneesmiddel. Hoewel neostigmine effectief is in het verbeteren van de hersteltijden na toediening van NMBA, kan het onbetrouwbaar zijn vanwege het indirecte werkingsmechanisme.4,25 als de nmba-concentraties hoog genoeg zijn, kan het antagonisme niet worden overwonnen, ongeacht de toegediende dosis anticholinesterase. Er is aangetoond dat het niet volledig omkeren van nmba ‘ s postoperatief de percentages van residuele zwakte en dysfagie en het risico op aspiratie verhoogt.4,25 bovendien heeft neostigmine zijn eigen bijwerkingen door zijn werking op zowel de nicotine-als de muscarinereceptoren. Terwijl de nicotinereceptor via de NMBA wordt geblokkeerd, leidt het effect van neostigmine op de muscarinereceptor tot verhoogde bronchospasmen, maagmotiliteit, secreties en bradycardie.Om deze risico ‘ s te verminderen, moet een antimuscarine-agonist zoals atropine of glycopyrrolaat samen met neostigmine worden gebruikt om de verhoogde muscarine-activering te compenseren.in December 2015 keurde de FDA sugammadex (Bridion) goed, een nieuwe directe reversal agent voor rocuronium en vecuronium. Geclassificeerd als gamma-cyclodextrine, creëert sugammadex een drug-drugcomplex met vrije NMBA, waardoor de beschikbare agentconcentraties worden verminderd. Deze farmacokinetische effecten op de nmba-concentratie zijn zowel snel als volledig. Echter, vanwege hun grootte, cisatracurium, atracurium, en succinylcholine worden niet beïnvloed door sugammadex.Het primaire voordeel van sugammadex, vergeleken met neostigmine, is de snelheid waarmee omkering optreedt (2 minuten vs.17 minuten).27 in tegenstelling tot ACheIs, sugammadex heeft geen plafond effect; dat wil zeggen, met een groot genoeg sugammadex dosis, elke diepte van verlamming kan snel worden omgekeerd.Tot slot heeft het gebruik van sugammadex geen farmacodynamisch effect op muscarinereceptoren, waardoor het bijwerkingenprofiel van de medicatie significant wordt verminderd en de noodzaak om antimuscarinemiddelen te coadminsteren wordt vermeden. Dosering van sugammadex is gebaseerd op het niveau van de neuromusculaire blokkade, variërend van 2 mg/kg voor matige blokkade tot 16 mg/kg voor onmiddellijke opheffing.26,28
sedatie
Het is uiterst belangrijk te erkennen dat Nmba ‘ s weliswaar spierbewegingen voorkomen, maar geen effect hebben op het bewustzijnsniveau of het vermogen van de patiënt om pijn of ongemak waar te nemen, wat resulteert in een fenomeen dat wordt beschreven als onbedoeld bewustzijn.1 of het nu voor chirurgische of voor medische indicaties is, patiënten kunnen een risico lopen op onvoldoende sedatie of analgesie. Een casusreeks toonde aan dat tot 18% van de patiënten een zekere mate van bewustzijn behouden terwijl zij verlamd zijn.29 deze patiënten melden sensaties variërend van een dromerige toestand tot expliciet bewustzijn. Er zijn geen studies die specifieke richtlijnen geven over de behandeling van onbedoeld bewustzijn tijdens neuromusculaire blokkade. Hoe dan ook, het wordt als standaardpraktijk beschouwd om passende niveaus van analgesie en diepe sedatie voor en tijdens neuromusculaire blokkade vast te stellen en te handhaven.1
Monitoring
monitoring van patiënten die Nmba ‘ s gebruiken is noodzakelijk, maar de methoden worden vaak gecompliceerd door het klinisch verloop, gelijktijdige toediening van sedativa en analgetica en aanvullende therapeutische modaliteiten (bijv. therapeutische hypothermie). PNS wordt algemeen beschouwd als de monitoring methode van keuze, maar het heeft beperkingen. Aanvullende Controleparameters omvatten spontane ademhaling en trends in vitale functies.2
PNS wordt onafhankelijk aanbevolen voor patiënten die een continue infusie van Nmba ‘ s krijgen en als adjuvans in andere klinische situaties.1 Een trein-van-vier apparaat bevestigd aan de orbicularis oculi, ulnaire zenuw, of peroneale zenuw levert vier opeenvolgende elektrische stimuli. Bij afwezigheid van neuromusculaire blokkade, zal een gelijke trekrespons worden waargenomen voor alle vier de stimuli, resulterend in een T4/T1 Verhouding van 1. Bij een verlamde patiënt moet de reactie van de twitch met de eerste stimulus worden waargenomen, maar deze moet afnemen door de blokkade van motorische neuronen. Het doel is om een T4 / T1 Verhouding van ongeveer 0,25 te bereiken.1
complicaties
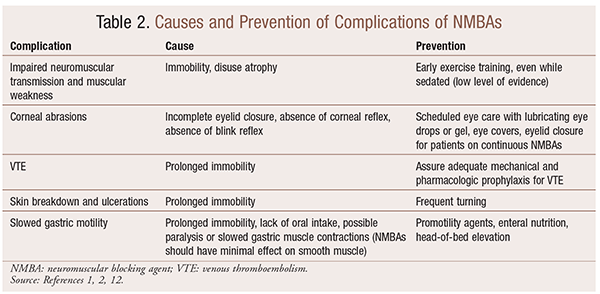
hoewel het gebruik van Nmba ‘ s in bepaalde situaties significante voordelen heeft, zijn er ook complicaties op korte en lange termijn. In de acute setting kan het gebruik van Nmba ‘ s leiden tot een verhoogde IC-verblijf, langdurige mechanische beademing, veneuze trombo-embolie, huidtranen en ulceraties, infectie, cornea schade en anafylaxie. Langdurige toediening kan leiden tot immobiliteit of verhoogde hersteltijd als gevolg van verminderde neuromusculaire transmissie en spierzwakte.In Tabel 2 worden verschillende aanbevelingen gegeven om deze effecten te voorkomen.
conclusie
de apotheker kan een zeer belangrijke rol spelen bij de regulering en het gebruik van Nmba ‘ s op een breed scala van klinische praktijklocaties. Door het werkingsmechanisme, Therapeutische indicaties, ondersteunende literatuur en klinische bijwerkingen van deze high-alert klasse van medicijnen te begrijpen, kan de apotheker een onschatbaar effect hebben op patiëntenzorg en patiëntveiligheid.
1. Murray MJ, DeBlock H, Erstad B, et al. Richtlijnen voor de klinische praktijk voor aanhoudende neuromusculaire blokkade bij de volwassen ernstig zieke patiënt. Crit Care Med. 2016;44:2079-2103.
2. Warr J, Thiboutot Z, Rose L, et al. Huidige therapeutische toepassingen, farmacologie en klinische overwegingen van neuromusculaire blokkers voor ernstig zieke volwassenen. Ann Pharmacother. 2011;45:1116-1126.
3. Foldes FF, McNall PG, Borrego-Hinojosa JM. Succinylcholine: een nieuwe benadering van spierontspanning in de anesthesiologie. N Engl J Med. 1952;247:596-600.
4. Naguib M, Lien CA. Farmacologie van spierverslappers en hun antagonisten. In: Miller ‘ s anesthesie. 7e ed. Miller RD, Eriksson LI, Fleisher LA, et al, eds. Philadelphia, PA: Churchill Livingstone; 2010.
5. Anectine (succinylcholine) bijsluiter. Princeton, NJ: Sandoz Inc; September 2010.
6. Rocuronium bijsluiter. Irvine, CA: Teva Parenteral Medicines, Inc; November 2008.
7. Nimbex (cisatracurium) bijsluiter. North Chicago, IL: Abbott Laboratories; 2010.
8. Sakles JC, Laurin EG, Rantapaa AA, Panacek EA. Luchtwegmanagement op de spoedeisende hulp; een eenjarige studie van 610 tracheale intubaties. Ann Emerg Med. 1998;31:325-332.
9. Tayal VS, Riggs RW, Marx JA, et al. Intubatie met een snelle sequentie bij een residentie van spoedeisende geneeskunde: succespercentage en bijwerkingen gedurende een periode van twee jaar. Acad Emerg Med. 1999;6:31-37.
10. Li J, Murphy-Lavoie H, Bugas C, et al. Complicaties van noodintubatie met en zonder verlamming. Am J Emerg Med. 1999;17:141-143.
11. Naguib M, Samarkandi AH, El-Din ME, et al. De dosis succinylcholine die nodig is voor uitstekende endotracheale intubatieomstandigheden. Anesth Analg. 2006;102:151-155.
12. Greenberg SB, Vender J. the use of neuromuscular blocking agents in the ICU: waar zijn we nu? Crit Care Med. 2013;41:1332-1344.
13. Tran DT, Newton EK, Mount VA, et al. Rocuronium versus succinylcholine voor snelle sequentie inductie intubatie. Cochrane Database Syst Rev. 2015; (10):CD002788.
14. Gainnier M, Roch A, Forel JM, et al. Effect van neuromusculaire blokkers op de gasuitwisseling bij patiënten met acuut respiratoir distress syndrome. Crit Care Med. 2004;32:113-119.
15. Forel JM, Roch A, Marin V, et al. Neuromusculaire blokkers verminderen de ontstekingsreactie bij patiënten met acute respiratory distress syndrome. Crit Care Med. 2006;34:2749-2757.
16. Papazian L, Forel JM, Gacouin A, et al. Neuromusculaire blokkers bij early acute respiratory distress syndrome. N Engl J Med. 2010;363:1107-1116.
17. Alhazzani W, Alshahrani M, Jaeschke R, et al. Neuromusculaire blokkers bij acute respiratory distress syndrome: een systemische beoordeling en meta-analyse van gerandomiseerde gecontroleerde studies. Crit Zorg. 2013; 17: R43.
18. Chamorro C, Borrallo JM, Romera MA, et al. Anesthesie en analgesie protocol tijdens therapeutische hypothermie na hartstilstand: een systematische herziening. Anesth Analg. 2010;110:1328-1335.
19. Cruise C, MacKinnon J, Tough J, Houston P. Comparison of meperidine and pancuronium for the treatment of rilling after cardiac surgery. Kan J Anaesth. 1992;39:563-568.
20. Sladen RN, Berend JZ, Fassero JS, et al. Vergelijking van vecuronium en meperidine op de klinische en metabole effecten van rillingen na hypotherme cardiopulmonale bypass. J Cardiothorac Vasc Anesth. 1995;9:147-153.
21. Salciccioli JD, Cocchi MN, Rittenberger JC, et al. Continue neuromusculaire blokkade wordt geassocieerd met een verminderde mortaliteit bij patiënten na een hartstilstand. Reanimatie. 2013;84:1728-1733.
22. Baker WL, Geronila G, Kallur R, et al. Effect van neuromusculaire blokkers op de resultaten bij patiënten die therapeutische hypothermie kregen na een hartstilstand. Analg Resusc Curr Res.2013;S1.
23. Hsiang JK, Chesnut RM, Crisp CB, et al. Vroege, routineverlamming voor intracraniale drukcontrole bij ernstig hoofdletsel: is het nodig? Crit Care Med. 1994;22:1471-1476.
24. Rangel-Castilla L, Gopinath S, Robertson CS. Behandeling van intracraniële hypertensie. Neurol Clin. 2008;26:521-541.
25. Caldwell JE. Klinische beperkingen van acetylcholinesterase-antagonisten. J Crit Zorg. 2009;24:21-28.
26. Bridion (sugammadex) package insert. Whitehouse Station, NJ: Merck & Co, Inc; July 2015.
27. Sacan O, White PF, Tufanogullari B, Klein K. Sugammadex reversal of rocuronium-induced neuromuscular blockade: a comparison with neostigmine-glycopyrrolate and edrophonium-atropine. Anesth Analg. 2007;10:569-574.
28. Meistelman C, Donati F. Do we really need sugammadex as an antagonist of muscle relaxants in anesthesia? Curr Opin Anaesthesiol. 2016;29:462-467.
29. Arnot-Smith J, Smith AF. Patient safety incidents involving neuromuscular blockade: analyse van de gegevens van het Britse nationale rapportage-en leersysteem van 2006 tot 2008. Anesthesie. 2010;65:1106-1113.
30. Price DR, Mikkelsen ME, Umscheid CA, Armstrong EJ. Neuromusculaire blokkers en neuromusculaire disfunctie verworven bij kritieke ziekte: een systematische review en meta-analyse. Crit Care Med. 2016;44:2070-2078.
31. Prielipp RC, Coursin DB, Scuderi PE, et al. Vergelijking van de infusievereisten en herstelprofielen van vecuronium en cisatracurium 51W89 bij patiënten op de intensive care. Anesth Analg. 1995;81:3-12.
32. Sparr HJ, Wierda JM, Proost JH, et al. Farmacodynamiek en farmacokinetiek van rocuronium bij patiënten op de intensive care. Br J Anaesth. 1997;78:267-273.