Protege la célula y mantiene su forma, las bacterias se pueden clasificar de acuerdo con su tipo de pared celular:
Las paredes Gram positivas son gruesas con poco lípidos.
Las paredes Gram negativas son mucho más delgadas, con dos capas. Algunas bacterias tienen una capa viscosa de polisacáridos y polipéptidos, lo que les permite asociar a objetos y proporcionar protección.
ribosomas de los años 70
Estos son para realizar la síntesis de proteínas. Son más pequeños que los ribosomas de los años 80 en las células eucariotas. Flagelo otra característica opcional es una proyección que se mueve para permitir que la celda se mueva. Una célula puede tener múltiples flagelos dispuestos a su alrededor.
Material nuclear
Masa plegada de ADN y ARN, también llamada zona nuclear, que contiene todos los genes necesarios para las funciones vitales. Los plásmidos son anillos adicionales de material genético que no son esenciales para la célula, a menudo contienen genes para la resistencia a los antibióticos.
Mesosoma
Un relleno de la membrana que es el sitio de la respiración ( como una mitocondria) – su forma mejora el área de superficie. La existencia del mesosoma está en disputa y la mayoría de los científicos creen que es un error en la técnica del microscopio electrónico.
Además, las bacterias poseen una estructura crucial que rodea toda la célula, el Peptidoglicano (PG), que forma un sacículo alrededor de la célula bacteriana, es un polímero esencial de la pared celular, ya que la interferencia con su síntesis o estructura conduce a la pérdida de la forma e integridad de la célula, seguida de la muerte bacteriana.
La capa de peptidoglicano, como se muestra en la Figura 2, consiste en una matriz de cadenas de polisacáridos compuestas de fracciones de azúcar alternadas (en cursiva) de ácido N-acetilmurámico (MurNAc), N-acetilglucosamina (GlcNAc), entrecruzadas a través de cadenas laterales de pentapéptidos.
Clasificación
Hans christian gram: Un microbiólogo danés, había desarrollado las tinciones de Gram con el fin de visualizar las bacterias más fácilmente al microscopio. Sobre la base del patrón de tinción, las bacterias patógenas se han clasificado en dos categorías principales:, Bacterias Gram (+) y Gram ( – ). En la Figura 3 se muestra una vista esquemática de la pared celular después de la tinción de Gram .
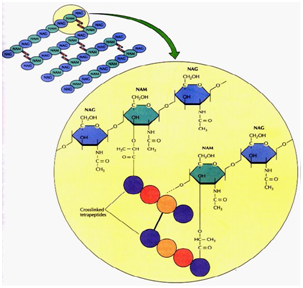
Figura 2: capa de Peptidoglicano.
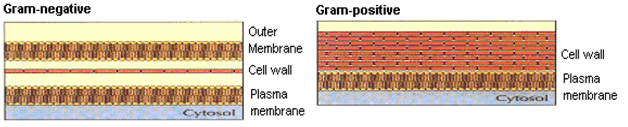
Figura 3: Gram+Ve y Gram-Ve de la Pared Celular.
La pared celular de gram ( + ): Las bacterias, aunque lo suficientemente complejas, son más simples que las de los organismos Gram ( -). En el exterior de la célula se encuentra un conjunto de determinantes antigénicos que ayuda a adherirse a una célula diana particular. La siguiente barrera es la pared celular, esponjosa, capa formadora de gel, es decir. capa de peptidoglicano externa a la membrana citoplasmática y representa el 50% del peso seco de la bacteria. Debajo de esta capa se encuentra la membrana celular citoplasmática lipoidea, por ejemplo, Estafilococos aureus, Estreptococos pneumoniae, Bacillus subtilis .
Con el gramo ( – ): Bacterias, la pared celular es más compleja y más lipoidea. Estas células generalmente contienen una membrana externa adicional, que contiene lipopolisacáridos complejos que codifican respuestas antigénicas. Debajo de esto se encuentra, menos impresionante, una capa de peptidoglicano, seguida de una membrana citoplasmática rica en fosfolípidos. e. g. Escherichia Coli, Haemophilus influenzae, Pseudomonas aeruginosa .
Los microorganismos son un grupo de organismos que incluyen a los vivos (ej. (b) Bacterias, hongos, protozoos, algas, etc.), así como organismos no vivos (ej. v) Virus).
Bacterias: Las bacterias son organismos unicelulares que se encuentran en la naturaleza en todos los seres vivos y no vivos en un rango de temperatura desde debajo de cero (psicrófilos) hasta 1000C (termófilos). Las bacterias se clasifican según la forma de la célula, según la temperatura en la que crecen, según el grupo de células, según la patogenecidad y la tinción. En cuanto a la tinción, se clasifican además en Gram positivo (Gram+ve) y Gram negativo (Gram-ve). Las bacterias Gram positivas muestran color violeta y las bacterias Gram negativas muestran color rosa en un procedimiento llamado Tinción de Gram desarrollado por C. Gram. Sobre la base de la patogenicidad, la clasificación es la enfermedad/infección patógena causante, es decir, infecciosa y no patógena-no infecciosa. En química medicinal, esta clasificación es importante.
Hongos: Los hongos son de distribución universal. Muchos son terrestres y prosperan mejor en el suelo. Algunos viven en tejidos de plantas y animales, mientras que el resto se encuentra en lugares acuáticos. Muchos hongos crecen en alimentos como pan, mermeladas, encurtidos, frutas y verduras. Los hongos son de naturaleza saprófita y parasitaria. Los saprófitos crecen en materia orgánica muerta, mientras que los parásitos viven en cuerpos vivos de otros animales. Los hongos parásitos incluyen Candida albicans, que es el agente causal de la candiditis.
Protozoos: Los protozoos son animales diminutos y acelulares sin tejidos y órganos que tengan uno o más núcleos. Viven en libertad o permanecen en asociación con animales y plantas. Algunos protozoos de naturaleza parasitaria incluyen la Ameba que causa amebiasis y el plasmodio que causa Malaria.Virus: Los virus son microorganismos acelulares que son parásitos obligados intracelulares. Ocupan una posición entre vivos y no vivos. Los virus son específicos del huésped y dependen de huéspedes como plantas, animales y bacterias para su supervivencia. Los virus son parásitos intracelulares inherentes a las células vivas. ex. La poliomielitis por M. causa poliomielitis, el VIH causa SIDA.
Infecciones por microbios patógenos: Muchos microorganismos o microbios son patógenos para las plantas, los animales y la vida humana, causando diversas enfermedades que provocan una gran mortalidad y morbilidad. Los microbios patógenos son microorganismos que causan enfermedades infecciosas. Estos organismos involucrados incluyen bacterias patógenas, que causan enfermedades como la peste, la tuberculosis y el ántrax; protozoos, que causan enfermedades como la malaria, la enfermedad del sueño y la toxoplasmosis; y también hongos que causan enfermedades como la tiña, la candidiasis o la histoplasmosis. Sin embargo, otras enfermedades como la gripe, la fiebre amarilla o el SIDA son causadas por virus patógenos, que no son organismos vivos. Las bacterias patógenas contribuyen a otras enfermedades de importancia mundial, como la neumonía causada por Estreptococos y Pseudomonas, y las enfermedades transmitidas por los alimentos, que pueden ser causadas por bacterias como Shigella, Campylobacter y Salmonella. Las bacterias patógenas también causan infecciones como el tétanos, la fiebre tifoidea, la difteria, la sífilis y la lepra . Cada especie parasitaria tiene una interacción característica con sus huéspedes. Microorganismos como las especies de Estafilococos o Estreptococos que causan infecciones de la piel neumonía, meningitis y otras formas de infecciones de superficie. Por otro lado, muchos organismos forman parte de la flora normal del cuerpo humano que existe en la piel, la nariz, el tracto urinario, el intestino, etc. sin causar enfermedad. Pero a veces se convirtieron en parásitos oportunistas y provocaron infecciones . Los parásitos intracelulares obligados, como la Rickettesia y la clamidia, son capaces de crecer y reproducirse solo dentro de las células huésped. Algunas especies como Pseudomonas aeruginosa, Burkholderia cenocepacia y Mycobacterium avium son parasitarias cuando el individuo sufre de células de inmunosupresión o fibrosis quística . El desarrollo de nuevos agentes terapéuticos para tratar o combatir estas infecciones/microorganismos infecciosos es un proceso continuo en la medicina clínica. Con el advenimiento de cepas resistentes a los antibióticos, la síntesis de nuevos fármacos se ha convertido en uno de los principales objetivos de los investigadores de todo el mundo.
Agentes antifúngicos: Un agente antimicótico es un medicamento, productos químicos u otras sustancias que eliminan selectivamente los patógenos fúngicos de un huésped con una toxicidad mínima para el huésped, que se encuentra más comúnmente en la piel, el cabello y las uñas. El hongo es un organismo eucariótico que se clasifica como un reino separado de las plantas, los animales y las bacterias. Los hongos contienen formas unicelulares, multinucleadas y multicelulares que se clasifican en función de sus esporas reproductivas y la naturaleza de las hifas. Se dividen sexual o asexualmente o de ambas maneras. Los hongos son casi enteramente multicelulares con excepción de la levadura Saccharomyces cerviseae, que es un hongo unicelular prominente. Los hongos son heterótrofos, derivando su energía de otro organismo, ya sea vivo o muerto. Los hongos son protistas eucariotas que difieren de las bacterias en muchos aspectos, ya que poseen una pared celular rígida que contiene quitina, manano, otros polisacáridos y su membrana citoplasmática contiene esterol. La principal diferencia entre las células fúngicas y las células vegetales es que las paredes celulares de los hongos contienen quitina, mientras que las plantas contienen celulosa .
Los agentes antifúngicos se clasifican según su modo de interferencia con:
- Síntesis de la pared celular,
- Integridad de la membrana plasmática,
- Síntesis de ácidos nucleicos,
- Función ribosómica (Figura 4).
La clasificación de los medicamentos antifúngicos se realiza según su modo de acción, a saber,
- Medicamentos antifúngicos sistémicos:
- Antibióticos de polienos: Anfotericina B.
- Derivados azólicos: (Imidazol: Ketoconazol, Miconazol; Triazol: Fluconazol, Itraconazol, Voriconazol, Posaconazol, Ravuconazol).
Equinocandina: Capsofungina, Anidulafungina, Micafungina. Antimetabolito: Flucitosina (5-FCEN). Nikkomicina. Medicamentos antimicóticos tópicos: Antibióticos de polieno: Anfotericina B, Nistatina, Hamicina, Natamicina, Rimocidina, Hitaquimicina, Filipina. Tranquilo: Clotrimazol, Ketoconazol, Miconazol, Econazol, Butaconazol, Oxiconazol, Sulconazol, Fenticonazol, Isoconazol, Bifonazol, Terconazol. , Que: Tolnaftato, Ácido undeciclínico, Povidona yodada, Triacetina, Violeta de genciana, Tiosulfato de sodio, Cicloporoxolamina, Ácido benzoico, Quinidocloro.Medicamentos antifúngicos sistémicos para infecciones superficiales: Benzofuranos heterocíclicos: Corticofunvina, Griseofulvina. - Alilamina: Terbinafina, Butenafina, Naftifina.Micología: La disciplina de la biología que se dedica al estudio de los hongos se conoce como micología. La micología se ocupa del estudio sistemático de los hongos, incluidas sus propiedades genéticas y bioquímicas. Las micosis que afectan a los seres humanos se pueden dividir en cuatro grupos en función del nivel de penetración en los tejidos corporales .Micosis superficiales: Causadas por hongos que crecen solo en la superficie más externa de la piel o el cabello. Un ejemplo de infección fúngica es la tiña Versicolor, una infección fúngica que comúnmente afecta la piel de los jóvenes, especialmente el pecho, la espalda, la parte superior de los brazos y las piernas.
- Micosis o dermatomicosis cutáneas: Causada por hongos que crecen solo en las capas superficiales de la piel, las uñas y el cabello, causando infecciones comúnmente conocidas como pie de atleta, tiña inguinal y tiña.Micosis subcutánea: Causada por hongos que penetran debajo de la piel en el tejido subcutáneo, conectivo y óseo. La más común es la esporotricosis, que ocurre entre jardineros y agricultores que entran en contacto directo con el suelo.
- Micosis sistémicas o profundas: Son causadas por patógenos fúngicos patógenos primarios y oportunistas. Los hongos patógenos primarios causan infección en un huésped normal; considerando que, los patógenos oportunistas requieren un huésped inmunodeprimente para establecer una infección (por ejemplo, cáncer, cirugía y SIDA). Los patógenos primarios generalmente obtienen acceso al huésped a través del tracto respiratorio e incluyen Coccidioides immitis, Histoplasma capsulatum, Blastomyces dermatitidis y Paracoccidioides brasiliensis. Los hongos oportunistas invaden a través del tracto respiratorio y alimentario, e incluyen Cryptococcus neoformans, Candida spp., Aspergillus spp., Penicillium marneffei, Zygomicetos, Trichosporon beigelii y Fusarium spp.
Micología-hongos patógenos: El estudio de hongos patógenos se conoce como micología médica. Los hongos patógenos causan enfermedades en los seres humanos u otros organismos. Los hongos patógenos comúnmente observados se enumeran a continuación,
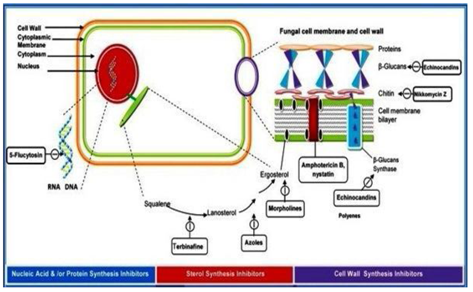
Figura 4: Clasificación de los agentes antifúngicos por su modo de acción.
Candida: Las especies de candida son patógenos humanos importantes que causan infecciones oportunistas en huéspedes inmunocomprometidos (enfermos de SIDA, pacientes con cáncer y pacientes trasplantados). Las infecciones causadas por la especie Candida son difíciles de tratar y podrían ser mortales. Las especies de Candida cuenta solo a 30-40% de los casos de muerte causada por las infecciones sistémicas. Las especies de hongos del género Candida generalmente viven comunalmente sobre y en el cuerpo humano. Hay un aumento en el desarrollo de resistencia a los medicamentos por parte de las especies de Candida a las terapias actuales, motivando a los investigadores a comprender su genética y descubrir nuevas dianas terapéuticas.
Aspergillus: Las esporas de Aspergillus en aerosol se encuentran casi en todas partes alrededor del ser humano y generalmente no tienen problemas de salud. Pero aún así, el aspergillus es capaz de causar enfermedades de tres maneras principales: por la producción de micotoxinas; por la inducción de respuestas alergénicas; y, por último, por las infecciones localizadas o sistémicas. Aspergillus flavus produce micotoxinas, aflatoxinas que pueden actuar como toxina y carcinógeno, y tienen la capacidad de contaminar alimentos como los frutos secos.
Cryptococcus: La mayoría de las especies de Cryptococcus se encuentran en el suelo y generalmente no causan enfermedades en los seres humanos. La excepción es Cryptococcus neoformans, que causa enfermedades en pacientes inmunodepresivos como el SIDA, causando una forma grave de meningitis y meningoencefalitis.
Histoplasma: El Histoplasma capsulatum puede causar histoplasmosis en humanos, perros y gatos. La infección generalmente se debe a la inhalación del aire contaminado y es frecuente.
Pneumocystis: Pneumocystis jirovecii puede causar una forma de neumonía en personas con sistemas inmunitarios debilitados, como ancianos, pacientes con SIDA y niños nacidos prematuros.
Stachybotrys: Stachybotrys chartarum puede causar daño respiratorio y dolores de cabeza severos, en casas que están persistentemente húmedas.
Infección fúngica prominente en enfermedades particulares: La asociación de los hongos más comunes junto con el paciente que sufre la enfermedad en particular se enlista a continuación,
- Especies de Candida, especies de Aspergillus, especies de Phycomyces: Leucopenia.Zygomycetes, Rhizopus, Mucor, Absidia: Diabetes.
- Candida, Criptococo, Histoplasma: Neoplasias malignas y enfermedad de Hodgkin.
- Candida, Criptococo, Histoplasma: SIDA.
Hongos clínicamente significativos y el sitio al que afectan: La patogenicidad y la virulencia de los hongos causantes de infecciones, en humanos, es una preocupación importante en el mundo clínico, que se centra en los principales agentes causantes de la enfermedad, particularmente Candida, Cryptococcus y Aspergillus spp. La gran diversidad de hongos potencialmente dañinos que existen fuera de estos grupos, aunque raros, todavía pueden tener potencial para ser más importantes que los hongos clínicos comunes. El sitio afectado por los hongos clínicamente significativos se enumeran a continuación,
- Malassezia furfur y Exophiala werneckii: Superficial skin.
- Piedraia hortae and Trichosporon beigelii: Hair.
- Microsporum species: Skin and hair.
- Epidermophyton species: Skin and nails.
- Trichophyton species: Skin, hair and nails.
- Sporothrix schenckii, Cladosporium species: Chromoblastomycosis.
- Histoplasma capsulatum, Penicillium species: Systemic respiratory.
- Blastomyces dermatitidis: Subcutaneous/respiratory.
- Cryptococcus neoformans: Respiratory/CNS.
Antifungal resistance: El desarrollo de resistencia a los medicamentos en hongos es un concepto amplio, que describe el fracaso de la terapia antifúngica actual para superar la infección por hongos. Las terapias antifúngicas están diseñadas para erradicar la infección fúngica mediante diversos mecanismos de acción, como interrumpir sus capacidades reproductivas, destruir las paredes celulares o modificar el ADN fúngico y alterar el funcionamiento celular. La resistencia antifúngica se ha clasificado tradicionalmente como tres tipos
- Primaria (intrínseca),
- Secundaria (adquirida),
- Resistencia clínica.
En la última década, los microorganismos se están volviendo resistentes a los medicamentos a un ritmo mucho más rápido que el ritmo de descubrimiento de nuevos medicamentos. La resistencia a los medicamentos de los hongos se observa importunadamente en pacientes con sistema inmunitario débil que sufren enfermedades como el SIDA y el cáncer. Por lo tanto, los investigadores se enfrentan a un gran desafío para desarrollar nuevos antimicóticos, seguros y más efectivos, teniendo en cuenta el aumento de infecciones oportunistas en el huésped inmunocomprometido. Esto se puede superar mediante el descubrimiento de nuevos fármacos que actúan mediante mecanismos de acción novedosos .
perspectiva Histórica: En 1903, de Beurmann y Gougerot fueron los primeros en discutir el uso de yoduro de potasio para tratar la esporotricosis. Whitfield en 1907 trató infecciones fúngicas superficiales usando pomada. A mediados de la década de 1940, las sulfonamidas se utilizaron para tratar la micosis paracoccidioida, aunque tenían una eficacia limitada hacia las propiedades fungistáticas y requerían tiempos más largos para el tratamiento con una alta tasa de recaída. Esto fue seguido por el uso comercial de la penicilina en la década de 1940. En rápida sucesión, llegó el descubrimiento y desarrollo de la estreptomicina en 1944 y el bencimidazol, el primer azol con actividad antimicótica notable, fue descubierto en 1944. Fue seguido por los descubrimientos de Cloranfenicol en 1947 y clortetraciclina en 1948. En 1948 se utilizó hidroxistilbamidina, un agente antiprotozoario con acción antimicótica para tratar la blastomicosis. En 1951, Hazen y Brown descubrieron el primer antibiótico de polieno llamado nistatina, polieno tópico y oral de uso común. En 1952 se descubrió que los compuestos de bencimidazol sustituidos tenían propiedades antifúngicas. Los macrólidos se desarrollaron en 1952 con propiedades bacteriostáticas. En 1956 Gold et al. reportaron las propiedades antifúngicas del polieno anfotericina B, que fue el primer antifúngico sistémico significativamente efectivo. Se convirtió en el estándar y pronto reemplazó a la hidroxi estilbamidina. La anfotericina B disfrutó del estatus principal de único agente antimicótico disponible para tratar las micosis sistémicas durante casi una década, con el que se compararon las terapias más nuevas para las micosis sistémicas. En 1957, la flucitosina, fue desarrollada como un agente antifúngico que no había proporcionado resultados favorables para su uso como agente citostático. El uso de la glucitosina como monofármaco a menudo desarrolló resistencia a los hongos, lo que llevó al uso en combinación con anfotericina B para superar la resistencia. El primer agente antimicótico oral significativo griseofulvina se desarrolló en 1958, y estuvo disponible para el tratamiento de micosis superficiales. Antes de la griseofulvina, el tratamiento de las dermatofitosis superficiales solo se realizaba con medicamentos tópicos que no eran especialmente eficaces contra la tiña de la cabeza y la Onicomicosis. Los Penicilina semisintéticos, Cefalosporinas y Glicopéptidos se desarrollaron a partir de 1958. El desarrollo de clormidazol como crema al 5% en 1958, fue beneficioso en una amplia gama de micosis cutáneas. En la década de 1960, se informó que el tiabendazol y el mebendazol tenían propiedades antifúngicas y antihelmínticas. En 1969 se introdujeron los imidazoles, clotrimazol y miconazol, que pronto fue seguido por econazol en 1974. Las alilaminas descubiertas en 1974 son las otras clases de medicamentos antifúngicos que tienen un impacto significativo en la terapia antifúngica, especialmente para dermatomicosis superficiales, incluida la onicomicosis. El ketoconazol se desarrolló en 1977 y desde entonces se ha convertido en el estándar entre los azoles. A mediados de la década de 1980 se descubrieron dos triazoles de amplio espectro disponibles por vía oral, Fluconazol (1982) e Itraconazol (1984). Entre 1990 y 1999 se inició una intensa investigación para desarrollar nuevos agentes antifúngicos y se introdujeron tres azoles, Voriconazol (2000), Posaconazol (2005)-Schering-Plough, Ravuconazol (2007) y tres nuevas equinocandinas (Caspofungina (2002), Anidulafungina (2004) y Micafungina (2006) para uso clínico .