chroni komórkę i utrzymuje jej kształt, bakterie można podzielić na kategorie według typu ściany komórkowej:
ściany Gram-dodatnie są grube, z niewielką ilością lipidów.
ściany Gram ujemne są znacznie cieńsze, z dwiema warstwami. Niektóre bakterie mają śluzowatą warstwę polisacharydów i polipeptydów, co pozwala im przyczepić się do przedmiotów i zapewnić ochronę.
rybosomy 70s
służą do wykonywania syntezy białek. Są mniejsze niż rybosomy 80s w komórkach eukariotycznych. Flagellum inną opcjonalną funkcją jest projekcja, która porusza się, aby umożliwić ruch komórki. Komórka może mieć wokół siebie wiele wici.
Materiał jądrowy
złożona masa DNA i RNA, zwana także strefą jądrową-zawierająca wszystkie geny niezbędne do pełnienia funkcji życiowych. Plazmid to dodatkowe pierścienie materiału genetycznego, które nie są niezbędne dla komórki, często zawierają geny oporności na antybiotyki.
Mezosom
wypełnienie błony, która jest miejscem oddychania (podobnie jak mitochondrion) – jej kształt poprawia powierzchnię. Istnienie mezosomu jest kwestionowane i większość naukowców uważa, że jest to błąd w technice mikroskopu elektronowego.
ponadto bakterie posiadają kluczową strukturę otaczającą całą komórkę, Peptydoglikan (PG), który tworzy sacculus wokół komórki bakteryjnej, jest niezbędnym polimerem ściany komórkowej, ponieważ ingerencja w jej syntezę lub strukturę prowadzi do utraty kształtu i integralności komórki, a następnie śmierci bakterii.
warstwa peptydoglikanów, jak pokazano na fig.2, składa się z matrycy łańcuchów polisacharydowych złożonych z naprzemiennych (kursywą) grup cukrowych N-acetylomuramicznych (MurNAc) N-acetyloglukozaminy (GlcNAc) usieciowanych przez pentapeptydowe łańcuchy boczne.
Klasyfikacja
Hans christian gram: Duński mikrobiolog, opracował plamy grama w celu łatwiejszej wizualizacji bakterii pod mikroskopem. Na podstawie wzorca barwienia bakterie chorobotwórcze zostały podzielone na dwie główne kategorie, a mianowicie., Bakterie Gram (+) i Gram ( – ). Schematyczny widok ściany komórkowej po barwieniu grama przedstawiono na fig. 3 .
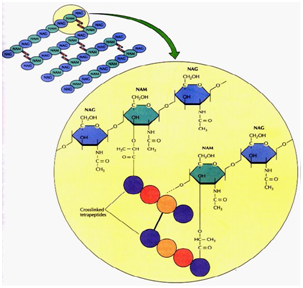
Rysunek 2: warstwa Peptydoglikanów.
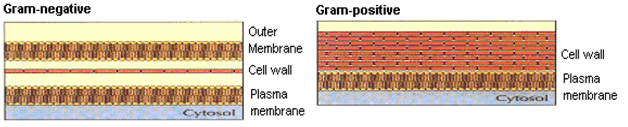
Rysunek 3: ściana komórkowa Gram+Ve i Gram-Ve.
ściana komórkowa bakterii gram ( + ), chociaż jest wystarczająco złożona, jest prostsza niż ściana organizmów Gram ( -). Na samym zewnątrz komórki znajduje się zestaw determinantów antygenowych, które pomagają przylegać do konkretnej komórki docelowej. Kolejną barierą jest ściana komórkowa, gąbczasta, żelotwórcza warstwa, czyli warstwa peptydoglikanów zewnętrzna do błony cytoplazmatycznej i stanowi 50% suchej masy bakterii. Pod tą warstwą znajduje się lipoidalna błona komórkowa cytoplazmatyczna np. Staphylococci aureus, Streptococci pneumoniae, Bacillus subtilis .
W przypadku bakterii gram ( – ): ściana komórkowa jest bardziej złożona i bardziej lipoidalna. Komórki te zazwyczaj zawierają dodatkową, zewnętrzną błonę, która zawiera złożone lipopolisacharydy kodujące odpowiedzi antygenowe. Poniżej znajduje się mniej imponująca warstwa peptydoglikanu, po której następuje bogata w fosfolipidy błona cytoplazmatyczna. np. Escherichia Coli, Haemophilus influenzae, Pseudomonas aeruginosa .
mikroorganizmy to grupa organizmów, do których należą żywe (np. B) bakterie, grzyby, pierwotniaki, glony itp.), a także organizmy nieożywione (np. (V) wirus).
bakterie: bakterie to jednokomórkowe organizmy występujące w przyrodzie na wszystkich żywych i nieożywionych istotach w zakresie temperatur od poniżej zera (psychrofile) do do 1000C (ciepłolubne). Bakterie są klasyfikowane według kształtu komórki, temperatury, w jakiej rosną, na podstawie grupy komórek, w zależności od patogenetyczności i barwienia. Na gruncie barwienia są one dalej klasyfikowane jako Gram-dodatnie (Gram + ve) i Gram-ujemne (Gram-ve). Bakterie Gram-dodatnie wykazują kolor fioletowy, a bakterie Gram-ujemne kolor różowy w procedurze zwanej barwieniem Gram opracowanej przez C. gram. Na podstawie patogenności klasyfikuje się chorobę chorobotwórczą / infekcję powodującą tj. zakaźną i niepatogenną – niezakaźną. W chemii medycznej ta klasyfikacja jest ważna.
grzyby: grzyby są uniwersalne w dystrybucji. Wiele z nich jest lądowych i najlepiej rozwija się w glebie. Niektóre żyją w tkankach roślin i zwierząt, podczas gdy reszta znajduje się w miejscach wodnych. Wiele grzybów rośnie na produktach spożywczych, takich jak chleb, dżemy, ogórki kiszone, owoce i warzywa. Grzyby mają charakter saprofityczny i pasożytniczy. Saprofity rosną na martwej materii organicznej, podczas gdy pasożyty żyją na żywych ciałach innych zwierząt. Grzyby pasożytnicze obejmują Candida albicans, który jest czynnikiem sprawczym Candiditis.
pierwotniaki: pierwotniaki są drobnymi i acelularnymi zwierzętami bez tkanek i narządów posiadających jedno lub więcej jąder. Żyją na wolności lub pozostają w kontakcie ze zwierzętami i roślinami. Niektóre pierwotniaki, które są pasożytnicze w przyrodzie, to Ameba powodująca amebiasis i Plasmodium powodujące malarię.
wirusy: wirusy są acelularnymi, drobnoustrojami, które są wewnątrzkomórkowymi pasożytami obligatoryjnymi. Zajmują pozycję pomiędzy żywymi i nieożywionymi. Wirusy są specyficzne dla gospodarza i zależą od gospodarzy, takich jak rośliny, zwierzęta i bakterie, dla ich przetrwania. Wirusy są wrodzonymi wewnątrzkomórkowymi pasożytami żywych komórek. ex. M. poliomyelitis powoduje Poliomyelitis, HIV powoduje AIDS.
Zakażenia drobnoustrojami chorobotwórczymi: Wiele mikroorganizmów lub drobnoustrojów jest patogennych dla roślin, zwierząt i życia ludzkiego, powodując różne choroby prowadzące do znacznej śmiertelności i zachorowalności. Drobnoustroje chorobotwórcze to mikroorganizmy powodujące choroby zakaźne. Organizmy te zaangażowane obejmują bakterie chorobotwórcze, powodujące choroby, takie jak dżuma, gruźlica i wąglik; pierwotniaki, powodujące choroby, takie jak malaria, śpiączka i toksoplazmoza; a także grzyby powodujące choroby, takie jak grzybica, candidiatis lub histoplazmoza. Jednak inne choroby, takie jak grypa, żółta febra lub AIDS, są spowodowane przez wirusy chorobotwórcze, które nie są organizmami żywymi. Bakterie chorobotwórcze przyczyniają się do innych ważnych na świecie chorób, takich jak zapalenie płuc wywołane przez paciorkowce i Pseudomonas oraz choroby przenoszone przez żywność, które mogą być spowodowane przez bakterie takie jak Shigella, Campylobacter i Salmonella. Bakterie chorobotwórcze powodują również infekcje, takie jak tężec, dur brzuszny, błonica, kiła i trąd . Każdy gatunek pasożytniczy ma charakterystyczną interakcję z żywicielami. Drobnoustroje, takie jak Staphylococcus lub paciorkowce, które powodują infekcje skóry zapalenie płuc, zapalenie opon mózgowych i inne formy infekcji powierzchniowych. Z drugiej strony, wiele organizmów jest częścią normalnej flory ludzkiego ciała, które występują na skórze, nosie, drogach moczowych, jelitach itp. bez wywoływania chorób. Ale czasami stały się oportunistyczne pasożyty i doprowadziły do infekcji . Obligatoryjne pasożyty wewnątrzkomórkowe, takie jak Riketezja i Chlamydia, są w stanie rosnąć i rozmnażać się tylko w komórkach gospodarza. Niektóre gatunki, takie jak Pseudomonas aeruginosa, Burkholderia cenocepacia i Mycobacterium avium są pasożytnicze, gdy osoba cierpi na supresję immunologiczną lub komórki mukowiscydozy . Opracowywanie nowych środków terapeutycznych do leczenia lub zwalczania tych infekcji/mikroorganizmów zakaźnych jest procesem ciągłym w medycynie klinicznej. Wraz z pojawieniem się szczepów odpornych na antybiotyki synteza nowych leków stała się jednym z głównych celów naukowców na całym świecie.
leki przeciwgrzybicze: Środek przeciwgrzybiczy jest lekiem, substancjami chemicznymi lub innymi substancjami, które selektywnie eliminują patogeny grzybicze z gospodarza przy minimalnej toksyczności dla gospodarza, który najczęściej występuje na skórze, włosach i paznokciach. Grzyb jest organizmem eukariotycznym, który jest klasyfikowany jako odrębne królestwo od roślin, zwierząt i bakterii. Grzyby zawierają jednokomórkowe, wielojądrowe i wielokomórkowe formy, które są klasyfikowane na podstawie ich zarodników rozrodczych i charakteru strzępek. Dzielą się seksualnie lub aseksualnie lub w obie strony. Grzyby są prawie całkowicie wielokomórkowe z wyjątkiem drożdży Saccharomyces cerviseae, które są wybitnym jednokomórkowym grzybem. Grzyby są heterotroficzne, czerpiąc swoją energię z innego organizmu, żywego lub martwego. Grzyby są eukariotycznymi protistami różniącymi się od bakterii pod wieloma względami, ponieważ posiadają sztywną ścianę komórkową zawierającą chitynę, mannan, inne polisacharydy, a ich błona cytoplazmatyczna zawiera sterol. Główną różnicą między komórkami grzybów a komórkami roślinnymi jest to, że ściany komórek grzybów zawierają chitynę, podczas gdy rośliny zawierają celulozę .
leki przeciwgrzybicze klasyfikuje się według ich sposobu zakłócania:
- syntezy ściany komórkowej,
- integralności błony komórkowej,
- syntezy kwasu nukleinowego,
- funkcji Rybosomalnej (ryc. 4).
klasyfikacja leków przeciwgrzybiczych jest dokonywana na podstawie ich sposobu działania, mianowicie
- ogólnoustrojowe leki przeciwgrzybicze:
- antybiotyki polienowe: amfoterycyna B.
- pochodne azolowe: (imidazol: ketokonazol, mikonazol; triazol: flukonazol, itrakonazol, worykonazol, pozakonazol, Ravukonazol). ogółem>
Echinokandyna: Kapsofunginie, Anidulafunginie, Mikafunginach, ogółem> Antymetabolit: Flucytozyna( 5-FCEN). Nikkomycin. są> miejscowe leki przeciwgrzybicze: są >antybiotyki polienowe: Amfoterycyna B, Nystatyna, Hamycyna, natamycyna, Rimocydyna, Hitachimycyna, Filipina.uspokajające: klotrimazolu, ketokonazolu, mikonazolu, ekonazolu, Butakonazolu, Oksykonazolu, Sulkonazolu, Fentikonazolu, Izokonazolu, Bifonazolu,Terkonazolu. które: Tolnaftan, kwas Undecyklinowy, powidon jod, triacetyna, fiołek goryczkowy, tiosiarczan sodu, Cykloporoksolamina, kwas benzoesowy, Chinidochlor.
- ogólnoustrojowe leki przeciwgrzybicze stosowane w zakażeniach powierzchownych:
- heterocykliczne benzofurany: Kortykofunvin, Griseofulvin.
- Alliloamina: Terbinafina, Butenafina, naftyfina.
Mikologia: dyscyplina biologii zajmująca się badaniem grzybów jest znana jako mikologia. Mykologia zajmuje się systematycznym badaniem grzybów, w tym ich właściwości genetycznych i biochemicznych. Grzybice wpływające na ludzi można podzielić na cztery grupy w zależności od poziomu penetracji do tkanek ciała, jak .
- grzybice powierzchowne: wywołane przez grzyby rosnące tylko na zewnętrznej powierzchni skóry lub włosów. Przykładem zakażenia grzybiczego jest grzybica Versicolor, zakażenie grzybica, która często wpływa na skórę młodych ludzi, zwłaszcza klatki piersiowej, pleców, ramion i nóg.
- grzybice skórne lub grzybice skórne: Spowodowane przez grzyby rosnące tylko w powierzchownych warstwach skóry, paznokci i włosów powodujących infekcje powszechnie znane jako grzybica stóp, grzybica pachwin.
- grzybice podskórne: spowodowane przez grzyby przenikające pod skórę do tkanki podskórnej, łącznej i kostnej. Najczęstszą jest sporotrichoza, występująca wśród ogrodników i rolników, którzy mają bezpośredni kontakt z glebą.
- grzybice ogólnoustrojowe lub głębokie: są wywoływane przez pierwotne patogenne i oportunistyczne patogeny grzybicze. Pierwotne grzyby chorobotwórcze powodują infekcję u normalnego gospodarza; natomiast patogeny oportunistyczne wymagają odpornościowego żywiciela depresyjnego w celu ustalenia zakażenia (np. raka, chirurgii i AIDS). Główne patogeny Zwykle uzyskują dostęp do gospodarza przez drogi oddechowe i obejmują Coccidioides immitis, Histoplasma capsulatum, Blastomyces dermatitidis i Paracoccidioides brasiliensis. Grzyby oportunistyczne atakują przez drogi oddechowe i pokarmowe i obejmują Cryptococcus neoformans, Candida spp., Aspergillus spp., Penicillium marneffei, Zygomycetes, Trichosporon beigelii i Fusarium spp.
Mikologia-grzyby chorobotwórcze: Badania grzybów chorobotwórczych określa się mianem Mykologii medycznej. Grzyby chorobotwórcze powodują choroby u ludzi lub innych organizmów. Poniżej przedstawiono powszechnie obserwowane grzyby chorobotwórcze,
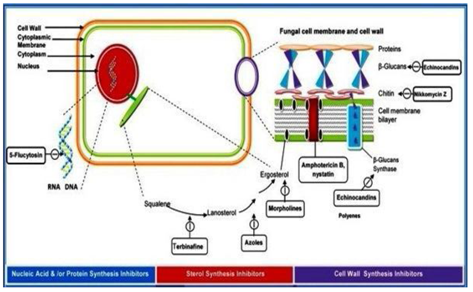
Rysunek 4: klasyfikacja leków przeciwgrzybiczych według ich sposobu działania.
Candida: gatunki Candida są ważnymi ludzkimi patogenami powodującymi zakażenia oportunistyczne u gospodarzy z upośledzoną odpornością (chorzy na AIDS, pacjenci z rakiem i pacjenci po przeszczepie). Zakażenia wywołane przez gatunki Candida są trudne do wyleczenia i mogą być śmiertelne. Same gatunki Candida stanowią 30-40% przypadków śmierci spowodowanych zakażeniami ogólnoustrojowymi. Grzyby z rodzaju Candida na ogół żyją wspólnie na i w organizmie człowieka. Wzrasta rozwój oporności na leki przez gatunki Candida na obecne terapie, motywując naukowców do zrozumienia ich genetyki i odkrywania nowych celów terapeutycznych.
Aspergillus: aerozolizowane zarodniki Aspergillus znajdują się prawie wszędzie wokół człowieka i na ogół nie mają problemów zdrowotnych. Ale nadal Aspergillus jest zdolny do powodowania choroby na trzy główne sposoby: przez produkcję mykotoksyn; przez indukcję odpowiedzi alergennych; i wreszcie przez zlokalizowane lub ogólnoustrojowe infekcje. Aspergillus flavus produkuje mykotoksyny, aflatoksyny, które mogą działać zarówno jako toksyny i rakotwórcze, posiadające zdolność do zanieczyszczania środków spożywczych, takich jak orzechy.
Cryptococcus: większość gatunków Cryptococcus występuje w glebie i na ogół nie powoduje chorób u ludzi. Wyjątkiem są Cryptococcus neoformans, które powodują choroby u pacjentów z depresją immunologiczną, takich jak AIDS, powodując ciężką postać zapalenia opon mózgowo-rdzeniowych i meningo-encephalitis.
Histoplasma: Histoplasma capsulatum może powodować histoplazmozę u ludzi, psów i kotów. Zakażenie jest zwykle spowodowane wdychaniem zanieczyszczonego powietrza i jest powszechne.
Pneumocystis: Pneumocystis jirovecii może powodować zapalenie płuc u osób z osłabionym układem odpornościowym, takich jak osoby starsze, pacjenci z AIDS i wcześniaki.
Stachybotrys: Stachybotrys chartarum może powodować uszkodzenia dróg oddechowych i silne bóle głowy, w domach, które są stale wilgotne.
zakażenie grzybicze widoczne w poszczególnych chorobach: związek najczęściej występujących grzybów wraz z pacjentem cierpiącym na daną chorobę jest wymieniony poniżej,
- gatunki Candida, gatunki Aspergillus, gatunki Phycomyces: leukopenia.
- Zygomycetes, Rhizopus, Mucor, Absidia: cukrzyca.
- Candida, Cryptococcus, Histoplasma: nowotwory złośliwe i choroba Hodgkina.
- Candida, Cryptococcus, Histoplasma: AIDS.
klinicznie istotne grzyby i miejsca, na które wpływają: patogeniczność i zjadliwość grzybów powodujących infekcje u ludzi jest głównym problemem w świecie klinicznym, który koncentruje się na głównych czynnikach wywołujących chorobę, w szczególności Candida, Cryptococcus i Aspergillus spp. Duża różnorodność potencjalnie szkodliwych grzybów istniejących poza tymi grupami, choć rzadkie mogą nadal mieć większe znaczenie niż typowe grzyby kliniczne. Miejsca dotknięte klinicznie istotnymi grzybami są wymienione poniżej,
- Malassezia furfur i Exophiala werneckii: Superficial skin.
- Piedraia hortae and Trichosporon beigelii: Hair.
- Microsporum species: Skin and hair.
- Epidermophyton species: Skin and nails.
- Trichophyton species: Skin, hair and nails.
- Sporothrix schenckii, Cladosporium species: Chromoblastomycosis.
- Histoplasma capsulatum, Penicillium species: Systemic respiratory.
- Blastomyces dermatitidis: Subcutaneous/respiratory.
- Cryptococcus neoformans: Respiratory/CNS.
Antifungal resistance: Rozwój lekooporności u grzybów to szerokie pojęcie, które opisuje niepowodzenie obecnej terapii przeciwgrzybiczej w przezwyciężeniu infekcji grzybiczej. Terapie przeciwgrzybicze mają na celu wyeliminowanie infekcji grzybiczej za pomocą różnych mechanizmów działania, takich jak zakłócanie ich zdolności rozrodczych, niszczenie ścian komórkowych lub modyfikowanie DNA grzyba i zmiana funkcjonowania komórki. Oporność przeciwgrzybicza tradycyjnie klasyfikuje się jako trzy typy
- pierwotna (wewnętrzna),
- wtórna (nabyta),
- oporność kliniczna.
w ostatniej dekadzie mikroorganizmy stają się oporne na leki w znacznie szybszym tempie niż tempo odkrywania nowych leków. Lekooporność grzybów jest natarczywie obserwowana u pacjentów ze słabym układem odpornościowym cierpiących na choroby takie jak AIDS i rak. Naukowcy stoją więc przed poważnym wyzwaniem opracowania nowych, bezpiecznych i bardziej skutecznych leków przeciwgrzybiczych, biorąc pod uwagę wzrost zakażeń oportunistycznych u gospodarza upośledzonego odpornościowo. Można to przezwyciężyć dzięki odkryciu nowych leków działających w oparciu o nowe mechanizmy działania .
perspektywa historyczna: W 1903 roku de Beurmann i Gougerot jako pierwsi omówili zastosowanie jodku potasu w leczeniu sporotrichozy. Whitfield w 1907 leczył powierzchowne infekcje grzybicze za pomocą maści. W połowie lat czterdziestych XX wieku sulfonamidy były stosowane w leczeniu grzybicy paracoccidioido, chociaż miały ograniczoną skuteczność w stosunku do właściwości fungistatycznych i wymagały dłuższych czasów leczenia z wysokim współczynnikiem nawrotów. Nastąpiło to po komercyjnym zastosowaniu penicyliny w latach 40. W szybkim tempie odkryto i opracowano streptomycynę w 1944 r., A benzimidazol jako pierwszy Azol o zauważalnej aktywności przeciwgrzybiczej odkryto w 1944 r. Następnie odkryto chloramfenikol w 1947 i chlortetracyklinę w 1948. W 1948 w leczeniu blastomikozy zastosowano Hydroksystylbamidynę, środek przeciwpierwotniaczkowy o działaniu przeciwgrzybiczym. W 1951 Hazen i Brown odkryli pierwszy antybiotyk polienowy o nazwie nystatyna, powszechnie stosowany miejscowo i doustnie polien. W 1952 roku stwierdzono, że podstawione związki benzimidazolu mają właściwości przeciwgrzybicze. Makrolidy zostały opracowane w 1952 roku o właściwościach bakteriostatycznych. W 1956 Gold et al. opisano właściwości przeciwgrzybicze polienowej amfoterycyny B, która była pierwszą istotnie skuteczną ogólnoustrojową substancją przeciwgrzybiczą. Stał się standardem i wkrótce zastąpił hydroksy-stilbamidynę. Amfoterycyna B przez prawie dziesięć lat cieszyła się pierwszorzędowym statusem jedynego środka przeciwgrzybiczego dostępnego w leczeniu grzybic układowych, wobec którego porównywano nowsze terapie grzybic układowych. W 1957 roku Flucytozyna została opracowana jako środek przeciwgrzybiczy, który nie zapewnił korzystnych wyników stosowania jako środek cytostatyczny. Stosowanie offlucytozyny jako monodruku często rozwijało oporność grzybiczą, co doprowadziło do zastosowania w połączeniu z amfoterycyną B w celu przezwyciężenia oporności. Pierwszy znaczący doustny środek przeciwgrzybiczy Griseofulvin został opracowany w 1958 roku, który stał się dostępny do leczenia powierzchownych grzybic. Przed Gryzeofulwiną leczenie powierzchownych Dermatofitoz odbywało się tylko miejscowo za pomocą leków, które nie były szczególnie skuteczne przeciwko grzybicy grzybicy i grzybicy paznokci. Półsyntetyczne penicyliny, cefalosporyny i glikopeptydy zostały opracowane od 1958 roku. Rozwój Chlormidazolu w postaci 5% kremu w 1958 r. był korzystny w szerokim zakresie grzybic skórnych. W latach sześćdziesiątych XX wieku stwierdzono, że tiabendazol i Mebendazol mają właściwości przeciwgrzybicze i przeciwhelmintyczne. W 1969 wprowadzono imidazole, klotrimazol i mikonazol, a w 1974 ekonazol. Alliloaminy Odkryte w 1974 są innymi klasami leków przeciwgrzybiczych, które mają znaczący wpływ na terapię przeciwgrzybiczą, szczególnie w przypadku powierzchownych grzybic skóry, w tym grzybicy paznokci. Ketokonazol został opracowany w 1977 roku i od tego czasu stał się standardem wśród azoli. W połowie lat 80.odkryto dwa dostępne doustnie triazole o szerokim spektrum działania, Flukonazol (1982) i itrakonazol (1984). Intensywne badania rozpoczęły się w latach 1990-1999 w celu opracowania nowych leków przeciwgrzybiczych i doprowadziły do wprowadzenia trzech azoli worykonazolu (2000), Posakonazolu (2005)-Schering-Plough, Ravukonazolu (2007) i trzech nowych echinokandyn (Kaspofungina (2002) Anidulafungina (2004), Mykafungina (2006) do ich zastosowania klinicznego .