Schützt die Zelle und behält ihre Form, Bakterien können nach ihrem Zellwandtyp kategorisiert werden:
Grampositive Wände sind dick mit wenig Lipid.
Gramnegative Wände sind viel dünner, mit zwei Schichten. Einige Bakterien haben eine schleimige Schicht aus Polysacchariden und Polypeptiden, die es ihnen ermöglicht, sich an Objekten zu befestigen und Schutz zu bieten.
70s-Ribosomen
Diese dienen zur Durchführung der Proteinsynthese. Sie sind kleiner als die 80er-Ribosomen in eukaryotischen Zellen. Flagellum Ein weiteres optionales Merkmal ist eine Projektion, die sich bewegt, damit sich die Zelle bewegen kann. Eine Zelle kann mehrere Flagellen haben, die um sie herum angeordnet sind.
Kernmaterial
Eine gefaltete Masse von DNA und RNA, auch Kernzone genannt – enthält alle Gene, die für lebenswichtige Funktionen erforderlich sind. Plasmide sind zusätzliche Ringe aus genetischem Material, die für die Zelle nicht essentiell sind und oft Gene für Antibiotikaresistenz enthalten.
Mesosom
Eine Einfaltung der Membran, die der Ort der Atmung ist (wie ein Mitochondrium) – ihre Form verbessert die Oberfläche. Die Existenz des Mesosoms ist umstritten und die meisten Wissenschaftler glauben, dass es ein Fehler in der Elektronenmikroskop-Technik ist.Darüber hinaus besitzen Bakterien eine entscheidende Struktur, die die gesamte Zelle umgibt, das Peptidoglycan (PG), das einen Sacculus um die Bakterienzelle bildet, ist ein essentielles Zellwandpolymer, da eine Störung seiner Synthese oder Struktur zu einem Verlust der Zellform und -integrität führt, gefolgt vom bakteriellen Tod.
Die Peptidoglycanschicht, wie in Abbildung 2 gezeigt, besteht aus einer Matrix von Polysaccharidketten, die aus alternierenden (kursiven) N-Acetylmuraminsäure (MurNAc) N-Acetylglucosamin (GlcNAc) Zuckerteilen bestehen, die durch Pentapeptidseitenketten vernetzt sind.
Klassifizierung
Hans christian gram: Ein dänischer Mikrobiologe hatte die Gram-Färbungen entwickelt, um Bakterien unter dem Mikroskop leichter sichtbar zu machen. Basierend auf dem Färbemuster wurden pathogene Bakterien in zwei Hauptkategorien eingeteilt, nämlich., Gram (+) und Gram (–) Bakterien. Schematische Ansicht der Zellwand nach Gram-Färbung ist in Abbildung 3 dargestellt.
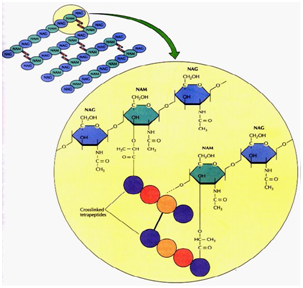
Abbildung 2: Peptidoglycan-Schicht.
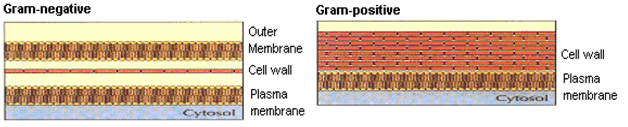
Abbildung 3: Gram+Ve und Gram-Ve Zellwand.
Die Zellwand von Gram (+): Bakterien ist zwar komplex genug, aber einfacher als die von Gram (-) Organismen. Auf der Außenseite der Zelle befindet sich eine Reihe von antigenen Determinanten, die helfen, an einer bestimmten Zielzelle zu haften. Die nächste Barriere ist die Zellwand, schwammige, gelbildende Schicht, d.h. Peptidoglycan-Schicht außerhalb der Zytoplasmamembran und macht 50% des Trockengewichts des Bakteriums aus. Unter dieser Schicht befindet sich die lipoidale zytoplasmatische Zellmembran, z. Staphylococci aureus, Streptococci pneumoniae, Bacillus subtilis .
Mit den gram (-): Bakterien ist die Zellwand komplexer und lipoidaler. Diese Zellen enthalten normalerweise eine zusätzliche äußere Membran, die komplexe Lipopolysaccharide enthält, die antigene Reaktionen kodieren. Darunter liegt, weniger beeindruckend, Schicht aus Peptidoglycan, gefolgt von einer phospholipidreichen Zytoplasmamembran. beispielsweise. Escherichia Coli, Haemophilus influenzae, Pseudomonas aeruginosa .
Mikroorganismen sind eine Gruppe von Organismen, die lebende (ex. (b) Bakterien, Pilze, Protozoen, Algen usw.) sowie nichtlebende Organismen (Bsp. (v) Virus).
Bakterien: Bakterien sind einzellige Organismen, die in der Natur auf allen lebenden und nicht lebenden Dingen im Temperaturbereich von unter Null (Psychrophile) bis zu 1000C (thermophil) vorkommen. Bakterien werden nach der Form der Zelle, nach der Temperatur, in der sie wachsen, nach der Gruppe der Zellen, nach der Patogenität und nach der Färbung klassifiziert. Aufgrund der Färbung werden sie weiter als Grampositiv (Gram + ve) und gramnegativ (Gram-ve) klassifiziert. Grampositive Bakterien zeigen violette Farbe und gramnegative Bakterien zeigen rosa Farbe in einem Verfahren namens Gram-Färbung, das von C. Gram entwickelt wurde. Basierend auf der Pathogenität ist die Klassifizierung pathogene Krankheit / Infektion, d. H. infektiös und nicht pathogen-nicht infektiös. In der medizinischen Chemie ist diese Klassifizierung wichtig.
Pilze: Pilze sind universell verbreitet. Viele sind terrestrisch und gedeihen am besten im Boden. Einige leben in Geweben von Pflanzen und Tieren, während der Rest in aquatischen Orten gefunden wird. Viele Pilze wachsen auf Lebensmitteln wie Brot, Marmeladen, Gurken, Obst und Gemüse. Pilze sind saprophytisch und parasitär. Saprophyten wachsen auf toter organischer Substanz, während Parasiten auf lebenden Körpern anderer Tiere leben. Zu den parasitären Pilzen gehört Candida albicans, der Erreger der Candiditis.
Protozoen: Protozoen sind winzige und azelluläre Tierchen ohne Gewebe und Organe mit einem oder mehreren Kernen. Sie leben frei oder bleiben in Verbindung mit Tieren und Pflanzen. Einige Protozoen, die parasitärer Natur sind, umfassen Amöben, die Amöbiasis verursachen, und Plasmodium, die Malaria verursachen.Viren: Viren sind azelluläre Mikroorganismen, die intrazelluläre obligate Parasiten sind. Sie nehmen eine Position zwischen lebenden und nicht Lebenden ein. Viren sind wirtsspezifisch und hängen für ihr Überleben von Wirten wie Pflanzen, Tieren und Bakterien ab. Viren sind inhärente intrazelluläre Parasiten lebender Zellen. Ex. M. Poliomyelitis verursacht Poliomyelitis, HIV verursacht AIDS.
Infektionen durch pathogene Mikroben: Viele Mikroorganismen oder Mikroben sind für Pflanzen, Tiere und das menschliche Leben pathogen und verursachen verschiedene Krankheiten, die zu einer hohen Mortalität und Morbidität führen. Pathogene Mikroben sind Mikroorganismen, die Infektionskrankheiten verursachen. Zu diesen beteiligten Organismen gehören pathogene Bakterien, die Krankheiten wie Pest, Tuberkulose und Milzbrand verursachen; Protozoen, die Krankheiten wie Malaria, Schlafkrankheit und Toxoplasmose verursachen; und auch Pilze, die Krankheiten wie Ringelflechte, Candidiasis oder Histoplasmose verursachen. Andere Krankheiten wie Influenza, Gelbfieber oder AIDS werden jedoch durch pathogene Viren verursacht, die keine lebenden Organismen sind. Pathogene Bakterien tragen zu anderen weltweit wichtigen Krankheiten bei, wie Lungenentzündung durch Streptokokken und Pseudomonas sowie durch Lebensmittel übertragene Krankheiten, die durch Bakterien wie Shigella, Campylobacter und Salmonellen verursacht werden können. Pathogene Bakterien verursachen auch Infektionen wie Tetanus, Typhus, Diphtherie, Syphilis und Lepra . Jede parasitäre Art hat eine charakteristische Wechselwirkung mit ihren Wirten. Mikroorganismen wie Staphylokokken oder Streptokokken, die Hautinfektionen verursachen Lungenentzündung, Meningitis und andere Formen von Oberflächeninfektionen. Auf der anderen Seite sind viele Organismen Teil der normalen Flora des menschlichen Körpers, die auf Haut, Nase, Harnwegen, Darm usw. existieren. ohne Krankheit zu verursachen. Aber manchmal wurden diese zu opportunistischen Parasiten und führten zu Infektionen . Obligate intrazelluläre Parasiten wie Rickettsien und Chlamydien können nur in Wirtszellen wachsen und sich vermehren. Einige Arten wie Pseudomonas aeruginosa, Burkholderia cenocepacia und Mycobacterium avium sind parasitär, wenn Individuen an Immunsuppression oder Mukoviszidose-Zellen leiden . Die Entwicklung neuer Therapeutika zur Behandlung oder Bekämpfung dieser Infektionen/infektiösen Mikroorganismen ist ein kontinuierlicher Prozess in der klinischen Medizin. Mit dem Aufkommen antibiotikaresistenter Stämme ist die Synthese neuer Medikamente zu einem der Hauptziele von Forschern auf der ganzen Welt geworden.
Antimykotika: Ein Antimykotikum ist ein Medikament, Chemikalien oder andere Substanzen, die Pilzpathogene selektiv von einem Wirt mit minimaler Toxizität für den Wirt eliminieren, was am häufigsten auf Haut, Haaren und Nägeln vorkommt. Der Pilz ist ein eukaryotischer Organismus, der als separates Königreich von Pflanzen, Tieren und Bakterien eingestuft wird. Pilze enthalten einzellige, mehrkernige und mehrzellige Formen Sie werden aufgrund ihrer Fortpflanzungssporen und der Art der Hyphen klassifiziert. Sie teilen sich sexuell oder asexuell oder auf beide Arten. Pilze sind fast ausschließlich vielzelligen mit Ausnahme von Hefe Saccharomyces cerviseea, die prominente einzelligen Pilz ist. Pilze sind heterotroph und beziehen ihre Energie von einem anderen lebenden oder toten Organismus. Pilze sind eukaryotische Protisten, die sich in vielerlei Hinsicht von Bakterien unterscheiden, da sie eine starre Zellwand besitzen, die Chitin, Mannan und andere Polysaccharide enthält, und ihre Zytoplasmamembran Sterol enthält. Der Hauptunterschied zwischen Pilzzellen und Pflanzenzellen besteht darin, dass Pilzzellwände Chitin enthalten, während Pflanzen Cellulose enthalten .
Die Antimykotika werden nach ihrer Art der Störung klassifiziert:
- Zellwandsynthese,
- Plasmamembranintegrität,
- Nukleinsäuresynthese,
- Ribosomale Funktion (Abbildung 4).
Die Klassifizierung von Antimykotika erfolgt nach ihrer Wirkungsweise, nämlich
- Systemische Antimykotika:
- Polyene Antibiotika: Amphotericin B.
- Azolderivate: (Imidazol: Ketoconazol, Miconazol; Triazol: Fluconazol, Itraconazol, Voriconazol, Posaconazol, Ravuconazol).
Echinocandin: Capsofungin, Anidulafungin, Micafungin. Antimetabolit: Flucytosin (5-FCEN). Nikkomycin. Topische Antimykotika: Polyen-Antibiotika: Amphotericin B, Nystatin, Hamycin, Natamycin, Rimocidin, Hitachimycin, Filipin. Enthält: Clotrimazol, Ketoconazol, Miconazol, Econazol, Butaconazol, Oxiconazol, Sulconazol, Fenticonazol, Isoconazol, Bifonazol, Terconazol. Welche: Tolnaftat, Undecyclinsäure, Povidoniod, Triacetin, Enzianviolett, Natriumthiosulfat, Cicloporoxolamin, Benzoesäure, Chinidochlor.
- Systemische Antimykotika für oberflächliche Infektionen:
- Heterocyclische Benzofurane: Corticofunvin, Griseofulvin.
- Allylamin: Terbinafin, Butenafin, Naftifin.
Mykologie: Die Disziplin der Biologie, die sich der Erforschung von Pilzen widmet, ist als Mykologie bekannt. Die Mykologie befasst sich mit der systematischen Untersuchung von Pilzen, einschließlich ihrer genetischen und biochemischen Eigenschaften. Mykosen, die den Menschen betreffen, können in vier Gruppen eingeteilt werden, basierend auf dem Grad der Penetration in das Körpergewebe als .
- Oberflächliche Mykosen: Verursacht durch Pilze, die nur auf der äußersten Oberfläche der Haut oder der Haare wachsen. Ein Beispiel für eine Pilzinfektion ist Tinea Versicolor, eine Pilzinfektion, die häufig die Haut junger Menschen betrifft, insbesondere Brust, Rücken, Oberarme und Beine.
- Kutane Mykosen oder Dermatomykosen: Verursacht durch Pilze, die nur in den oberflächlichen Schichten von Haut, Nägeln und Haaren wachsen und Infektionen verursachen, die allgemein als Fußpilz, Jock Itch und Ringworm bekannt sind.
- Subkutane Mykosen: Verursacht durch Pilze, die unter die Haut im subkutanen, Binde- und Knochengewebe eindringen. Am häufigsten ist die Sporotrichose, die bei Gärtnern und Landwirten auftritt, die in direkten Kontakt mit dem Boden kommen.
- Systemische oder tiefe Mykosen: Werden durch primäre pathogene und opportunistische Pilzpathogene verursacht. Die primären pathogenen Pilze verursachen eine Infektion in einem normalen Wirt; opportunistische Krankheitserreger benötigen einen immundepressiven Wirt, um eine Infektion zu etablieren (z. B. Krebs, Operationen und AIDS). Die primären Erreger gelangen in der Regel über die Atemwege in den Wirt und umfassen Coccidioides immitis, Histoplasma capsulatum, Blastomyces dermatitidis und Paracoccidioides brasiliensis. Die opportunistischen Pilze dringen über die Atemwege und den Verdauungstrakt ein und umfassen Cryptococcus neoformans, Candida spp., Aspergillus spp., Penicillium marneffei, Zygomyceten, Trichosporon beigelii und Fusarium spp.
Mykologie-pathogene Pilze: Die Untersuchung pathogener Pilze wird als medizinische Mykologie bezeichnet. Pathogene Pilze verursachen Krankheiten beim Menschen oder anderen Organismen. Die häufig beobachteten pathogenen Pilze sind unten aufgeführt,
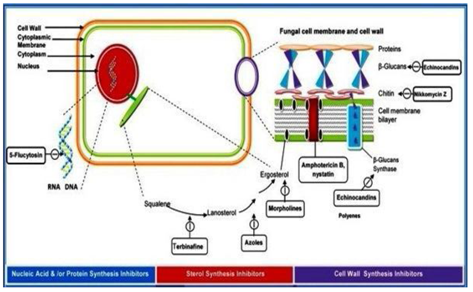
Abbildung 4: Klassifizierung von Antimykotika nach ihrer Wirkungsweise.
Candida: Candida-Arten sind wichtige menschliche Krankheitserreger, die opportunistische Infektionen bei immungeschwächten Wirten (AIDS-Patienten, Krebspatienten und Transplantationspatienten) verursachen. Die durch die Candida-Arten verursachten Infektionen sind schwer zu behandeln und können tödlich sein. Candida-Arten allein machen 30-40% der durch systemische Infektionen verursachten Todesfälle aus. Pilzarten der Gattung Candida leben in der Regel gemeinschaftlich am und im menschlichen Körper. Die Entwicklung von Arzneimittelresistenzen bei Candida-Arten gegenüber aktuellen Therapien nimmt zu, was die Forscher motiviert, ihre Genetik zu verstehen und neue therapeutische Ziele zu entdecken.
Aspergillus: Die aerosolisierten Aspergillus-Sporen sind fast überall um den Menschen herum zu finden und haben im Allgemeinen keine gesundheitlichen Probleme. Dennoch ist Aspergillus in der Lage, Krankheiten auf drei Arten zu verursachen: durch die Produktion von Mykotoxinen; durch die Induktion von allergenen Reaktionen; und schließlich durch die lokalisierten oder systemischen Infektionen. Aspergillus flavus produziert Mykotoxine, Aflatoxin, das sowohl als Toxin als auch als Karzinogen wirken kann und Lebensmittel wie Nüsse kontaminieren kann.Cryptococcus: Die Mehrzahl der Cryptococcus-Arten kommt im Boden vor und verursacht beim Menschen im Allgemeinen keine Krankheiten. Ausnahme ist Cryptococcus neoformans, die bei immunsuppressiven Patienten wie AIDS Krankheiten verursachen und eine schwere Form von Meningitis und Meningoenzephalitis verursachen.Histoplasma: Histoplasma capsulatum kann bei Menschen, Hunden und Katzen Histoplasmose verursachen. Die Infektion ist in der Regel durch das Einatmen der kontaminierten Luft und ist weit verbreitet.
Pneumocystis: Pneumocystis jirovecii kann bei Menschen mit geschwächtem Immunsystem wie älteren Menschen, AIDS-Patienten und Frühgeborenen eine Lungenentzündung verursachen.
Stachybotrys: Stachybotrys chartarum kann in Häusern, die anhaltend feucht sind, Atemwegsschäden und starke Kopfschmerzen verursachen.
Pilzinfektion prominent bei bestimmten Krankheiten: Die Assoziation der am häufigsten vorkommenden Pilze zusammen mit dem Patienten, der an der jeweiligen Krankheit leidet, ist unten aufgeführt,
- Candida-Arten, Aspergillus-Arten, Phycomyces-Arten: Leukopenie.
- Zygomyceten, Rhizopus, Mucor, Absidia: Diabetes.
- Candida, Cryptococcus, Histoplasma: Malignome und Morbus Hodgkin.
- Candida, Cryptococcus, Histoplasma: AIDS.
Klinisch signifikante Pilze und der Ort, den sie beeinflussen: Die Pathogenität und Virulenz von Pilzen, die Infektionen verursachen, beim Menschen ist ein wichtiges Anliegen in der klinischen Welt, die sich auf die wichtigsten Erreger der Krankheit konzentriert, insbesondere Candida, Cryptococcus und Aspergillus spp. Die große Vielfalt potenziell schädlicher Pilze, die außerhalb dieser Gruppen existieren, obwohl selten, kann immer noch das Potenzial haben, wichtiger zu sein als die üblichen klinischen Pilze. Die von den klinisch signifikanten Pilzen betroffenen Stellen sind wie folgt aufgeführt:
- Malassezia furfur und Exophiala werneckii: Superficial skin.
- Piedraia hortae and Trichosporon beigelii: Hair.
- Microsporum species: Skin and hair.
- Epidermophyton species: Skin and nails.
- Trichophyton species: Skin, hair and nails.
- Sporothrix schenckii, Cladosporium species: Chromoblastomycosis.
- Histoplasma capsulatum, Penicillium species: Systemic respiratory.
- Blastomyces dermatitidis: Subcutaneous/respiratory.
- Cryptococcus neoformans: Respiratory/CNS.
Antifungal resistance: Die Entwicklung von Arzneimittelresistenzen bei Pilzen ist ein weit gefasstes Konzept, das das Versagen der derzeitigen antimykotischen Therapie zur Überwindung der Pilzinfektion beschreibt. Die antimykotischen Therapien wurden entwickelt, um Pilzinfektionen durch verschiedene Wirkmechanismen auszurotten, z. B. durch Unterbrechung ihrer Fortpflanzungsfähigkeit, Zerstörung der Zellwände oder durch Modifizierung der Pilz-DNA und Veränderung der Zellfunktion. Antimykotische Resistenzen wurden traditionell als drei Typen klassifiziert
- Primär (intrinsisch),
- Sekundär (erworben),
- Klinische Resistenz.
In den letzten zehn Jahren wurden Mikroorganismen viel schneller resistent als die Entdeckung neuer Medikamente. Die Arzneimittelresistenz von Pilzen wird häufig bei Patienten mit schwachem Immunsystem beobachtet, die an Krankheiten wie AIDS und Krebs leiden. Die Forscher stehen daher vor der großen Herausforderung, neue, sichere und wirksamere Antimykotika zu entwickeln, die der Zunahme opportunistischer Infektionen im immungeschwächten Wirt Rechnung tragen. Dies kann durch die Entdeckung neuer Medikamente mit neuartigen Wirkmechanismen überwunden werden .
Historische Perspektive: Im Jahr 1903 diskutierten de Beurmann und Gougerot als erste die Verwendung von Kaliumiodid zur Behandlung von Sporotrichose. Whitfield behandelte 1907 oberflächliche Pilzinfektionen mit Salbe. Mitte der 1940er Jahre wurden Sulfonamide zur Behandlung von Paracoccidioido-Mykosen eingesetzt, obwohl sie eine begrenzte Wirksamkeit gegenüber fungistatischen Eigenschaften aufwiesen und längere Behandlungszeiten mit hoher Rückfallrate erforderten. Es folgte die kommerzielle Verwendung von Penicillin in den 1940er Jahren. In rascher Folge kam die Entdeckung und Entwicklung von Streptomycin im Jahr 1944 und Benzimidazol Das erste Azol mit bemerkenswerter antimykotischer Aktivität wurde 1944 entdeckt. Es folgten die Entdeckungen von Chloramphenicol im Jahr 1947 und Chlortetracyclin im Jahr 1948. 1948 wurde Hydroxystilbamidin, ein Antiprotozoenmittel mit antimykotischer Wirkung, zur Behandlung von Blastomykose eingesetzt. Im Jahr 1951 entdeckten Hazen und Brown das erste Polyen-Antibiotikum namens Nystatin, das häufig topisch und oral verwendet wurde. 1952 wurden substituierte Benzimidazolverbindungen mit antimykotischen Eigenschaften gefunden. Die Makrolide wurden 1952 mit bakteriostatischen Eigenschaften entwickelt. Im Jahr 1956 Gold et al. berichtete über die antimykotischen Eigenschaften des Polyenamphotericin B, das das erste signifikant wirksame systemische Antimykotikum war. Es wurde zum Standard und ersetzte bald Hydroxy-Stilbamidin. Amphotericin B genoss fast ein Jahrzehnt lang den erstklassigen Status des einzigen verfügbaren Antimykotikums zur Behandlung systemischer Mykosen, mit dem neuere Therapien für systemische Mykosen verglichen wurden. 1957 wurde Flucytosin als Antimykotikum entwickelt, das keine günstigen Ergebnisse für die Verwendung als Zytostatikum erbracht hatte. Die Verwendung von Flucytosin als Monodrug entwickelte oft Pilzresistenz, die zur Verwendung in Kombination mit Amphotericin B führte, um die Resistenz zu überwinden. Das erste signifikante orale Antimykotikum Griseofulvin wurde 1958 entwickelt und zur Behandlung oberflächlicher Mykosen zur Verfügung gestellt. Vor Griseofulvin war die Behandlung von oberflächlichen Dermatophytosen nur durch die topischen Medikamente, die nicht besonders wirksam gegen Tinea Capitis und Onychomykose waren. Die halbsynthetischen Penicilline, Cephalosporine und Glycopeptide wurden ab 1958 entwickelt. Die Entwicklung von Chlormidazol als 5% ige Creme im Jahr 1958 war bei einer Vielzahl von Hautmykosen von Vorteil. In den 1960er Jahren wurde berichtet, dass Thiabendazol und Mebendazol antimykotische und antihelminthische Eigenschaften haben. 1969 wurden die Imidazole Clotrimazol und Miconazol eingeführt, 1974 folgte Econazol. Die 1974 entdeckten Allylamine sind die anderen Klassen von Antimykotika, die einen signifikanten Einfluss auf die antimykotische Therapie haben, insbesondere bei oberflächlichen Dermatomykosen, einschließlich Onychomykose. Ketoconazol wurde 1977 entwickelt und ist seitdem zum Standard unter den Azolen geworden. Mitte der 1980er Jahre wurden zwei oral verfügbare Breitspektrum-Triazole, Fluconazol (1982) und Itraconazol (1984), entdeckt. Intensive Forschung begann zwischen 1990-1999 neue Antimykotika zu entwickeln und führte zur Einführung von drei Azole Voriconazol (2000), Posaconazol (2005)-Schering-Pflug, Ravuconazol (2007) und drei neue Echinocandine (Caspofungin (2002) Anidulafungin (2004), Micafungin (2006) für ihre klinische Anwendung .