Editor Original – Johanna Guim and Katherine Burdeaux as part of the Temple University Evidence-Based Practice Project Top Contributors-Katherine Burdeaux, Rachael Lowe, Naomi O’Reilly, Johnathan Fahrner and Kim JacksonMedia:Example.ogg
definição
o termo “instabilidade do ombro” é usado para se referir à incapacidade de manter a cabeça humeral na fossa glenóide. As estruturas ligamentosas e musculares em torno da articulação glenohumeral, em condições não patológicas, criam uma força de reacção articular líquida equilibrada. As estruturas relevantes são listadas abaixo. Se a integridade de qualquer uma destas estruturas for interrompida, pode levar a instabilidade atraumática ou traumática. Instabilidade atraumática geralmente resulta de movimentos gerais repetitivos ou características congênitas das articulações. Mecanismos traumáticos de lesão podem resultar em deslocamentos Francos onde há uma perda de integridade conjunta. A instabilidade pode ocorrer a posteriori, a posteriori ou em várias direcções, independentemente do mecanismo de lesão.
Comum Categorizações de Ombro Instabilidade
Traumático
Traumático instabilidade do ombro é uma condição comum, que, especialmente em pacientes jovens, está associado com altas taxas de recorrência. Entre os diferentes tipos desta instabilidade articular, o deslocamento anterior devido ao trauma é o tipo mais comum, correspondendo a mais de 90% dos casos.
atraumático
atraumático (não traumático) instabilidade no ombro é uma subclassificação da instabilidade das articulações glenohumerais, abrangendo aqueles para os quais o trauma não é considerado a etiologia primária. dois tipos principais de instabilidades atraumáticas: instabilidades congénitas; laxidade das estruturas no ombro que podem estar presentes desde o nascimento. após a cirurgia, podem ser observadas instabilidades recorrentes Crónicas, devido a lesões nas jantes glenóides. com o tempo, microtrauma pode levar à instabilidade da articulação glenohumeral.
Clinicamente Relevantes de Anatomia
Glenoumeral estabilidade depende da combinação de vários fatores que podem ser agrupados em capsuloligamentary ou estabilizadores estáticos e musculotendinous ou estabilizadores dinâmicos:
Vídeo
Estabilizadores Estáticos
estático capsuloligamentary elementos, como estes são considerados os principais estabilizadores da articulação glenoumeral
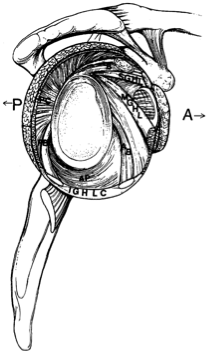
- Superior do ligamento glenoumeral (SGHL) – limites anterior e inferior a tradução de adducted úmero
- Medial do ligamento glenoumeral (MGHL) – limites anteriores de tradução em baixa e média e intervalo de rapto
- Inferior do ligamento glenoumeral (IGHL) – mais longa do ligamento glenoumeral e estático primário de contenção contra a anterior, posterior e inferior tradução quando o úmero é sequestrado, além de 45 graus
- Glenóide labrum – aumenta a profundidade da cavidade glenóide e aumenta a estabilidade de até 50%
- Negativa intra-articular de pressão – ajuda maximização da congruência articular os mecanismos de propriocepção da articulação do ombro foram investigados e considerados estreitamente relacionados com a resposta dos estabilizadores musculares dinâmicos. Vários estudos histológicos em espécimes anatômicos confirmaram a presença de terminações nervosas aferentes (corpúsculos Ruffini e Pacini) e sua distribuição no complexo capsuligamentário do ombro. Cuellarsuggests que ombro instabilidade pode ser devido a uma lesão e/ou falha da estática capsulo-ligamentary de estabilização de elementos, que estão apoiando o sensível aferentes final, essa alteração do passivo de estabilização de elementos faz com que uma perturbação ou atraso na entrega da proprioceptiva sinal causando um atraso e/ou erro de coordenação da correspondente resposta muscular. O mecanismo de estabilização dinâmica é assim alterado e a perda de congruência conjunta é facilitada.
Estabilizadores dinâmicos
ajuda a segurar a cabeça humeral na fossa glenóide durante o movimento
1. Músculos primários do punho de rotador (supra-espinatus,infraspinatus, teres minor, subescapularis)
cabeça longa dos bíceps deltóide
2. Secundário
- teres major
- Latissimus dorsi
Pectoralis major
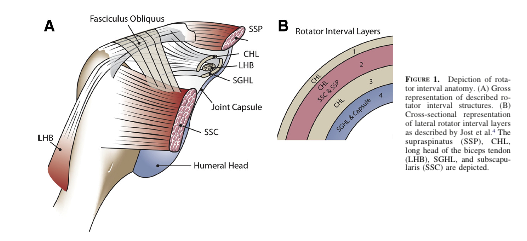
3. Este intervalo é uma área triangular encontrada no ombro, com contornos anotados abaixo. Um grande intervalo de rotação permite o aumento da tradução da cabeça do úmero anterior devido à falta de estruturas que suportam a cápsula articular anteriormente.
- Superior de fronteira: margem anterior do supraespinhal
- borda Inferior: subescapular
- Apex: transversal umeral ligamento
- Base: coracoid processo
| Anterior | Posterior | Multidirectional |
| SGHL,MGHL, Anterior IGHL | SGHL, Posterior IGHL | Dysfunction of dynamic stabilisers |
| Anterior capsule | Posterior capsule | Joint capsule in 2 or more directions. Inferior capsule is primarily affected. |
| Coracohumeral ligament | Coracohumeral ligament | All structures involved in anterior or posterior instability can be affected |
| Superior anterior labrum | ||
| Long head of biceps | ||
| Subscapularis |
Epidemiology
98% of primary dislocations occur anteriorly. The rate of recurrence is most common in younger populations (see figure 1B3). Desconhece-se a incidência de instabilidade congénita.

Mecanismo de Lesão
Traumático
O mais comum luxação glenoumeral ocorre anteriormente, geralmente como resultado do sporting acidentes ou quedas, particularmente quando a extremidade superior é em 90° de abdução e rotação externa. os deslocamentos posteriores resultam mais frequentemente de convulsões, choques e quedas.
atraumático
recorrente crónica
causado por rotação externa extrema repetitiva com o úmero abduzido e prolongado (i.e.pitching motion). A instabilidade pode ser causada pelo enfraquecimento gradual das restrições estáticas anteriores e inferiores. A cabeça humeral tenderá a afastar-se de estruturas encurtadas. Por exemplo: aperto capsular posterior do ombro fará com que a cabeça humeral mude para trás, resultando em uma perda de integridade de todas as estruturas anteriores. Comumente associado com a participação em esportes como ginástica, beisebol, softball, tênis, natação e treinamento de peso.características ou causas frequentes concomitantes:
- lesão de Bankart
- HillSachs lesão
- lesão SLAP (Labrum Superior Ântero-Posterior)
- HAGL lesão (Umeral Avulsão do Ligamento Glenoumeral)
- ALPSA lesão (Anterior Labroligamentous Periosteal Manga Arrombado)
- a Frouxidão da cápsula articular
Congênita Instabilidade
Congênita instabilidade pode ser o resultado de:
- Hipoplasia glenóide
- Diminuir ântero-posterior diâmetro da glenóide
- Aumento da anteversão da glenóide
- Aumento da quantidade e composição de colágeno e elastina
- anomalias Ósseas
Apresentação Clínica
os Possíveis sinais e sintomas de enfermidades crônicas e/ou instabilidade recorrente
Anterior Instabilidade
- Clicar
- Dor
- se Queixam do braço morto com jogar
- Dor posteriormente
- Possível subacromial ou interno dos sinais
- O paciente pode ter um efeito positivo apreensão de teste, realocação de teste, e/ou a anterior versão de teste
- Maior conjunto de acessórios de movimento, particularmente na direção anterior
Posterior Instabilidade
- Possível subacromial ou interno choque
- rotação interna Glenoumeral défice (CINGI -) podem estar presentes
- Dor
- Clicar
- Maior conjunto de acessórios de movimento, particularmente na direção posterior
Instabilidade Multidirecional
- Antero-inferior a frouxidão mais comumente se apresenta com a global dor no ombro, não pode identificar um local específico
- Podem ter um efeito positivo sulco sinal, apreensão/mudança de teste, anterior versão de testes
- Secundária do manguito rotador choque pode ser visto com microtraumatic eventos causados durante a participação em esportes como ginástica, natação e musculação
- Aumento conjunta acessório de movimentos em vários planos,
Diagnóstico Diferencial
- Manguito Rotador Lágrima
- Subacromial Choque
- Interna de Choque
- Coluna Cervical Mecânica Dor (referindo-se ao ombro)
- Bíceps Tendinopathy
- Labral Patologia
- Flacidez devido a Causas Congênitas (ou seja: de Ehlers-Danlos)
Exame
Subjetiva História
Pode ter história de trauma com ou sem uma luxação anterior
Pode ter história de lax articulações (considerar cotovelo, joelho, o polegar hiperextensão; use Beighton escala para avaliar a hipermobilidade)
Atividades de vida diária pode ser difícil completo
Global dor em torno do ombro
o Exame Físico
Tela coluna cervical e torácica
Observação/Palpação
- cabeça Longa do bíceps, tendão supraespinhal, AC comum, SC articulações, coluna vertebral, 1ª costela outras regional músculos
a Postura
- Assimetria
- asa Escapular
- Atrofia
Active ROM
- Glenoumeral flexão, extensão, abdução, adução, rotação interna & externo, scaption
- Olhar para apreensivo comportamento
Passivo ROM
- Pode ter dor,
- Pode ter rigidez
- Novamente, a apreensão estará presente
Músculo Comprimento de Teste
- parte Superior do trapézio, levator escápulas, scalenes, latíssimo do dorso, porção inferior do trapézio, peitoral menor, peitoral maior
Resistiva de Teste
Teste Funcional
- Mão para posterior pescoço
- Mão para escápula
- Lado oposto da escápula
Conjunto de Acessórios de Movimento de Teste
- o Aumento da mobilidade no direção de instabilidade (anterior, posterior, multidirecional)
Escapulário/Torácica Movimento
a Propriocepção
Testes Especiais
- Possivelmente sulco sinal, apreensão/relocação e/ou anterior versão de testes, dependendo da suspeita forma de instabilidade
Testes Especiais
Provocante testes e flacidez de exames pode ser usado para confirmar uma hipótese da instabilidade do ombro:
| Test | Sensitivity | Specificity | + LR | -LR |
| Sulcus | 0.93 | 2.43 | 0.89 | |
|
Anterior Release Test |
0.92 | 0.89 | 8.36 | 0.09 |
| Apprehension | 0.53 | 0.99 | 53 | 0.47 |
| Relocation | 0.46 | 0.54 | 1 | 1 |
Frouxidão Testes
Carga e Mudança de Teste
Aplicação:
O paciente encontra-se em suas costas com a escápula na tabela, mas o caput livre. Carrega o úmero caput no glenóide e depois traduz-lo nas direcções anterior e posterior.
conclusão:
O teste tem como objetivo avaliar a quantidade de tradução do úmero caput no glenóide. Há muitos métodos para classificar o teste, mas o mais comum é a classificação Hawkins. Este método é considerado o melhor porque tem uma base clínica. Hawkins dividido o movimento em quatro graus: Grau 0 = pouco ou nenhum movimento; grau 1 = a sobe a cabeça umeral na glenóide rim; grau 2 = quando o caput do úmero pode ser deslocada, mas realocar espontaneamente; grau 3 = quando a cabeça não muda após a pressão.
Clínica Linha de Fundo:
Tzannes e Murell concluíram que este teste é totalmente confiável (p<0,0001) e LR > 80 para a instabilidade.
Ensaio De Gaveta
Aplicação: o doente está posicionado em decúbito dorsal. O examinador segura a escápula dos pacientes com a mão esquerda, agarrando o braço superior do paciente e desenhando a cabeça anterior humeral com a mão direita. Pode segurar o ombro numa posição diferente.
conclusão:
O teste diz-lhe mais sobre a laxidade. O teste é positivo quando o polegar passou pelo coracóide.
conclusão Clínica:
Tzannes e Murell concluíram que este teste ainda deve ser avaliado quanto à sua validade e fiabilidade.
sinal dos sulcos
Aplicação: conclusão: esta manobra testa o ligamento glenoumeral superior. O teste é positivo quando há um sulco de mais de 2 cm entre o acrômio e o úmero caput.
linical Bottom Line:
Tzannes and Murell also evaluate this test as being completely reliable (p<0,0001). Nakagawa et al relatam uma especificidade de 0,93.ensaios provocativos ensaio de Libertação Anterior aplicação: neste teste, O examinador aplica força dirigida a posteriori na cabeça do úmero, com o paciente em abdução e rotação externa.conclusão: o teste é positivo em caso de dor ou apreensão ao aliviar a pressão.
Clínica Linha de Fundo:
à luz dos resultados de Tzannes e Murell (p<0,0001) e Ian et al, podemos concluir que é um teste confiável para a detecção do ombro instável. Gross et al relatam uma sensibilidade de 0,92 e uma especificidade de 0.89, tornando este teste útil para descartar a instabilidade do ombro com um resultado negativo.Aplicação: O teste de apreensão está a ser aplicado quando o doente está deitado ou sentado com o ombro numa posição neutra (rapto a 90°). O examinador segura o pulso do paciente com uma mão e, com a outra, aplica a força dirigida à cabeça do úmero.
conclusão:
sinais de instabilidade anterior glenohumeral são: dor, uma sensação de subluxação ou defesa clara. Se um teste de realojamento estiver sendo aplicado quase imediatamente após o teste de apreensão e se este teste de realojamento for negativo, podemos decidir que há instabilidade anterior.conclusão clínica: com base nos resultados da Levy et al. ; Ian et al. (sensitivity = 53 & specificity = 99), Tzannes and Murell (p= 0,0004 pain and/or appreension and a LR 8-100 for anterior instability) and Marx et al., podemos concluir que não há provas clínicas suficientes para detectar ou excluir a instabilidade. Lo et al relatam uma especificidade de 0,99.
teste de relocalização
Aplicação:
O doente está na posição inicial do teste de apreensão e o examinador aplica agora força dirigida a posteriori à cabeça do úmero.
Conclusion:
When this test results to be negative, there is glenohumeral anterior instability.conclusão Clínica: O artigo de Ian et al. (sensibilidade = 45 & especificidade = 54) afirma que o teste de relocalização não é clinicamente evidente. No entanto, outros artigos de Tzannes e Murell (p = 0,0003 dor e / ou apreensão) e Liu et al. apresentar provas em contrário. Lo et al relatam más propriedades psicométricas neste teste.
Medidas de Resultado
Deficiência do Ombro, Braço e Mão (TRAÇO)
Quick DASH
Escala Visual Analógica
o Diagnóstico questionários específicos
- Western Ontario Ombro Instabilidade Índice
- Oxford Ombro Instabilidade Questionário
- Melbourne Instabilidade do Ombro Escala
a Gestão Médica
A gestão médica vai depender das especificidades do paciente, a apresentação, incluindo o mecanismo de lesão, gravidade, o paciente metas, etc. Em alguns casos, particularmente aqueles com um mecanismo traumático, intervenção cirúrgica pode ser justificada para restaurar a estabilidade das articulações.
Tipos de procedimentos cirúrgicos para traumático glenoumeral deslocamentos
- Abra capsular shift
- Artroscópica térmica capsulorraphy
fisioterapia Gestão
Não-operatório de terapia física gestão variam em caso caso a situação e cada paciente deve ser individualizada para seus objetivos específicos. A gestão da fisioterapia é em grande parte baseada em deficiência e orientada para a resposta, uma vez que há pouca evidência de alto nível para ajudar na tomada de decisões, mas geralmente inclui:
- Educação para prevenir a recorrência
- Postural re-educação
- controle de Motor de treinamento de músculos específicos durante atividades funcionais (musculatura do manguito rotador, escapulário estabilizantes)
- o Reforço, em particular, o deltóide, a musculatura do manguito rotador e do escapulário estabilizadores
- Alongamento em particular posterior do ombro estruturas, peitoral maior e menor e a outros músculos, com flexibilidade deficiências
terapia Manual segmentação deficiências de mobilidade em glenoumeral, acromioclavicular, sternoclavicular articulações e cervico-torácica em um estudo, os participantes empreenderam o programa de reabilitação da instabilidade multidireccional Watson, que se concentrou na recuperação da estabilidade e controle dos músculos atuando sobre as articulações glenoumerais e escápulotorácicas e gradualmente progredindo o ombro em posições funcionais e atividades.O programa, que foi publicado em detalhe, foi aconselhado e monitorado pelo autor (L. W.) e exigiu que os participantes assistissem à reabilitação uma vez por semana durante 12 semanas. os resultados de todos os testes de resistência muscular avaliados no estudo actual demonstraram melhorias significativas no seguimento, com a média padrão de diferenças demonstrando efeitos moderados a grandes. (LOE: 4). dois estudos descreveram a terapia exercitante após o Bankart e o reverse Bankart. num estudo, os doentes foram operados com duas suturas de âncora biodegradáveis (artroscopic Bankart). após a cirurgia, os pacientes usaram um imobilizador do ombro durante 3 semanas. O exercício isométrico na Funda foi iniciado 1 dia após a operação. Aumento da Gama de exercícios de movimento foram prescritos por 2 semanas após a cirurgia. O imobilizador do ombro foi removido, e o exercício de flexão ativa na posição supina e o exercício de rotação externa passiva foram iniciados às 3 semanas do pós-operatório. O exercício do manguito rotador foi iniciado usando uma faixa de borracha em 4 semanas pós-operatórias, e atividades ilimitadas de vida diária foram permitidas em 6 semanas pós-operatórias. O treino do músculo superior dos membros foi permitido usando um<2Kg dumbell aos 2 meses, e flexões foram permitidas aos 3 meses. Esportes não-contactáveis foram permitidos entre 2 a 3 meses, e esportes de contato e overhead foram permitidos a 6 meses. a reparação artroscópica do Bankart é menos invasiva aos músculos à volta da articulação do ombro, e pode obter-se estabilidade suficiente utilizando a técnica de fixação da sutura. No estudo atual, o progresso favorável foi obtido durante o programa de reabilitação pós-operatória após reparação artroscópica do Bankart. Resistência do músculo rotacional do ombro após reparação artroscópica do Bankart recuperada para níveis pré-operatórios em 6 meses para rotação externa e 4.5 meses para rotação interna. Como os deslocamentos da articulação glenohumeral ocorreram durante a rotação externa, a sensação apreensiva criaria perda de força muscular externa. Além disso, o músculo infraspinatus foi atravessado por um artroscópio durante a cirurgia; por outro lado, o músculo subescapularis não foi danificado. Estes explicariam porque a força muscular para a rotação externa recuperou mais tarde do que aquela para a rotação interna. (LOE 4)
a instabilidade Posterior do ombro pode ser dividida dimensionalmente: unidirecionalmente (posterior), bidirecionalmente (posteroinferior), e multidirectionally (posterior, inferior e anterior). Instabilidade bidirecional e multidirecional são muito mais comuns do que instabilidade unidirecional. Lesões patoanatômicas específicas, como uma lesão reversa Bankart, são frequentemente observadas em pacientes com instabilidade posterior causada por trauma. Instabilidade multidirecional pode ter um evento traumático que incita, mas é devido à laxidade capsular global preexistente. A instabilidade Glenohumeral é uma desordem multifacetada com diferentes causas, graus e direções de instabilidade. Recomenda-se a gestão conservadora da fisioterapia como opção primária para o tratamento. Se o tratamento conservador não for bem sucedido após um curso de 6 meses, a cirurgia pode ser considerada. Durante o primeiro mês, o ombro deve ser mantido em rotação externa ou neutra relativa para relaxar a cápsula posterior e o próprio antevert. Entre o primeiro e o segundo meses de pós-cirurgia, a gama assistida passiva e ativa de movimento pode começar de uma forma protegida, enquanto ainda limita as gamas finais de movimento em posições que o máximo estresse a cápsula posterior. A utilização da funda pode ser interrompida cerca de 6 semanas.
entre 2 e 5 meses, o fortalecimento pode começar com isometria para o punho rotador e músculos periscapulares. O movimento completo deve ser alcançado entre 2 e 3 meses. Entre os meses 5 e 8, os pacientes podem começar o retorno gradual a esportes, atividades e deveres de trabalho anteriores, mas sob condições controladas. O retorno completo depende de toda a gama funcional de movimento, sem dor ou ternura, boa força e exame clínico satisfatório.. (LOE 1A)
Pós-Operatório de Terapia Física de Gestão
Depende:
- procedimento Cirúrgico
- do Cirurgião protocolo
- Mecanismo de lesão
- Concomitante de lesões
- Tecido de qualidade
- Deficiências observado na avaliação
Clínica Linha de Fundo
Ombro instabilidade pode ter um traumática ou atraumática causa. Há uma alta taxa de recorrência após um deslocamento primário do ombro, que é maior em indivíduos < 20 anos de idade. A reabilitação deve ser baseada no caso de cada paciente individual, tendo em consideração o tipo de cirurgia e a preferência do cirurgião onde a cirurgia é realizada. Tzannes a, Murrel, GAC. Uma avaliação da fiabilidade interexaminar dos ensaios para a instabilidade dos ombros. The journal of Shoulder and Elbow Surgery 2004; 13: 18-23. Rosa JR, Checchia CS, Miyazaki AN. Instabilidade anterior traumática do ombro. Revista Brasileira de Ortopedia. 2017;52(5):513-20. Barrett C. Avaliação da Fisioterapia Clínica da instabilidade do ombro não traumática. Ombro & cotovelo. 2015 Jan; 7(1):60-71.
Tzannes a, Murrel, GAC. Uma avaliação da fiabilidade interexaminar dos ensaios para a instabilidade dos ombros. The journal of Shoulder and Elbow Surgery 2004; 13: 18-23. Tzannes a, Murell GAC. Exame clínico do ombro instável. Sports Medicine 2002; 32: 447-457.