Alkuperäinen toimittaja – Johanna Guim ja Katherine Burdeaux osana Temple University Evidence-Based Practice Project Top Contributors – Katherine Burdeaux, Rachael Lowe, Naomi O ’ Reilly, Johnathan Fahrner ja Kim JacksonMedia:Example.ogg
määritelmä
termiä ”olkapään epävakaus” käytetään viittaamaan siihen, että olkaluun pää ei pysty ylläpitämään glenoidifossassa. Glenohumeraalisen nivelen ympärillä olevat ligamentti-ja lihasrakenteet luovat ei-patologisissa olosuhteissa tasapainoisen nivelreaktiovoiman. Asiaankuuluvat rakenteet on lueteltu alla. Jos näiden rakenteiden eheys häiriintyy, se voi johtaa atraumaattiseen tai traumaattiseen epävakauteen. Atraumaattinen epävakaus johtuu yleensä toistuvista yläpuolisista liikkeistä tai synnynnäisistä nivelominaisuuksista. Traumaattinen mekanismeja vamman voi johtaa suoraan sijoiltaan, jos on menetys yhteinen eheys. Epävakautta voi esiintyä anteriorly, posteriorly, tai useisiin suuntiin riippumatta mekanismi vahingon.
Yleiset luokittelut olkapään epävakaudesta
traumaattinen
olkapään traumaattinen epävakaus on yleinen vaiva, johon liittyy etenkin nuorilla potilailla korkea uusiutumisaste. Tämän yhteisen epävakauden eri tyyppien joukossa trauman aiheuttama etummainen sijoiltaanmeno on yleisin tyyppi, joka vastaa yli 90%: a tapauksista.
atraumaattinen
atraumaattinen (ei-traumaattinen) olkapään epävakaus on glenohumeraalisen nivelen epävakauden alaluokka, johon kuuluvat ne, joiden traumaa ei pidetä ensisijaisena etiologiana.
kaksi atraumaattisen epävakauden päätyyppiä:
- synnynnäiset epävakaudet;
- olkapään rakenteiden löystyminen, joka voi esiintyä syntymästä lähtien.
- kroonisia toistuvia heilahduksia
- saattaa esiintyä leikkauksen jälkeen olkapään sijoiltaanmenon vuoksi, joka johtuu rimaleesioista.
- ajan myötä mikrotrauma voi aiheuttaa glenohumeraalisen nivelen epävakautta.
kliinisesti merkityksellinen anatomia
Glenohumeraalinen stabiilisuus riippuu useiden eri tekijöiden yhdistelmästä, jotka voidaan ryhmitellä kapsuloligamentaarisiin tai staattisiin stabiloijiin ja lihaksiin liittyviin tai dynaamisiin stabiloijiin:
Video
staattiset kapsuloligamenttielementit
staattiset kapsuloligamenttielementit, koska niitä pidetään glenohumeraalisen nivelen pääasiallisina stabiloijina
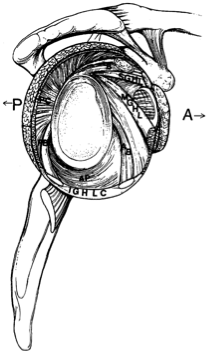
- Superior glenohumeral ligament (sghl) – limits anterior and inferior translation of adducted olkaluu
- Medial glenohumeral ligament (MGHL) – limits anterior translation in lower and middle range of abduction
- Inferior glenohumeral ligament (IGHL) – longest glenohumeral ligament and primary staattinen restraint against anterior, posterior and inferior translation when olkaluu on kaapattu yli 45 astetta
- glenoid labrum – lisää glenoidin ontelon syvyyttä ja lisää stabiilisuutta jopa 50%
- negatiivinen nivelpaine-auttaa nivelkongruenssin maksimointi
olkanivelen proprioseptiomekanismeja on tutkittu ja niiden on todettu liittyvän läheisesti dynaamisten lihasstabilaattoreiden vasteeseen. Anatomisilla näytteillä tehdyt histologiset tutkimukset ovat vahvistaneet afferenttien hermopäätteiden (Ruffini-solusolut ja Pacini) esiintymisen ja niiden jakautumisen olkapään kapsuloligamentaarisessa kompleksissa. Cuellarsuggests että Olkapää epävakaus voi johtua vamman ja/tai epäonnistuminen staattinen capsulo-ligamentary stabilointi elementtejä, jotka tukevat herkkä afferent päättyy, tämä muutos passiivisen stabilointi elementtejä aiheuttaa häiriöitä tai viivästyminen proprioseptiivisen signaalin aiheuttaa viiveen ja / tai koordinointivirheen vastaavan lihasvasteen. Dynaamista stabilointimekanismia muutetaan siten ja nivelkongruenssin häviäminen helpottuu.
dynaamiset stabilisaattorit
avustavat olkaluun pään pitämisessä glenoidifossassa liikkeen aikana
1. Primaariset
- Kiertäjäkalvosinlihakset (supraspinatus,infrapinatus, teres minor, subscapularis)
- pitkä hauislihas
2. Toissijainen
- Teres-duuri
- Latissimus dorsi
- Pectoralis-duuri
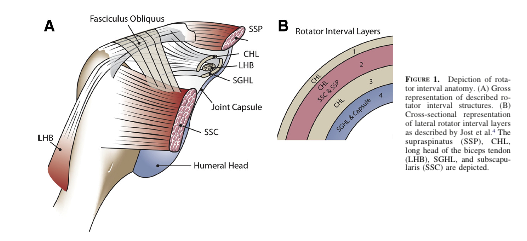
3. Kiertäjäkalvosimen väli
tämä väli on olkapäässä oleva kolmionmuotoinen alue, jonka reunukset on merkitty alla. Suuri kääntöväli mahdollistaa lisääntyneen etummaisen olkaluun kääntämisen, koska nivelkapselia tukevia rakenteita ei ole riittävästi.
- Supraspinatuksen etulohko
- Inferior border: subscapularis
- Apex: transverse olkalihaside
- Base: coracoid process
| Anterior | Posterior | Multidirectional |
| SGHL,MGHL, Anterior IGHL | SGHL, Posterior IGHL | Dysfunction of dynamic stabilisers |
| Anterior capsule | Posterior capsule | Joint capsule in 2 or more directions. Inferior capsule is primarily affected. |
| Coracohumeral ligament | Coracohumeral ligament | All structures involved in anterior or posterior instability can be affected |
| Superior anterior labrum | ||
| Long head of biceps | ||
| Subscapularis |
Epidemiology
98% of primary dislocations occur anteriorly. The rate of recurrence is most common in younger populations (see figure 1B3). Synnynnäisen epävakauden esiintyvyyttä ei tunneta.

Vammamekanismi
traumaattinen
yleisin glenohumeraalinen sijoiltaanmeno tapahtuu epäsäännöllisesti, yleensä urheilu-onnettomuuksien tai kaatumisten seurauksena, erityisesti silloin, kun yläraaja on 90°: n kaappauksessa ja ulkoisessa kiertymisessä.
posterioriset sijoiltaanmenot johtuvat yleisimmin kouristuskohtauksista, shokista ja kaatumisista.
atraumaattinen
krooninen toistuva
, joka johtuu toistuvasta äärimmäisestä ulkoisesta kiertymisestä olkaluun ollessa siepattuna ja pidennettynä (ts.pitching motion). Epävakaus voi johtua etummaisten ja huonompien staattisten rajoitusten asteittaisesta heikkenemisestä. Olkaluun pää pyrkii siirtymään pois lyhennetyistä rakenteista. Esimerkiksi: posterior shoulder capsular tiiviys aiheuttaa olkaluun pää siirtää anteriorly, jolloin eheys kaikki anterior rakenteet. Liittyy yleisesti osallistumiseen urheilulajeihin, kuten voimisteluun, baseballiin, softballiin, tennikseen, uintiin ja painoharjoitteluun.
Yleiset samanaikaiset piirteet tai syyt:
- Bankart-leesio
- Mäkileesio
- SLAP-leesio (Superior Labrum Anterior Posterior)
- HAGL-leesio (Olkalihaslihasten nivelsiteiden Avaulsio)
- ALPSA-leesio (anteriorinen Labroligamentous Periosteaaliholkin Ululsio)
- nivelkapselin Laxity
synnynnäinen epävakaus
synnynnäinen epävakaus voi olla seurausta:
- hypoplastinen glenoidi
- Glenoidin anterior-posteriorisen halkaisijan pieneneminen
- lisääntynyt glenoidin retroversio
- lisääntynyt kollageenin ja elastiinin määrä ja koostumus
kliininen esiintyminen
kroonisen/toistuvan epävakauden mahdolliset merkit ja oireet
anteriorinen epävakaus
- Naksuminen
- kipu
- valittaa kuolleesta käsivarresta heittämällä
- kipu posteriorisesti
- mahdolliset subakromiset tai sisäiset jännitysmerkit
- potilaalla voi olla positiivinen kiinniottotesti, relocation test, and/or anterior relocation test
- lisääntynyt nivelen lisäliike erityisesti anteriorisessa suunnassa
posteriorinen epävakaus
- mahdollinen subakrominen tai sisäinen impingenssi
- Glenohumeraalinen sisäinen kiertoliike (GIRD) voi esiintyä
- kipu
- lisääntynyt nivelen lisäliike erityisesti takapuolessa
Napsahtaminen
monisuuntaista epävakautta
- Antero-inferior laxity esiintyy yleisimmin maailmanlaajuisena olkapääkipuna, ei voida osoittaa tiettyyn paikkaan
- Voi olla positiivinen sulcus-merkki, kiinniotto – /uudelleensijoitustesti, anterioriset vapautumistestit
- sekundaariset kiertäjäkalvosimen kiinniottotestit voidaan havaita mikrotraumaattisilla tapahtumilla, jotka ovat aiheutuneet urheiluun, kuten voimisteluun, uintiin ja painoharjoitteluun osallistumisessa
- lisääntynyt nivelliikunta useassa tasossa
erotusdiagnoosi
tutkimus
Subjektiivinen historia
saattaa olla aiemmin ollut trauma, johon liittyy tai ei liity aikaisempaa sijoiltaanmenoa
saattaa olla aikaisemmin ollut löystyneitä niveliä (harkitse kyynärpään, polven, peukalon hyperjännitystä; käytä Beighton – asteikkoa hypermobiliteetin arvioimiseen)
päivittäisen elämän toimintaa voi olla vaikea suorittaa
yleinen kipu olkapään ympärillä
lääkärintarkastus
kaularangan ja rintarangan näyttö
tarkkailu/tunnustelu
- pitkä hauispää, supraspinatus jänne, AC-nivel, SC-nivel, selkäranka, 1. kylkiluu, muut alueelliset lihakset
ryhti
ul>
aktiivinen rom
- Glenohumeraalinen fleksio, laajennus, abduktio, adduktio, rotaatio-sisäinen & ulkoinen, lapaluu
- etsi levottomuutta
passiivinen ROM
- voi olla kipua,
- voi olla jäykkyyttä
- taas, kiinniotto esiintyy
lihasten Pituustestaus
- Ylempi trapezius, levator scapulae, scalenes, latissimus dorsi, alempi trapezius, pectoralis minor, pectoralis major
resistiivinen testaus
toiminnallinen testaus
- käsi posterioriselle kaulalle
- käsi lapaluuhun
nivel-lisäliiketesti
- lisääntynyt liikkuvuus epästabiilisuuden suunta (anteriorinen, posteriorinen, monisuuntainen)
lapaluun/rintakehän liike
Proprioception
erikoiskokeet
erikoiskokeita
provokatiivisia testejä ja laikuttaisuustutkimuksia voidaan käyttää vahvistamaan oletus olkapään epästabiilisuudesta:
| Test | Sensitivity | Specificity | + LR | -LR |
| Sulcus | 0.93 | 2.43 | 0.89 | |
|
Anterior Release Test |
0.92 | 0.89 | 8.36 | 0.09 |
| Apprehension | 0.53 | 0.99 | 53 | 0.47 |
| Relocation | 0.46 | 0.54 | 1 | 1 |
Laxity Test
Load and Shift Test
Application:
potilas makaa selällään lapaluu pöydällä, mutta kaput vapaana. Lataa caput olkaluu glenoidiin ja käännä caput etu-ja takasuuntaan.
johtopäätös:
testin tarkoituksena on arvioida, kuinka paljon kaput olkaluun translaatio on glenoidissa. On olemassa monia metodeja arvostella testi, mutta yleisin on Hawkins luokitus. Tätä menetelmää pidetään parhaana, koska sillä on kliininen perusta. Hawkins jakoi liikkeen neljään luokkaan: luokka 0 = vähän tai ei lainkaan liikettä; luokka 1 = olkaluun pää nousee jalkaluun reunalle; luokka 2 = kun olkaluu voi mennä sijoiltaan mutta siirtyä itsestään; luokka 3 = Kun pää ei siirry paineen jälkeen.
kliininen pohja:
tzannes ja Murell ovat päätelleet, että tämä testi on täysin luotettava (p<0,0001) ja LR > 80 epävakauden varalta.
Laatikkotesti
hakemus:
potilas on selällään. Tarkastaja pitää potilaan lapaluuta vasemmalla kädellään samalla kun hän tarttuu potilaan olkavarteen ja piirtää oikealla kädellään olkaluun etupään. Voit pitää olkapäätä eri asennossa.
johtopäätös:
testi kertoo enemmän löysyydestä. Testi on positiivinen, kun peukalon tuntui liukuvan coracoidin ohi.
kliininen pohja:
Tzannes ja Murell ovat tulleet siihen tulokseen, että tämän testin pätevyyttä ja luotettavuutta on vielä arvioitava.
Sulcus Sign
Application:
potilaan kyynärpää vedetään alemmas, kun potilas on rentoutunut
johtopäätös:
tämä toimenpide testaa ylivertaisen glenohumeraalisen nivelsiteen. Testi on positiivinen, kun akromionin ja kaput olkaluun välissä on yli 2 cm: n sulcus.
kliininen alaraja:
tzannes ja Murell arvioivat myös tämän testin täysin luotettavaksi (p<0,0001). Nakagawa ja muut raportoivat spesifisyyden olevan 0,93.
provokatiiviset testit
anteriorinen Vapautumistesti
sovellus:
tässä testissä tarkastaja kohdistaa posteriorisesti kohdistetun voiman olkaluun päähän, jolloin potilas on sieppauksessa ja ulkoisessa pyörimisliikkeessä.
johtopäätös:
testi on positiivinen, jos painetta lievitettäessä ilmenee kipua tai kiinnijäämistä.
kliininen alaraja:
Tzannesin ja Murellin (p<0,0001) ja Ianin ym.tulosten perusteella voidaan päätellä, että kyseessä on luotettava testi epävakaan olkapään havaitsemiseksi. Gross et al-raportin herkkyys on 0,92 ja spesifisyys 0.89, mikä tekee tästä testistä hyödyllisen olkapään epävakauden poissulkemiseksi negatiivisella tuloksella.
kiinniotto/Augmentaatiotesti
hakeminen:
kiinniottotesti tehdään, kun potilas makaa tai istuu olkapää neutraalissa asennossa (90° kaappaus). Tutkija pitää toisella kädellä potilaan ranteesta kiinni ja toisella kädellä hän kohdistaa olkaluun kohdistuvaa voimaa.
johtopäätös:
merkkejä glenohumeraalisesta anteriorisesta epävakaudesta ovat: kipu, subluksaation tunne tai selvä puolustus. Jos uudelleensijoitustestiä sovelletaan lähes välittömästi kiinniottotestin jälkeen ja jos tämä uudelleensijoitustesti on negatiivinen, voimme päätellä, että anteriorinen epävakaus on olemassa.
kliininen alaraja:
Levy et al-tutkimuksen tulosten perusteella. ; Ian et al. (herkkyys = 53 & spesifisyys = 99), Tzannes ja Murell (P= 0,0004 kipu ja / tai pelko ja LR 8-100 anteriorisen epävakauden vuoksi) ja Marx et al. voimme päätellä, ettei ole riittävästi kliinisiä todisteita epävakauden havaitsemiseksi tai poissulkemiseksi. Lo ja al raportoivat spesifisyyden olevan 0,99.
Uudelleensijoitustesti
hakemus:
potilas on kiinniottotestin aloitusasennossa ja tarkastaja kohdistaa nyt jälkikäteen kohdistetun voiman olkaluun päähän.
johtopäätös:
kun tämä testitulos on negatiivinen, esiintyy glenohumeraalista anteriorista epävakautta.
Clinical Bottom Line:
the article by Ian et al. (herkkyys = 45 & spesifisyys = 54) mukaan uudelleensijoitustesti ei ole kliinisesti ilmeinen. Kuitenkin muita artikkeleita tzannes ja Murell (p= 0,0003 kipu ja / tai pelko)ja Liu et al. todistakaa päinvastaista. Lo ja al raportoivat huonoista psykometrisistä ominaisuuksista tässä testissä.
tuloslaskelmat
olkapään, käsivarren ja käden (DASH) vammaisuus
visuaalinen Analogiasteikko
Diagnoosikohtaiset kyselylomakkeet
- Länsi-Ontarion olkapään Epävakausindeksi
- Oxford Shoulder Epävakauskysely
lääketieteellinen johtaminen
lääketieteellinen johtaminen riippuu potilaan esitystapa, mukaan lukien vamman mekanismi, vakavuus, potilaan tavoitteet jne. Joissakin tapauksissa, erityisesti ne, joilla on traumaattinen mekanismi, kirurginen toimenpide voi olla perusteltua palauttaa nivelten vakautta.
traumaattisten glenohumeraalisten sijoiltaanmenojen kirurgiset toimenpiteet
- avoin kapselisiirtymä
- artroskooppinen lämpökapsulorrafia
fysioterapian hoito
ei-operatiivinen fysioterapian hallinta vaihtelee tapauskohtaisesti, ja jokaisen potilaan hoito on yksilöitävä heidän erityistavoitteidensa kohdentamiseksi. Fysikaalinen hoito hallinta on suurelta osin heikentynyt-pohjainen ja vastepohjainen, koska on vähän korkean tason näyttöä auttaa päätöksenteossa, mutta yleisesti sisältää:
- koulutus uusiutumisen estämiseksi
- asentojen uudelleenkoulutus
- tiettyjen lihasten motorinen kontrolliharjoittelu toiminnallisten toimintojen aikana (kiertäjäkalvosinlihakset, lapaluun stabilaattorit)
- vahvistaa erityisesti hartialihaksia, kiertäjäkalvosinlihaksia ja lapaluun stabiloijia
- venyttely erityisesti posteriorisissa hartiarakenteissa, rintalihaksissa sekä muissa lihaksissa, joilla on joustavuushäiriöitä
manuaalinen hoito, jolla kohdistetaan liikuntavammoja glenohumeraaliset, akromioklavikulaariset, sternoklavikulaariset nivelet ja cervico-rintakehä spine (LoE4)
harjoitushoito
eräässä tutkimuksessa osallistujat toteuttivat Watson multi directional instability-kuntoutusohjelman, jossa keskityttiin glenohumeraaliseen niveleen ja lapaluuniveliin vaikuttavien lihasten vakauden ja hallinnan palauttamiseen ja olkapään asteittaiseen etenemiseen toiminnallisiin asentoihin ja toimintoihin.Ohjelma, joka on julkaistu yksityiskohtaisesti neuvoi ja seurataan tekijän (L. W.) ja edellytetään osallistujia osallistumaan kuntoutukseen kerran viikossa 12 viikon ajan.
kaikkien tässä tutkimuksessa arvioitujen lihasvoimatestien tulokset osoittivat merkittävää paranemista seurannassa, ja standardikeskiarvot osoittivat kohtalaisia tai suuria vaikutuksia. (LOE: 4).
kahdessa tutkimuksessa kuvattiin bankartin ja reverse Bankartin jälkeen harjoitushoitoa.
eräässä tutkimuksessa potilaat leikattiin kahdella biohajoavalla ankkurisaumalla (artroscopic Bankart). leikkauksen jälkeen potilaat käyttivät olkapäälle sijoitettavaa laitetta 3 viikon ajan. Isometrinen harjoitus rintareunuksessa aloitettiin 1 päivä leikkauksen jälkeen. Lisääntyvä liikeharjoitukset määrättiin 2 viikon ajan leikkauksen jälkeen. Olkapäävaimennin poistettiin, ja aktiivinen koukistusharjoitus makuuasennossa ja passiivinen ulkoinen kiertoharjoitus aloitettiin 3 viikon kuluttua leikkauksesta. Rotator cuff-harjoitus aloitettiin kuminauhalla 4 viikon kuluttua leikkauksesta, ja rajoittamattomat päivittäisen elämän toiminnot sallittiin 6 viikon kuluttua leikkauksesta. Yläraajalihasharjoittelu sallittiin <2kg käsipainolla 2 kuukauden kohdalla ja punnerrukset 3 kuukauden kohdalla. Ei-kontaktiurheilu sallittiin 2-3 kuukauden iässä ja kontaktilajit ja ylänheitto 6 kuukauden iässä.
Arthroscopic Bankart repair on vähemmän invasiivinen olkaniveltä ympäröiville lihaksille, ja riittävä stabiilisuus voidaan saavuttaa ommelankkuritekniikalla. Nykyisessä tutkimuksessa suotuisaa edistystä saatiin leikkauksen jälkeisessä kuntoutusohjelmassa artroskooppisen Bankart-korjauksen jälkeen. Olkapään kiertolihasvoima artroskooppisen Bankart-korjauksen jälkeen palautui ennen leikkausta 6 kuukautta kestävälle tasolle ulkoisessa kiertoliikkeessä ja 4.5 kuukautta sisäiseen kiertoon. Koska glenohumeraalisen nivelen sijoiltaanmenot tapahtuivat ulkoisen pyörimisen aikana, pelokas tunne aiheuttaisi ulkoisen lihasvoiman menetyksen. Lisäksi infraspinatus-lihas läpäisi arthroskoopin leikkauksen aikana; toisaalta subscapularis-lihas ei vaurioitunut. Nämä selittäisivät, miksi ulkoisen pyörimisen lihasvoima palautui myöhemmin kuin sisäisen pyörimisen. (LOE 4)
Posterior shoulder instability voidaan jakaa edelleen dimensiollisesti: yksisuuntainen (posterior), kaksisuuntainen (posteroinferior) ja monisuuntainen (posterior, inferior, ja anterior). Kaksisuuntainen ja monisuuntainen epävakaus ovat paljon yleisempiä kuin yksisuuntainen epävakaus. Erityisiä patoanatomisia leesioita, kuten käänteisbankart-leesiota, havaitaan usein potilailla, joilla on trauman aiheuttama posteriorinen epävakaus. Monisuuntaisella epävakaudella voi olla yllyttävä traumaattinen tapahtuma, mutta se johtuu ennestään olemassa olevasta maailmanlaajuisesta kapselisesta leväperäisyydestä. Glenohumeraalinen epävakaus on monimuotoinen häiriö, jonka syyt, asteet ja suunnat vaihtelevat. Konservatiivista fysioterapian hoitoa suositellaan ensisijaiseksi hoitovaihtoehdoksi. Jos konservatiivinen hoito ei onnistu 6 kuukauden kuurin jälkeen, leikkausta voidaan harkita. Ensimmäisen kuukauden ajan olkapäätä on pidettävä suhteellisessa ulkoisessa tai neutraalissa pyörimisliikkeessä posteriorisen kapselin ja antevertin itsensä rentouttamiseksi. Ensimmäisen ja toisen kuukauden leikkauksen jälkeen passiiviset ja aktiiviset avustetut liikeradat voivat alkaa suojatulla tavalla rajoittaen silti pääteliikeradoja asennoissa, jotka rasittavat posteriorikapselia maksimaalisesti. Rintareppu käyttö voidaan lopettaa noin 6 viikkoa.
2-5 kuukauden välillä vahvistaminen voi alkaa kiertäjäkalvosimen ja periskapulaaristen lihasten isometrisillä tunnisteilla. Täysi esitys pitäisi saada aikaan 2-3 kuukauden välillä. Kuukausien 5 ja 8 välillä potilaat voivat aloittaa asteittaisen paluun aikaisempiin urheilulajeihin, aktiviteetteihin ja työtehtäviin, mutta valvotuissa olosuhteissa. Täysi palautuminen riippuu täysin toimintakykyisestä liikkeestä, kivuttomuudesta tai arkuudesta, hyvästä voimasta ja tyydyttävästä kliinisestä tutkimuksesta.. (LOE 1A)
leikkauksen jälkeinen fysioterapian hoito
riippuu:
- kirurginen toimenpide
- Vammamekanismi
- samanaikaiset vammat
-
kliininen alaraja
olkapään epävakaudella voi olla traumaattinen tai atraumaattinen syy. Primäärisen olkapään sijoiltaanmenon jälkeen toistuvuus on suuri, mikä on suurinta < 20-vuotiailla. Kuntoutuksen tulisi perustua kunkin potilaan tapaukseen ottaen huomioon leikkaustyyppi ja kirurgin mieltymys, jossa leikkaus tehdään.
- Tzannes A, Murrel, GAC. Hartioiden epävakautta mittaavien testien interexaminar-luotettavuuden arviointi. The journal of Shoulder and Elbow Surgery 2004; 13: 18-23.
- Rosa JR, Checchia CS, Miyazaki AN. Traumaattinen etummainen epävakaus olkapäässä. Revista Brasileira de Ortopedia. 2017;52(5):513-20.
- Barrett C. The Clinical Physiotherapy Assessment of non-Traumatic Shoulder Unstability. Olkapää & kyynärpää. 2015 tammi;7 (1): 60-71.
- 4.00 4.01 4.02 4.03 4.04 4.05 4.06 4.07 4.08 4.09 4.10 4.11 4.12 Guerrero P, Busconi B, Deangelis N, Powers G. Congenitional instability of the shoulder joint: assessment and treatment options. JOSPT. 2009;39(2):124-134.
- Charousset C, Beauthler V, Bellaïche, Guillin R, Brassart N, Thomazeau H. Voimmeko parantaa luuvaurioiden radiologista analysointia kroonisessa olkapään etuosan epävakaudessa? Orthop. Traumatol. Surg. Res. 2010; 96: 88-93.
- 6,0 6,1 6,2 6,3 Cuéllar R, Ruiz-Ibán MA, Cuéllar A. Suppl-6, M10: Anatomy and Biomechanics of the Epästabile Shoulder. Open Orthopedics journal. 2017;11:919.
- 7,0 7,1 7,2 Hayes K, Callanan M, Walton J. Shoulder instability: Management and rehabilitation. JOSPT 2002; 23(10): 497-509.
- Jaggi A. Kuntoutus olkapään epävakauteen. Br J Sports Med 2010; 44 (5): 333.
- Yang J, Lin J. Toimintoon liittyvien testien luotettavuus potilailla, joilla on olkapään patologioita. JOSPT. 2006;36: 572-576.
- Gross M, Disefano M. Anterior release test: a new test for occult shoulder instability. Kliininen Ortopedia ja siihen liittyvä tutkimus. 1997;339:105-108.
- 11.0 11.1 Lo IK, Nonweiler B, Woolfrey M, Litchfield R, Kirkley A. an assangtion, relocation, and surprise tests for anterior shoulder epästability. Am J Sports Med.2004; 32: 301-7
- Tzannes A, Murrel, GAC. Hartioiden epävakautta mittaavien testien interexaminar-luotettavuuden arviointi. The journal of Shoulder and Elbow Surgery 2004; 13: 18-23.
- Tzannes A, Murell GAC. Epästabiilin olkapään kliininen tutkimus. Sports Medicine 2002; 32: 447-457.
- Tzannes et al. 2004
- Tzannes et al. 2002
- Ian KY, Lo IKY, Nonweiler B, et al. Arvio kiinniotto -, siirto-ja yllätystestistä olkapään etupuolen epävakauden varalta. American Journal of Sports Medicine 2004; 32: 301-307.
- Levy AS, Lintner S, Kenter K, et al: intra – and interobserver reproducibility of the shoulder laxity examination. The American Journal of Sports medicine 1999; 4: 460-463.
- Ian et al.
- Tzannes A, Murrel, GAC. Hartioiden epävakautta mittaavien testien interexaminar-luotettavuuden arviointi. The journal of Shoulder and Elbow Surgery 2004; 13: 18-23.
- Marx RG, Bombardier C, Wright JG. Mitä tiedämme yläraajan tutkimiseen käytettyjen lääkärintarkastustestien luotettavuudesta ja pätevyydestä? Journal of Hand Surgery 1999; 24A: 185-193.
- Ian et al.
- Tzannes et al. 2004
- Liu SH, Henry MH, Nuccion s, et al. Diagnoosi glenoidi labral kyyneleet. Magneettikuvauksen ja kliinisten tutkimusten vertailu. The American Journal of Sports Medicine 1996; 2: 149-154.
- Rouleau D, Faber K, MacDermin J. Systematic review of patient-adjusted shoulder functional scores on epästability. J Shoulder Elbow Surg. 2010; 19: 1121-1128.
- Mintken. Jotkut tekijät ennustavat onnistuneita lyhyen aikavälin tuloksia yksittäisillä henkilöillä, joilla on Olkapääkipua ja jotka saavat Cervicothoracic Manipulation: a Single-Arm Trial. PTJ 2010; 26-42.
- WATSON, Lyn, et al. Konservatiivisen kuntoutusohjelman vaikutukset olkapään monisuuntaiseen epävakauteen. Journal of shoulder and elbow surgery, 2018, 27.1: 104-111.
- AMAKO, Masatoshi, et al. Olkapään Kiertolihasvoiman palautuminen artroskooppisen Bankart-korjauksen jälkeen. Orthopedic journal of sports medicine, 2017, 5.9: 2325967117728684.
- TANNENBAUM, Eric; SEKIYA, Jon K. posterior shoulder epästability. Urheiluterveys, 2011, 3.3: 253-263.
kirurgin protokolla
kudoksen laatu