Original Editor – Johanna Guim und Katherine Burdeaux als Teil der Temple University Evidence-Based Practice Project Top Mitwirkende – Katherine Burdeaux, Rachael Lowe, Naomi O’Reilly, Johnathan Fahrner und Kim JacksonMedia:Beispiel.ogg
Definition
Der Begriff ‚Schulterinstabilität‘ bezieht sich auf die Unfähigkeit, den Humeruskopf in der Fossa glenoidalis zu halten. Die Band- und Muskelstrukturen um das Glenohumeralgelenk bilden unter nicht pathologischen Bedingungen eine ausgewogene Netto-Gelenkreaktionskraft. Die relevanten Strukturen sind unten aufgeführt. Wenn die Integrität einer dieser Strukturen gestört ist, kann dies zu atraumatischer oder traumatischer Instabilität führen. Atraumatische Instabilität resultiert häufig aus sich wiederholenden Überkopfbewegungen oder angeborenen Gelenkmerkmalen. Traumatische Verletzungsmechanismen können zu offenen Dislokationen führen, bei denen die Gelenkintegrität verloren geht. Instabilität kann anterior, posterior oder in mehrere Richtungen auftreten, unabhängig vom Verletzungsmechanismus.
Häufige Kategorisierungen von Schulterinstabilität
Traumatische
Traumatische Instabilität der Schulter ist eine häufige Erkrankung, die insbesondere bei jungen Patienten mit hohen Rezidivraten verbunden ist. Unter den verschiedenen Arten dieser Gelenkinstabilität ist die anteriore Dislokation aufgrund eines Traumas der häufigste Typ, was mehr als 90% der Fälle entspricht.
Atraumatische
Die atraumatische (nicht traumatische) Schulterinstabilität ist eine Unterklassifikation der glenohumeralen Gelenkinstabilität, die diejenigen umfasst, für die ein Trauma nicht als primäre Ätiologie angesehen wird.
Zwei Haupttypen von atraumatischen Instabilitäten:
- Angeborene Instabilitäten;
- Laxheit der Strukturen in der Schulter, die seit der Geburt vorhanden sein können.
- Chronisch rezidivierende Instabilitäten
- Können nach einer Operation wegen Schulterluxation aufgrund von Glenoidrandläsionen auftreten.
- Im Laufe der Zeit kann ein Mikrotrauma zu einer Instabilität des Glenohumeralgelenks führen.
Klinisch relevante Anatomie
Die glenohumerale Stabilität hängt von der Kombination verschiedener Faktoren ab, die in kapsuloligamentäre oder statische Stabilisatoren und muskulotendinöse oder dynamische Stabilisatoren eingeteilt werden können:
Video
Statische Stabilisatoren
Die statischen kapsuloligamentären Elemente, da diese als die Hauptstabilisatoren des Glenohumeralgelenks angesehen werden
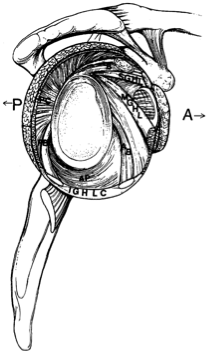
- Oberes Glenohumeralband (SGHL) – begrenzt die anteriore und inferiore Translation des adduzierten Humerus
- Mediales Glenohumeralband (MGHL) – begrenzt die anteriore Translation im unteren und mittleren Bereich der Abduktion
- Unteres Glenohumeralband (IGHL) – längstes Glenohumeralband und primäre statische Zurückhaltung gegen anteriore, posteriore und inferiore Translation bei Abduktion des Humerus über 45 Grad hinaus
- Glenoidlabrum – erhöht die Tiefe der Glenoidhöhle und erhöht die Stabilität um bis zu 50%
- Negativer intraartikulärer Druck – hilft bei maximierung der Gelenkkongruenz
Die Propriozeptionsmechanismen des Schultergelenks wurden untersucht und stehen in engem Zusammenhang mit der Reaktion der dynamischen Muskelstabilisatoren. Verschiedene histologische Studien an anatomischen Proben haben das Vorhandensein afferenter Nervenenden (Ruffini-Korpuskeln und Pacini) und deren Verteilung im Schulterkapsuloligamentkomplex bestätigt. Cuellarschlägt vor, dass Schulterinstabilität auf eine Verletzung und / oder ein Versagen der statischen kapsuloligamentären Stabilisierungselemente zurückzuführen sein kann, die das empfindliche afferente Ende unterstützen, diese Veränderung der passiven Stabilisierungselemente verursacht eine Störung oder Verzögerung bei der Abgabe des propriozeptiven Signals, was eine Verzögerung und / oder einen Koordinationsfehler der entsprechenden Muskelantwort verursacht. Dadurch wird der dynamische Stabilisierungsmechanismus verändert und der Verlust der Gelenkkongruenz erleichtert.
Dynamische Stabilisatoren
Unterstützen das Halten des Humeruskopfes in der Fossa glenoidalis während der Bewegung
1. Primäre
- Rotatorenmanschettenmuskeln (Supraspinatus,Infraspinatus, Teres minor, subscapularis)
- Langer Kopf des Bizeps
- Deltamuskel
2. Sekundär
- Teres major
- Latissimus dorsi
- Pectoralis major
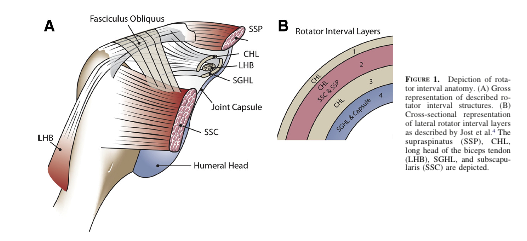
3. Rotatorenmanschettenintervall
Dieses Intervall ist ein dreieckiger Bereich in der Schulter, dessen Ränder unten angegeben sind. Ein großes Rotatorenintervall ermöglicht eine erhöhte Translation des vorderen Humeruskopfes aufgrund fehlender Strukturen, die die Gelenkkapsel anterior stützen.
- Oberer Rand: anteriorer Rand des Supraspinatus
- Unterer Rand: subscapularis
- Apex: transversales Humerusband
- Basis: processus coracoideus
| Anterior | Posterior | Multidirectional |
| SGHL,MGHL, Anterior IGHL | SGHL, Posterior IGHL | Dysfunction of dynamic stabilisers |
| Anterior capsule | Posterior capsule | Joint capsule in 2 or more directions. Inferior capsule is primarily affected. |
| Coracohumeral ligament | Coracohumeral ligament | All structures involved in anterior or posterior instability can be affected |
| Superior anterior labrum | ||
| Long head of biceps | ||
| Subscapularis |
Epidemiology
98% of primary dislocations occur anteriorly. The rate of recurrence is most common in younger populations (see figure 1B3). Die Inzidenz angeborener Instabilität ist unbekannt.

Mechanismus der Verletzung
Traumatisch
Die häufigste glenohumerale Dislokation tritt anterior auf, normalerweise als Folge von Sportunfällen oder Stürzen, insbesondere wenn sich die obere Extremität in 90 ° Abduktion und Außenrotation befindet.
Posteriore Dislokationen resultieren am häufigsten aus Anfällen, Schock und Stürzen.
Atraumatisch
Chronisch rezidivierend
Verursacht durch repetitive extreme Außenrotation mit abduziertem und gestrecktem Humerus (d.h.pitching-Bewegung). Instabilität kann durch allmähliche Schwächung der vorderen und unteren statischen Beschränkungen verursacht werden. Der Humeruskopf neigt dazu, sich von verkürzten Strukturen zu entfernen. Zum Beispiel: Eine Enge der hinteren Schulterkapsel führt dazu, dass sich der Humeruskopf nach vorne verschiebt, was zu einem Verlust der Integrität aller vorderen Strukturen führt. Häufig mit der Teilnahme an Sportarten wie Gymnastik, Baseball, Softball, Tennis, Schwimmen und Krafttraining verbunden.
Häufige Begleiterscheinungen oder Ursachen:
- Bankart-Läsion
- HillSachs-Läsion
- SLAP-Läsion (Oberes Labrum anterior Posterior)
- HAGL-Läsion (Humerusausriss der glenohumeralen Bänder)
- ALPSA-Läsion (Anteriorer labroligamentöser periostaler Hülsenausriss)
- Laxheit der Gelenkkapsel
Angeborene Instabilität
Angeborene Instabilität kann sei das Ergebnis von:
- Hypoplastisches Glenoid
- Abnahme des anterior-posterioren Durchmessers des Glenoids
- Erhöhte Retroversion des Glenoids
- Erhöhte Menge und Zusammensetzung von Kollagen und Elastin
- Knochenanomalien
Klinisches Erscheinungsbild
Mögliche Anzeichen und Symptome einer chronischen / wiederkehrenden Instabilität
Anteriore Instabilität
- Schmerzen
- Klagen über toten Arm mit Werfen
- Schmerzen posterior
- Mögliche subakromiale oder interne Impingement-Zeichen
- Der Patient kann einen positiven Apprehension-Test haben, Relocation-Test und/oder Anterior-Release-Test
- Erhöhte Gelenkzusatzbewegung insbesondere in anteriorer Richtung
Posteriore Instabilität
- Mögliches subakromiales oder internes Impingement
- Glenohumerales Innenrotationsdefizit (GIRD) kann vorliegen
- Schmerzen
- Klicken
- Erhöhte Gelenkzusatzbewegung insbesondere in posteriorer Richtung
Multidirektionale Instabilität
- Antero-inferiore Laxität tritt am häufigsten mit globalen Schulterschmerzen auf und kann nicht auf einen bestimmten Ort lokalisiert werden
- Kann ein positives Sulcus-Zeichen haben, Apprehensions- / Relocation-Test, anteriore Release-Tests
- Sekundäres Rotatorenmanschetten-Impingement kann bei mikrotraumatischen Ereignissen beobachtet werden, die während der Teilnahme an Sportarten wie Gymnastik, Schwimmen und Krafttraining verursacht werden
- Erhöhte Gelenkzusatzbewegung in mehreren Ebenen
Differentialdiagnose
- Rotatorenmanschettenriss
- Subakromiales Impingement
- Internes Impingement
- Mechanische Schmerzen der Halswirbelsäule (bezogen auf die Schulter)
- Bizeps-Tendinopathie
- Labralpathologie
- Laxheit ehlers-Danlos-Syndrom)
Untersuchung
Subjektive Vorgeschichte
Kann eine Vorgeschichte von Traumata mit oder ohne vorherige Luxation haben
Kann eine Vorgeschichte von laxen Gelenken haben (Ellenbogen-, Knie-, Daumenhyperextension in Betracht ziehen; verwenden Beighton skala zu bewerten hypermobilität)
Aktivitäten des täglichen lebens kann schwierig zu komplette
Globale schmerzen um schulter
Körperliche Untersuchung
Bildschirm halswirbelsäule und brustwirbelsäule
Beobachtung/Palpation
- Lange kopf von bizeps, supraspinatus sehne, AC joint, SC joint, wirbelsäule, 1st rib, andere regionale muskeln
Haltung
- Asymmetrie
- Skapulierflügel
- Atrophie
Aktives ROM
- Glenohumerale Flexion, Extension, Abduktion, Adduktion, Rotation – intern & extern, Schulterblatt
- Suchen Sie nach besorgtem Verhalten
Passives ROM
- Kann Schmerzen haben,
- Kann Steifheit haben
- Wieder wird Besorgnis vorhanden sein
Muskellängentest
- Oberer Trapezius, Levator scapulae, Scalenes, Latissimus dorsi, unterer Trapezius, Pectoralis minor, Pectoralis major
Resistive Prüfung
Funktionsprüfung
- Hand zum hinteren Hals
- Hand zum Schulterblatt
- Hand zum gegenüberliegenden Schulterblatt
Gelenkzubehörbewegungsprüfung
- Erhöhte Mobilität im Nacken richtung der Instabilität (anterior, posterior, multidirektional)
Scapular/Thoracic Motion
Propriozeption
Spezielle Tests
- Möglicherweise Sulcus Zeichen, Apprehension /Relocation und /oder anterior Release Tests je nach vermuteter Form der Instabilität
Spezielle Tests
Provokative Tests und Laxitätsuntersuchungen können verwendet werden, um eine Hypothese der Schulterinstabilität zu bestätigen:
| Test | Sensitivity | Specificity | + LR | -LR |
| Sulcus | 0.93 | 2.43 | 0.89 | |
|
Anterior Release Test |
0.92 | 0.89 | 8.36 | 0.09 |
| Apprehension | 0.53 | 0.99 | 53 | 0.47 |
| Relocation | 0.46 | 0.54 | 1 | 1 |
Laxitätstests
Last- und Verschiebungstest
Anwendung:
Der Patient liegt auf dem Rücken mit dem Schulterblatt auf dem Tisch, aber der Kappe frei. Laden Sie den Caput Humerus in das Glenoid und übersetzen Sie dann den Caput in die vordere und hintere Richtung.
Fazit:
Der Test zielt darauf ab, das Ausmaß der Translation des Caput humerus auf dem Glenoid zu bewerten. Es gibt viele Methoden, um den Test zu bewerten, aber die häufigste ist die Hawkins-Bewertung. Diese Methode wird als die beste angesehen, da sie eine klinische Grundlage hat. Hawkins teilte die Bewegung in vier Grade ein: Grad 0 = wenig bis keine Bewegung; Grad 1 = Der Humeruskopf erhebt sich auf den Glenoidrand; Grad 2 = wenn der Caput humerus disloziert werden kann, sich aber spontan verlagert; Grad 3 = wenn sich der Kopf nach dem Druck nicht verlagert.
Klinisches Fazit:
Tzannes und Murell sind zu dem Schluss gekommen, dass dieser Test absolut zuverlässig ist (p<0,0001) und a LR > 80 für Instabilität.
Schubladenprüfung
Anwendung:
Der Patient liegt in Rückenlage. Der Untersucher hält das Schulterblatt des Patienten mit der linken Hand, während er den Oberarm des Patienten ergreift und mit der rechten Hand den vorderen Humeruskopf zieht. Sie können die Schulter in einer anderen Position halten.
Fazit:
Der Test sagt mehr über die Laxheit aus. Der Test ist positiv, wenn der Daumen gefühlt wurde, um am Coracoid vorbei zu gleiten.
Klinisches Fazit:
Tzannes und Murell sind zu dem Schluss gekommen, dass dieser Test noch hinsichtlich seiner Validität und Zuverlässigkeit bewertet werden muss.
Sulcus-Zeichen
Anwendung:
Der Ellbogen des Patienten wird nach unten gezogen, während der Patient entspannt ist
Fazit:
Dieses Manöver testet das Ligamentum glenohumeralis superior. Der Test ist positiv, wenn zwischen Akromion und Caput humerus ein Sulcus von mehr als 2 cm liegt.
Klinisches Fazit:
Tzannes und Murell bewerten diesen Test ebenfalls als absolut zuverlässig (p<0,0001). Nakagawa et al. berichten von einer Spezifität von 0,93.
Provokative Tests
Anteriorer Freisetzungstest
Anwendung:
Bei diesem Test übt der Untersucher posterior gerichtete Kraft auf den Humeruskopf aus, wobei sich der Patient in Abduktion und Außenrotation befindet.
Fazit:
Der Test ist positiv bei Schmerzen oder Befürchtungen beim Nachlassen des Drucks.
Klinisches Fazit:
Im Lichte der Ergebnisse von Tzannes und Murell (p<0,0001) und Ian et al können wir schließen, dass es sich um einen zuverlässigen Test zum Nachweis der instabilen Schulter handelt. Gross et al. berichten von einer Sensitivität von 0,92 und einer Spezifität von 0.89, was diesen Test nützlich macht, um Schulterinstabilität mit einem negativen Ergebnis auszuschließen.
Apprehensions-/Augmentationstest
Anwendung:
Der Apprehensions-Test wird angewendet, wenn der Patient mit der Schulter in einer neutralen Position liegt oder sitzt (90° Abduktion). Der Untersucher hält das Handgelenk des Patienten mit einer Hand und übt mit der anderen Hand eine nach vorne gerichtete Kraft auf den Humeruskopf aus.
Fazit:
Anzeichen einer glenohumeralen anterioren Instabilität sind: Schmerzen, ein Gefühl der Subluxation oder eine klare Verteidigung. Wenn ein Relocation-Test fast unmittelbar nach dem Apprehension-Test angewendet wird und wenn dieser Relocation-Test negativ ist, können wir entscheiden, dass eine anteriore Instabilität vorliegt.
Klinisches Fazit:
Basierend auf den Ergebnissen von Levy et al. ; Ian et al. (sensitivität = 53 & Spezifität = 99), Tzannes und Murell (p = 0,0004 Schmerz und / oder Besorgnis und a LR 8-100 für anteriore Instabilität) und Marx et al., wir sind im Stande zu schließen, dass es nicht genügend klinischen Beweis gibt, um Instabilität zu entdecken oder auszuschließen. Lo et al. berichten von einer Spezifität von 0,99.
Relocation Test
Anwendung:
Der Patient befindet sich in der Ausgangsposition des Apprehensionstests und der Untersucher übt nun posterior gerichtete Kraft auf den Humeruskopf aus.
Schlussfolgerung:
Wenn dieser Test negativ ausfällt, liegt eine Instabilität des glenohumeralen Anteriors vor.
Klinisches Fazit:
Der Artikel von Ian et al. (sensitivity = 45 & specificity = 54) gibt an, dass der Relocation-Test klinisch nicht evident ist. Andere Artikel von Tzannes und Murell (p = 0,0003 Schmerz und / oder Besorgnis) und Liu et al. beweise für das Gegenteil. Berichten über schlechte psychometrische Eigenschaften bei diesem Test.
Outcome Measures
Behinderungen von Schulter, Arm und Hand (DASH)
Quick DASH
Visuelle Analogskala
Diagnosespezifische Fragebögen
- Western Ontario Shoulder Instability Index
- Oxford Shoulder Instability Questionnaire
- Melbourne Instability Shoulder Scale
Medizinisches Management
Das medizinische Management hängt von den Besonderheiten des patientenpräsentation einschließlich Verletzungsmechanismus, Schweregrad, Patientenziele usw. In einigen Fällen, insbesondere bei Patienten mit einem traumatischen Mechanismus, kann ein chirurgischer Eingriff erforderlich sein, um die Gelenkstabilität wiederherzustellen.
Arten von chirurgischen Eingriffen bei traumatischen glenohumeralen Dislokationen
- Offene Kapselverschiebung
- Arthroskopische thermische Kapsulorraphie
Physiotherapiemanagement
Das nicht-operative Physiotherapiemanagement variiert in der eine Einzelfallsituation und die Versorgung jedes Patienten sollten individuell auf seine spezifischen Ziele ausgerichtet sein. Das Physiotherapiemanagement ist weitgehend beeinträchtigungsbasiert und reaktionsgesteuert, da es wenig gibt hochrangige Beweise zur Unterstützung der Entscheidungsfindung umfassen jedoch häufig:
- Ausbildung zur Rezidivprävention
- Haltungsumschulung
- Motorisches Steuerungstraining spezifischer Muskeln bei funktionellen Aktivitäten (Rotatorenmanschettenmuskulatur, Schulterblattstabilisatoren)
- Stärkung insbesondere des Deltamuskels, der Rotatorenmanschettenmuskulatur und der Schulterblattstabilisatoren
- Dehnung insbesondere der hinteren Schulterstrukturen, der Pectoralis major und minor sowie aller anderen Muskeln mit Flexibilitätseinschränkungen
Manuelle Therapie mit Beeinträchtigungen der Mobilität bei Patienten mit die glenohumeralen, akromioklavikulären, sternoklavikulären Gelenke und zerviko-thorakalen wirbelsäule (LoE4)
Bewegungstherapie
In einer Studie unternahmen die Teilnehmer das Watson Multi Directional Instability Rehabilitation Program, das sich auf die Wiederherstellung der Stabilität und Kontrolle der Muskeln konzentrierte, die auf das Glenohumeralgelenk und die Scapulothoracic-Gelenke einwirken und die Schulter schrittweise in funktionelle Positionen und Aktivitäten überführen.Das Programm, das im Detail veröffentlicht wurde, wurde vom Autor (L.W.) empfohlen und überwacht und erforderte, dass die Teilnehmer 12 Wochen lang einmal wöchentlich an der Rehabilitation teilnahmen.
Die Ergebnisse aller Muskelkrafttests, die in der aktuellen Studie ausgewertet wurden, zeigten signifikante Verbesserungen bei der Nachsorge, wobei die mittleren Standardunterschiede moderate bis große Effekte zeigten. (LOE: 4).
In zwei Studien wurde die Bewegungstherapie nach Bankart und Reverse Bankart beschrieben.
In einer Studie wurden Patienten mit zwei biologisch abbaubaren Ankernähten (artroscopic Bankart) operiert. nach der Operation trugen die Patienten 3 Wochen lang eine Schulter-Wegfahrsperre. Die isometrische Übung in der Schlinge wurde 1 Tag postoperativ begonnen. Zunehmende Bewegungsübungen wurden für 2 Wochen nach der Operation verschrieben. Die Schulter-Wegfahrsperre wurde entfernt, und 3 Wochen nach der Operation wurden aktive Flexionsübungen in Rückenlage und passive Außenrotationsübungen begonnen. Die Rotatorenmanschettenübung wurde 4 Wochen nach der Operation mit einem Gummiband begonnen, und unbegrenzte Aktivitäten des täglichen Lebens waren 6 Wochen nach der Operation erlaubt. Das Muskeltraining der oberen Extremitäten war mit einer <2kg-Hantel nach 2 Monaten und Liegestützen nach 3 Monaten zulässig. Berührungslose Sportarten waren nach 2 bis 3 Monaten erlaubt, und Kontaktsportarten und Überkopfwerfen waren nach 6 Monaten erlaubt.
Die arthroskopische Bankart-Reparatur ist für die Muskeln um das Schultergelenk weniger invasiv, und mit der Nahtankertechnik kann eine ausreichende Stabilität erreicht werden. In der aktuellen Studie wurden günstige Fortschritte während des postoperativen Rehabilitationsprogramms nach arthroskopischer Bankart-Reparatur erzielt. Schulterrotationsmuskelkraft nach arthroskopischer Bankart-Reparatur erholte sich um 6 Monate auf präoperatives Niveau für Außenrotation und 4.5 monate für interne Rotation. Da während der Außenrotation Luxationen des Glenohumeralgelenks auftraten, würde das besorgte Gefühl zu einem externen Muskelkraftverlust führen. Darüber hinaus wurde der M. infraspinatus während der Operation durch ein Arthroskop hindurchgeführt, der M. subscapularis hingegen nicht geschädigt. Diese würden erklären, warum sich die Muskelkraft für die Außenrotation später erholte als die für die Innenrotation. (LOE 4)
Die Instabilität der hinteren Schulter kann weiter dimensional unterteilt werden: unidirektional (posterior), bidirektional (posteroinferior) und multidirektional (posterior, inferior und anterior). Bidirektionale und multidirektionale Instabilität sind viel häufiger als unidirektionale Instabilität. Spezifische pathoanatomische Läsionen, wie eine Reverse-Bankart-Läsion, werden häufig bei Patienten mit posteriorer Instabilität durch Trauma beobachtet. Multidirektionale Instabilität kann ein traumatisches Ereignis auslösen, ist jedoch auf eine bereits bestehende globale Kapsellaxität zurückzuführen. Die glenohumerale Instabilität ist eine facettenreiche Erkrankung mit unterschiedlichen Ursachen, Graden und Richtungen der Instabilität. Als primäre Behandlungsoption wird ein konservatives physiotherapeutisches Management empfohlen. Wenn die konservative Behandlung nach einem 6-monatigen Kurs nicht erfolgreich ist, kann eine Operation in Betracht gezogen werden. Im ersten Monat sollte die Schulter in relativer äußerer oder neutraler Rotation gehalten werden, um die hintere Kapsel und den Antevert selbst zu entspannen. Zwischen dem ersten und zweiten Monat nach der Operation kann der passive und aktive assistierte Bewegungsbereich geschützt beginnen, während die Endbereiche der Bewegung in Positionen begrenzt werden, die die hintere Kapsel maximal belasten. Die Verwendung der Schlinge kann nach etwa 6 Wochen abgebrochen werden.
Zwischen 2 und 5 Monaten kann die Kräftigung mit der Isometrie der Rotatorenmanschette und der periskapulären Muskulatur beginnen. Volle Bewegung sollte zwischen 2 und 3 Monaten erreicht werden. Zwischen den Monaten 5 und 8 können die Patienten allmählich zu früheren Sportarten, Aktivitäten und Arbeitsaufgaben zurückkehren, jedoch unter kontrollierten Bedingungen. Die vollständige Rückkehr hängt vom vollen Funktionsumfang der Bewegung, keinen Schmerzen oder Druckempfindlichkeit, guter Stärke und zufriedenstellender klinischer Untersuchung ab.. (LOE 1A)
Management der postoperativen Physiotherapie
Abhängig von:
- Chirurgischer Eingriff
- Chirurgenprotokoll
- Mechanismus der Verletzung
- Begleitende Verletzungen
- Gewebequalität
- Beeinträchtigungen bei der Bewertung festgestellt
Klinisches Endergebnis
Schulterinstabilität kann eine traumatische oder atraumatische Ursache haben. Es gibt eine hohe Rezidivrate nach einer primären Schulterluxation, die bei Personen < im Alter von 20 Jahren am größten ist. Die Rehabilitation sollte auf dem Fall jedes einzelnen Patienten unter Berücksichtigung der Art der Operation und der Präferenz des Chirurgen basieren, bei der die Operation durchgeführt wird. Tzannes A, Murrel, GAC. Eine Bewertung der interexaminaren Zuverlässigkeit von Tests auf Schulterinstabilität. Das Journal für Schulter- und Ellenbogenchirurgie 2004; 13: 18-23.