Editor originale – Johanna Guim e Katherine Burdeaux come parte del progetto di pratica basata sull’evidenza della Temple University Top Contributors-Katherine Burdeaux, Rachael Lowe, Naomi O’Reilly, Johnathan Fahrner e Kim JacksonMedia:Example.ogg
Definizione
Il termine ‘instabilità della spalla’ è usato per riferirsi all’incapacità di mantenere la testa omerale nella fossa glenoidea. Le strutture legamentose e muscolari attorno all’articolazione gleno-omerale, in condizioni non patologiche, creano una forza di reazione articolare netta equilibrata. Le strutture pertinenti sono elencate di seguito. Se l’integrità di una qualsiasi di queste strutture viene interrotta, può portare a instabilità atraumatica o traumatica. L’instabilità atraumatica deriva comunemente da movimenti ripetitivi o da caratteristiche articolari congenite. I meccanismi traumatici di lesione possono provocare dislocazioni franche in cui vi è una perdita di integrità articolare. L’instabilità può verificarsi anteriormente, posteriormente o in più direzioni indipendentemente dal meccanismo di lesione.
Categorie comuni di instabilità della spalla
Traumatico
L’instabilità traumatica della spalla è una condizione comune, che, specialmente nei pazienti giovani, è associata ad alti tassi di recidiva. Tra i diversi tipi di questa instabilità articolare, la dislocazione anteriore dovuta a trauma è il tipo più comune, corrispondente a oltre il 90% dei casi.
Atraumatica
L’instabilità atraumatica (non traumatica) della spalla è una sottoclassificazione dell’instabilità articolare gleno-omerale, che comprende coloro per i quali il trauma non è considerato l’eziologia primaria.
Due tipi principali di instabilità atraumatica:
- Instabilità congenite;
- Lassità delle strutture nella spalla che può essere presente fin dalla nascita.
- Instabilità ricorrenti croniche
- Possono essere osservate dopo l’intervento chirurgico per lussazione della spalla, a causa di lesioni del bordo glenoideo.
- Nel tempo, i microtraumi possono portare all’instabilità dell’articolazione gleno-omerale.
Anatomia clinicamente rilevante
La stabilità gleno-omerale dipende dalla combinazione di vari fattori che possono essere raggruppati in stabilizzatori capsuloligamentosi o statici e stabilizzatori muscolotendinosi o dinamici:
Video
Statico Stabilizzatori
statico capsuloligamentary elementi, in quanto questi sono considerati i principali stabilizzatori dell’articolazione gleno-omerale
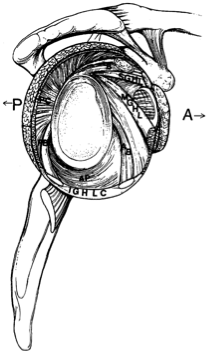
- Superiore del legamento gleno-omerale (SGHL) – limiti anteriore e inferiore traduzione di addotta omero
- Mediale del legamento gleno-omerale (MGHL) – limiti anteriore traduzione in bassa e media gamma di abduction
- Inferiore del legamento gleno-omerale (IGHL) più lunga del legamento gleno-omerale e statico principale freno contro anteriore, posteriore e inferiore di traduzione quando l’omero è rapito oltre i 45 gradi
- cercine Glenoideo – aumenta la profondità della cavità glenoidea e aumenta la stabilità fino al 50%
- Negativo intra-articolare di pressione – assiste in massimizzazione della congruenza articolare
I meccanismi di propriocezione dell’articolazione della spalla sono stati studiati e trovati strettamente correlati alla risposta degli stabilizzatori muscolari dinamici. Vari studi istologici su campioni anatomici hanno confermato la presenza di terminazioni nervose afferenti (corpuscoli di Ruffini e Pacini) e la loro distribuzione nel complesso capsuloligamentario della spalla. Cuellarsuggerisce che l’instabilità della spalla può essere dovuta a lesioni e/o guasto degli elementi stabilizzanti capsulo-legamentosi statici, che sostengono il finale afferente sensibile, questa alterazione degli elementi stabilizzanti passivi provoca un disturbo o un ritardo nella consegna del segnale propriocettivo causando un ritardo e / o errore di coordinazione della risposta muscolare corrispondente. Il meccanismo di stabilizzazione dinamica è così alterato e la perdita di congruità articolare è facilitata.
Gli stabilizzatori dinamici
aiutano a tenere la testa omerale nella fossa glenoidea durante il movimento
1. Primaria
- Muscoli della cuffia dei rotatori (sovraspinato, infraspinato, teres minor, sottoscapularis)
- Testa lunga del bicipite
- Deltoide
2. Secondario
- Teres major
- Gran dorsale
- Pettorale maggiore
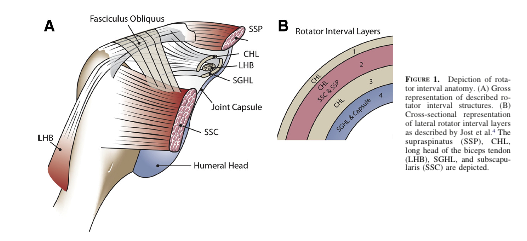
3. Intervallo della cuffia dei rotatori
Questo intervallo è un’area di forma triangolare che si trova nella spalla, con i bordi indicati di seguito. Un ampio intervallo di rotatori consente una maggiore traduzione della testa omerale anteriore a causa della mancanza di strutture che supportano la capsula articolare anteriormente.
- Bordo superiore: margine anteriore del sovraspinato
- Bordo inferiore: sottoscapularis
- Apice: legamento omerale trasversale
- Base: processo coracoide
| Anterior | Posterior | Multidirectional |
| SGHL,MGHL, Anterior IGHL | SGHL, Posterior IGHL | Dysfunction of dynamic stabilisers |
| Anterior capsule | Posterior capsule | Joint capsule in 2 or more directions. Inferior capsule is primarily affected. |
| Coracohumeral ligament | Coracohumeral ligament | All structures involved in anterior or posterior instability can be affected |
| Superior anterior labrum | ||
| Long head of biceps | ||
| Subscapularis |
Epidemiology
98% of primary dislocations occur anteriorly. The rate of recurrence is most common in younger populations (see figure 1B3). L’incidenza di instabilità congenita non è nota.

Meccanismo di lesione
Traumatico
La dislocazione gleno-omerale più comune si verifica anteriormente, di solito a seguito di incidenti sportivi o cadute, in particolare quando l’estremità superiore è in abduzione di 90° e rotazione esterna.
Le dislocazioni posteriori derivano più comunemente da convulsioni, shock e cadute.
Atraumatico
Cronico ricorrente
Causato da una rotazione esterna estrema ripetitiva con l’omero rapito ed esteso (cioèmovimento di pitching). L’instabilità può essere causata da un graduale indebolimento delle restrizioni statiche anteriori e inferiori. La testa omerale tenderà ad allontanarsi dalle strutture accorciate. Ad esempio: la tenuta capsulare della spalla posteriore farà sì che la testa omerale si sposti anteriormente, con conseguente perdita di integrità di tutte le strutture anteriori. Comunemente associato alla partecipazione a sport come ginnastica, baseball, softball, tennis, nuoto e allenamento con i pesi.
Caratteristiche o cause concomitanti comuni:
- lesione di Bankart
- HillSachs lesione
- SLAP lesion (Superiore Labbro Anteriore, Posteriore)
- HAGL lesione (Omerale Avulsione dei Legamenti gleno-omerale)
- o alpsa lesione (Anteriore Labroligamentous Periostale Manica Avulsione)
- Lassità della capsula articolare
Congenita Instabilità
Congenita instabilità può essere il risultato di:
- Ipoplasico glenoidea
- Ridurre antero-posteriore diametro della glena
- Aumento di retroversione del glenoidea
- aumentare la quantità e la composizione del collagene e dell’elastina
- anomalie Ossee
Presentazione Clinica
Possibili segni e sintomi di patologia cronica o ricorrente instabilità
Instabilità Anteriore
- fare Clic su
- Dolore
- si Lamentano del braccio morto con lancio di
- il Dolore posteriormente
- Possibile articolazione sub-acromiale o interno impingement segni
- Il paziente può avere un positivo test di apprensione, delocalizzazione di prova e/o anteriore, versione di prova
- Maggiore comune di accessori moto particolarmente nella parte anteriore
Posteriore Instabilità
- Possibile articolazione sub-acromiale o interno impingement
- gleno-omerale rotazione interna disavanzo (BANDIRE) può essere presente
- Dolore
- fare Clic su
- Maggiore comune di accessori moto soprattutto in direzione posteriore
Instabilità Multidirezionale
- Antero-inferiore lassità più comunemente si presenta con global dolore alla spalla, non è possibile individuare una posizione specifica
- Può avere un positivo solco segno, apprensione/delocalizzazione di prova, anteriore versione test
- Secondario della cuffia dei rotatori impingement può essere visto con microtraumatic eventi causati durante la partecipazione a sport come la ginnastica, il nuoto e l’allenamento di peso
- Maggiore congiunto accessorio movimento piani multipli
Diagnosi Differenziale
- cuffia dei Rotatori Lacrima
- articolazione sub-acromiale Impingement
- Interno Impingement
- Rachide Cervicale Dolore Meccanico (in riferimento alla spalla)
- Bicipiti Tendinopatia
- Labral Patologia
- Lassità a causa di cause congenite (es: Sindrome di Ehlers-Danlos)
Esame
Storia soggettiva
Può avere una storia di trauma con o senza una precedente dislocazione
Può avere una storia di articolazioni lassiste (considerare gomito, ginocchio, pollice iperestensione; utilizzare Beighton scala per valutare l’ipermobilità)
le Attività della vita quotidiana può essere difficile portare a termine
Global dolore intorno a tracolla
Esame Fisico
la Schermata del rachide cervicale e colonna vertebrale toracica
Osservazione/Palpazione
- capo Lungo del bicipite, del tendine sovraspinoso, AC comune, SC comune, colonna vertebrale, 1 costola regionali altri muscoli
la Postura
- Asimmetria
- Scapolare alate
- Atrofia
Attiva ROM
- gleno-omerale flessione, estensione, abduzione, adduzione, rotazione interna & esterni, scaption
- Cercare di apprensione comportamento
Passivo ROM
- Può avere dolore,
- Può avere rigidità
- di Nuovo, di apprensione sarà presente
Lunghezza Muscolare Test
- parte Superiore del trapezio, muscolo elevatore scapola, scalenes, gran dorsale, basso trapezio, pettorale minore, grande pettorale
Resistivo Test
il Test Funzionale
- Mano posteriore del collo
- Mano alla scapola
- la Mano di fronte alla scapola
Comune di Accessori Moto Test
- Aumento della mobilità in la direzione dell’instabilità (anteriore, posteriore, multidirezionale)
Scapolare/Toracica Movimento
la Propriocezione
Prove Speciali
- Forse solco segno, apprensione/trasferimento e/o anteriore, versione test a seconda sospetta forma di instabilità
Prove Speciali
Provocatorio test e lassità gli esami può essere usato per confermare una ipotesi di instabilità della spalla:
| Test | Sensitivity | Specificity | + LR | -LR |
| Sulcus | 0.93 | 2.43 | 0.89 | |
|
Anterior Release Test |
0.92 | 0.89 | 8.36 | 0.09 |
| Apprehension | 0.53 | 0.99 | 53 | 0.47 |
| Relocation | 0.46 | 0.54 | 1 | 1 |
Test di lassità
Test di carico e spostamento
Applicazione:
Il paziente giace sulla schiena con la scapola sul tavolo ma il caput libero. Caricare l’omero caput nel glenoide e quindi tradurre il caput nelle direzioni anteriore e posteriore.
Conclusione:
Il test mira a valutare la quantità di traduzione dell’omero caput sul glenoide. Ci sono molti metodi per classificare il test, ma il più comune è la classificazione Hawkins. Questo metodo è considerato il migliore perché ha una base clinica. Hawkins divise il movimento in quattro gradi: Grado 0 = poco o nessun movimento; grado 1 = la testa omerale sale sul bordo glenoideo; grado 2 = quando l’omero caput può essere dislocato ma ricollocare spontaneamente; grado 3 = quando la testa non si trasferisce dopo la pressione.
Linea di fondo clinica:
Tzannes e Murell hanno concluso che questo test è completamente affidabile (p<0,0001) e un LR> 80 per instabilità.
Prova del cassetto
Applicazione:
Il paziente è posizionato supino. L’esaminatore tiene la scapola dei pazienti con la mano sinistra mentre afferra il braccio superiore del paziente e disegna la testa anteriore omerale con la mano destra. Puoi tenere la spalla in una posizione diversa.
Conclusione:
Il test ti dice di più sulla lassità. Il test è positivo quando il pollice è stato sentito scivolare oltre il coracoide.
Clinical Bottom Line:
Tzannes e Murell hanno concluso che questo test deve ancora essere valutato per quanto riguarda la sua validità e affidabilità.
Segno del solco
Applicazione:
Il gomito del paziente viene tirato inferiormente mentre il paziente è rilassato
Conclusione:
Questa manovra mette alla prova il legamento gleno-omerale superiore. Il test è positivo quando c’è un solco di oltre 2 cm tra l’acromione e l’omero caput.
Linea di fondo clinica:
Anche Tzannes e Murell valutano questo test come completamente affidabile (p<0,0001). Nakagawa et al riportano una specificità di 0,93.
Test provocatori
Test di rilascio anteriore
Applicazione:
In questo test, l’esaminatore applica una forza diretta posteriormente alla testa omerale, con il paziente in abduzione e rotazione esterna.
Conclusione:
Il test è positivo in caso di dolore o apprensione quando si allenta la pressione.
Linea di fondo clinica:
Alla luce dei risultati di Tzannes e Murell (p<0,0001) e Ian et al possiamo concludere che si tratta di un test affidabile per il rilevamento della spalla instabile. Gross et al riportano una sensibilità di 0,92 e una specificità di 0.89, rendendo questo test utile per escludere l’instabilità della spalla con un risultato negativo.
Test di apprensione/aumento
Applicazione:
Il test di apprensione viene applicato quando il paziente è sdraiato o seduto con la spalla in posizione neutra (abduzione di 90°). L’esaminatore tiene il polso del paziente con una mano e con l’altra mano applica una forza diretta anteriormente alla testa omerale.
Conclusione:
I segni di instabilità anteriore gleno-omerale sono: dolore, sensazione di sublussazione o chiara difesa. Se un test di delocalizzazione viene applicato quasi immediatamente dopo il test di apprensione e se questo test di delocalizzazione risulta negativo, possiamo decidere che c’è instabilità anteriore.
Linea di fondo clinica:
Sulla base dei risultati di Levy et al. ; Ian et al. (sensibilità = 53 & specificità = 99), Tzannes e Murell (p = 0,0004 dolore e / o apprensione e un LR 8-100 per instabilità anteriore) e Marx et al., siamo in grado di concludere che non c’è una prova clinica sufficiente per rilevare o escludere l’instabilità. Lo et al riportano una specificità di 0,99.
Relocation Test
Applicazione:
Il paziente è nella posizione di partenza del test di apprensione e l’esaminatore applica ora la forza diretta posteriormente alla testa omerale.
Conclusione:
Quando questo test risulta negativo, c’è instabilità anteriore gleno-omerale.
Linea di fondo clinica:
L’articolo di Ian et al. (sensibilità = 45& specificità = 54) afferma che il test di delocalizzazione non è clinicamente evidente. Tuttavia, altri articoli di Tzannes e Murell (p = 0,0003 dolore e / o apprensione) e Liu et al. fornire prove contrarie. Lo et al riportano scarse proprietà psicometriche su questo test.
Misure di Outcome
Disabilità di Spalla, Braccio e Mano (DASH)
in fretta
Scala Analogica Visiva
la Diagnosi questionari specifici
- Western Ontario Instabilità della Spalla Indice
- Oxford Instabilità della Spalla Questionario
- Melbourne Instabilità di Spalla Scala
Gestione Medica
Gestione medica si fonda sulle caratteristiche specifiche del paziente presentazione compreso il meccanismo di lesione, la gravità obiettivi del paziente, etc. In alcuni casi, in particolare quelli con un meccanismo traumatico, l’intervento chirurgico può essere giustificato per ripristinare la stabilità articolare.
Tipi di procedure chirurgiche di traumi, lussazioni gleno-omerale
- Aprire capsular shift
- Artroscopica termica capsulorraphy
Terapia Fisica di Gestione
Non operativa di terapia fisica di gestione variano in caso per caso, la situazione di ogni paziente e la cura deve essere personalizzata a destinazione i loro obiettivi specifici. La gestione della terapia fisica è in gran parte basata sulla compromissione e orientata alla risposta in quanto vi sono poche prove di alto livello per aiutare il processo decisionale, ma comunemente include:
- Educazione per prevenire il ripetersi
- rieducazione Posturale
- Motore di controllo dell’allenamento di muscoli specifici durante le attività funzionali (muscoli della cuffia dei rotatori, scapolare stabilizzatori)
- il Rafforzamento, in particolare, il deltoide, muscoli della cuffia dei rotatori e scapolare stabilizzatori
- Stretching in particolare posteriore della spalla strutture, pettorale maggiore e minore e di eventuali altri muscoli con flessibilità menomazioni
la terapia Manuale targeting problemi di mobilità nel gleno-omerale, acromion-claveare, sternoclavicular articolazioni e cervico-toracica colonna vertebrale (LoE4)
Terapia di esercizio
In uno studio i partecipanti hanno intrapreso il programma di riabilitazione dell’instabilità multidirezionale Watson che si è concentrato sul recupero della stabilità e del controllo dei muscoli che agiscono sull’articolazione gleno-omerale e sulle articolazioni scapulotoraciche e gradualmente fanno progredire la spalla in posizioni e attività funzionali.Il programma, che è stato pubblicato in dettaglio è stato consigliato e monitorato dall’autore (L. W.) e ha richiesto ai partecipanti di frequentare la riabilitazione una volta alla settimana per 12 settimane.
I risultati di tutti i test di forza muscolare valutati nell’attuale studio hanno dimostrato miglioramenti significativi al follow-up, con le differenze medie standard che dimostrano effetti da moderati a grandi. (LOE: 4).
Due studi hanno descritto la terapia di esercizio dopo Bankart e reverse Bankart.
In uno studio i pazienti sono stati operati con due suture di ancoraggio biodegradabili (Bankart artroscopico). dopo l’intervento chirurgico, i pazienti hanno indossato un immobilizzatore della spalla per 3 settimane. L’esercizio isometrico nella fionda è stato iniziato a 1 giorno dopo l’intervento. L’aumento della gamma di esercizi di movimento è stato prescritto per 2 settimane dopo l’intervento chirurgico. L’immobilizzatore della spalla è stato rimosso e l’esercizio di flessione attivo in posizione supina e l’esercizio di rotazione esterna passiva sono stati avviati a 3 settimane dopo l’intervento. L’esercizio della cuffia dei rotatori è stato avviato utilizzando un elastico a 4 settimane postoperatorie e le attività illimitate della vita quotidiana sono state consentite a 6 settimane postoperatorie. L’allenamento muscolare degli arti superiori è stato consentito utilizzando un manubrio<2kg a 2 mesi e le flessioni sono state consentite a 3 mesi. Gli sport senza contatto erano consentiti a 2 o 3 mesi, e gli sport di contatto e il lancio in testa erano consentiti a 6 mesi.
La riparazione artroscopica di Bankart è meno invasiva per i muscoli intorno all’articolazione della spalla e si può ottenere una stabilità sufficiente utilizzando la tecnica dell’ancora di sutura. Nell’attuale studio, sono stati ottenuti progressi favorevoli durante il programma di riabilitazione postoperatoria dopo la riparazione artroscopica di Bankart. Spalla forza muscolare rotazionale dopo artroscopica Bankart riparazione recuperato a livelli preoperatori da 6 mesi per la rotazione esterna e 4.5 mesi per rotazione interna. Poiché le dislocazioni dell’articolazione gleno-omerale si sono verificate durante la rotazione esterna, la sensazione apprensiva creerebbe una perdita di forza muscolare esterna. Inoltre, il muscolo infraspinato è stato attraversato da un artroscopio durante l’intervento chirurgico; d’altra parte, il muscolo sottoscapolare non è stato danneggiato. Questi spiegherebbero perché la forza muscolare per la rotazione esterna recuperata più tardi di quella per la rotazione interna. (LOE 4)
L’instabilità della spalla posteriore può essere ulteriormente divisa dimensionalmente: unidirezionalmente (posteriore), bidirezionalmente (posteroinferior) e multidirezionalmente (posteriore, inferiore e anteriore). L’instabilità bidirezionale e multidirezionale è molto più comune dell’instabilità unidirezionale. Le lesioni pathoanatomic specifiche, quale una lesione inversa di Bankart, sono osservate spesso in pazienti con instabilità posteriore causata da trauma. L’instabilità multidirezionale può avere un evento traumatico incitante, ma è dovuta alla preesistente lassità capsulare globale. L’instabilità gleno-omerale è un disturbo multiforme con diverse cause, gradi e direzioni di instabilità. La gestione conservativa della fisioterapia è raccomandata come opzione primaria per il trattamento. Se il trattamento conservativo non ha successo dopo un corso di 6 mesi, può essere preso in considerazione un intervento chirurgico. Per il primo mese, la spalla deve essere mantenuta in rotazione esterna o neutra relativa per rilassare la capsula posteriore e antevert stessa. Tra il primo e il secondo mese di post-intervento chirurgico, la gamma di movimento assistita passiva e attiva può iniziare in modo protetto limitando allo stesso tempo gli intervalli di movimento finali in posizioni che sollecitano al massimo la capsula posteriore. L’uso dell’imbracatura può essere interrotto circa 6 settimane.
Tra 2 e 5 mesi, il rafforzamento può iniziare con isometria per la cuffia dei rotatori e i muscoli periscapolari. Il movimento completo dovrebbe essere raggiunto tra 2 e 3 mesi. Tra i mesi 5 e 8, i pazienti possono iniziare il ritorno graduale agli sport precedenti, alle attività e alle mansioni lavorative, ma in condizioni controllate. Il ritorno completo dipende dalla gamma funzionale completa di moto, nessun dolore o tenerezza, buona forza ed esame clinico soddisfacente.. (LOE 1A)
Post-Op di Terapia Fisica di Gestione
Dipende:
- procedura Chirurgica
- Chirurgo protocollo
- il Meccanismo di lesione
- Concomitanti lesioni
- Tessuto di qualità
- Menomazioni rilevato in sede di valutazione
Clinica Bottom Line
instabilità della Spalla può avere una traumatica o non traumatica causa. C’è un alto tasso di recidiva dopo una dislocazione primaria della spalla, che è maggiore negli individui < 20 anni. La riabilitazione dovrebbe essere basata sul caso di ogni singolo paziente con considerazione al tipo di chirurgia e la preferenza del chirurgo in cui l’intervento chirurgico è intrapreso.
- Tzannes A, Murrel, GAC. Una valutazione dell’affidabilità interexaminar dei test per l’instabilità della spalla. Il journal of Shoulder and Elbow Surgery 2004; 13: 18-23.
- Rosa JR, Checchia CS, Miyazaki AN. Instabilità anteriore traumatica della spalla. Revista Brasileira de Ortopedia. 2017;52(5):513-20.
- Barrett C. La valutazione clinica di fisioterapia dell’instabilità della spalla non traumatica. Spalla & Gomito. 2015 Gennaio; 7 (1): 60-71.
- 4.00 4.01 4.02 4.03 4.04 4.05 4.06 4.07 4.08 4.09 4.10 4.11 4.12 Guerrero P, Busconi B, Deangelis N, Powers G. Instabilità congenita dell’articolazione della spalla: valutazione e opzioni di trattamento. JOSPT. 2009;39(2):124-134. Charousset C, Beauthler V, Bellaïche, Guillin R, Brassart N, Thomazeau H. Possiamo migliorare l’analisi radiologica delle lesioni ossee nell’instabilità cronica della spalla anteriore? Ortop. Traumatolo. Surg. Res. 2010; 96: 88-93.
- 6.0 6.1 6.2 6.3 Cuéllar R, Ruiz-Ibán MA, Cuéllar A. Suppl-6, M10: Anatomia e biomeccanica della spalla instabile. La rivista open orthopaedics. 2017;11:919.
- 7.0 7.1 7.2 Hayes K, Callanan M, Walton J. Instabilità della spalla: gestione e riabilitazione. JOSPT 2002;23(10):497-509.
- Jaggi A. Riabilitazione per instabilità della spalla. Br J Med Sport 2010;44(5):333.
- Yang J, Lin J. Affidabilità dei test funzionali in pazienti con patologie della spalla. JOSPT. 2006;36: 572-576.
- Gross M, Disefano M. Anterior release test: un nuovo test per l’instabilità occulta della spalla. Ortopedia clinica e ricerca correlata. 1997;339:105-108.
- 11.0 11.1 Lo IK, Nonweiler B, Woolfrey M, Litchfield R, Kirkley A. Una valutazione dei test di apprensione, delocalizzazione e sorpresa per l’instabilità della spalla anteriore. Am J Sport Med.2004; 32:301-7
- Tzannes A, Murrel, GAC. Una valutazione dell’affidabilità interexaminar dei test per l’instabilità della spalla. Il journal of Shoulder and Elbow Surgery 2004; 13: 18-23.
- Tzannes A, Murell GAC. Esame clinico della spalla instabile. Medicina dello sport 2002; 32: 447-457.
- Tzannes et al. 2004
- Tzannes et al. 2002
- Ian KY, Lo IKY, Nonweiler B, et al. Una valutazione dell’apprensione, delocalizzazione e test a sorpresa per l’instabilità della spalla anteriore. American Journal of Sports Medicine 2004; 32: 301-307.
- Levy AS, Lintner S, Kenter K, et al: riproducibilità intra-e interobserver dell’esame della lassità della spalla. L’American Journal of Sports medicine 1999; 4: 460-463.
- Ian et al.
- Tzannes A, Murrel, GAC. Una valutazione dell’affidabilità interexaminar dei test per l’instabilità della spalla. Il journal of Shoulder and Elbow Surgery 2004; 13: 18-23.
- Marx RG, Bombardier C, Wright JG. Cosa sappiamo dell’affidabilità e della validità dei test di esame fisico utilizzati per esaminare l’estremità superiore? Journal of Chirurgia della mano 1999; 24A: 185-193.
- Ian et al.
- Tzannes et al. 2004
- Liu SH, Henry MH, Nuccion S, et al. Diagnosi di lacrime labrali glenoidi. Un confronto tra la risonanza magnetica e gli esami clinici. L’American Journal of Sports Medicine 1996; 2: 149-154.
- Rouleau D, Faber K, MacDermin J. Revisione sistematica dei punteggi funzionali della spalla somministrata dal paziente sull’instabilità. J Spalla gomito Surg. 2010; 19: 1121-1128.
- Mintken. Alcuni fattori prevedono risultati di successo a breve termine negli individuicon dolore alla spalla che riceve manipolazione cervicotoracica: uno studio a braccio singolo. PTJ 2010;26-42.
- WATSON, Lyn, et al. Gli effetti di un programma di riabilitazione conservativo per l’instabilità multidirezionale della spalla. Giornale di chirurgia della spalla e del gomito, 2018, 27.1: 104-111.
- AMAKO, Masatoshi, et al. Recupero della forza muscolare rotazionale della spalla dopo la riparazione artroscopica di Bankart. Orthopaedic journal of sports medicine, 2017, 5.9: 2325967117728684.
- TANNENBAUM, Eric; SEKIYA, Jon K. Valutazione e gestione dell’instabilità posteriore della spalla. Salute dello sport, 2011, 3.3: 253-263.