fapte cheie despre probiotice și antibiotice acoperite în acest articol
- antibioticele epuizează populațiile de bacterii naturale prietenoase care trăiesc în intestinul nostru, cunoscut sub numele de microbiom intestinal. Acest lucru poate duce la reacții adverse cum ar fi diaree, greață, indigestie și consum redus de energie. Luarea unui supliment de cultură vie alături de antibiotice poate ajuta la reducerea riscului anumitor reacții adverse frecvente la antibiotice.mai degrabă decât să așteptați până după cursul de antibiotice, este mai bine să luați un supliment probiotic care a fost conceput pentru a lua alături de antibiotice, pentru a ajuta la menținerea echilibrului în microbiomul intestinal.
- rezistența la antibiotice devine din ce în ce mai frecventă, exacerbată de pacienții care nu concurează cursuri de antibiotice. Luarea probioticelor cu antibiotice poate ajuta la menținerea sănătății intestinului, reducând astfel riscul de efecte secundare și permițând persoanelor să finalizeze întregul ciclu de antibiotice.
- Lactobacillus acidophilus Rosell-52 și Lactobacillus rhamnosus Rosell-11 sunt două tulpini probiotice care se dovedesc a ajunge în intestin în viață chiar și atunci când sunt luate exact în același timp cu antibioticele. Profesioniștii din domeniul sănătății pot vizita intrările acestor tulpini în baza de date probiotice: Lactobacillus acidophilus Rosell-52 și Lactobacillus rhamnosus Rosell-11
- cel mai bun moment pentru a lua probioticul Lactobacillus acidophilus Rosell-52 și Lactobacillus rhamnosus Rosell-11 este la micul dejun, indiferent de momentul în care se recomandă administrarea antibioticului.dacă luați alte tulpini probiotice cu antibiotice, sfatul depinde de furnizor, dar recomandarea standard este să așteptați cel puțin 2 ore după antibiotice înainte de a lua probiotice.
- cel mai bine este să selectați tulpini care au fost cercetate pe larg alături de antibiotice.

probiotice și antibiotice în profunzime
nu există nicio îndoială că antibioticele au un rol esențial în medicina modernă în prevenirea și vindecarea infecțiilor bacteriene. Au salvat milioane de vieți în întreaga lume de la dezvoltarea și distribuția lor în masă în anii 1940. infecțiile bacteriene nu mai sunt cea mai frecventă cauză de deces în lumea modernă, predominant ca urmare a acțiunii antibioticelor1. Cu toate acestea, în ultima vreme a devenit din ce în ce mai recunoscut faptul că antibioticele afectează negativ microbiomul intestinal2.
ce se întâmplă cu microbiomul nostru intestinal atunci când luăm un antibiotic?
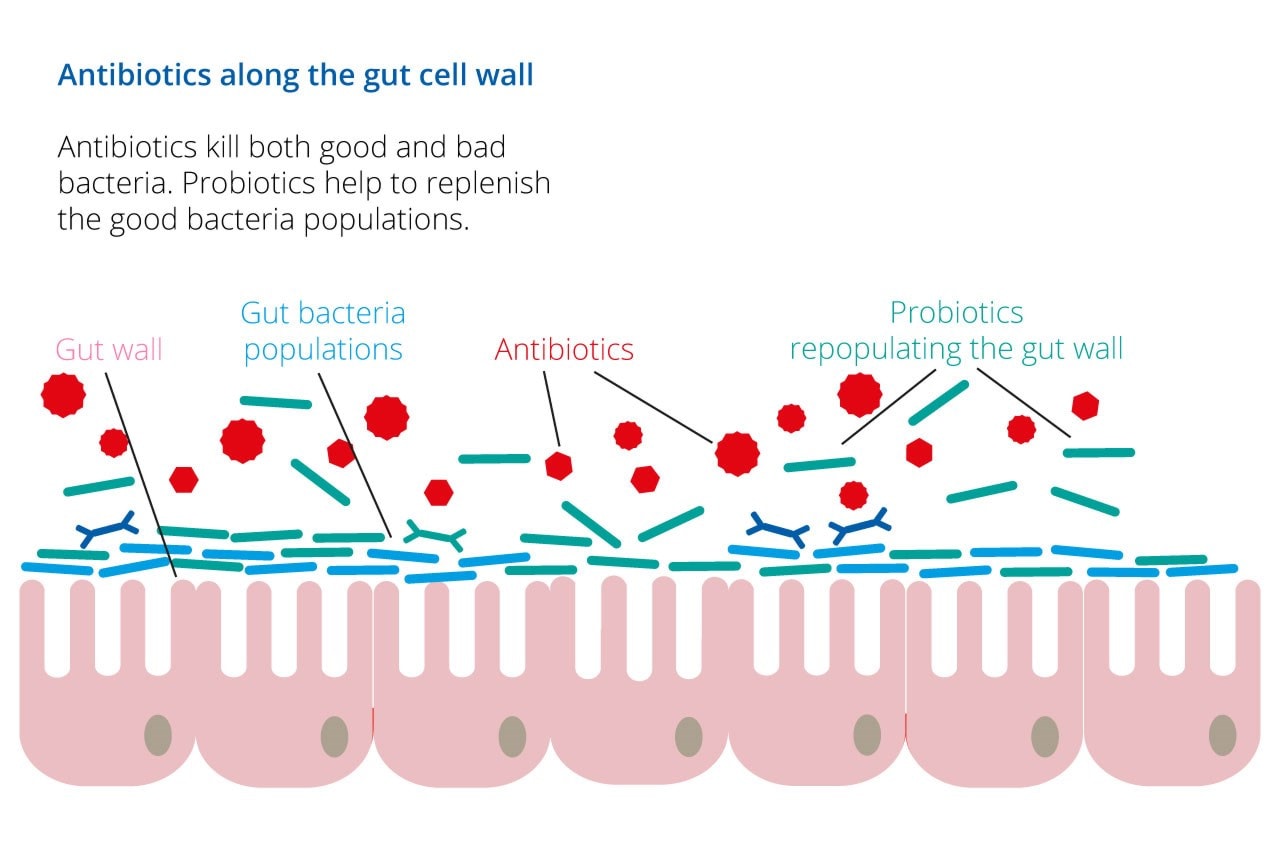
microbiomul intestinal este un ecosistem complex de trilioane de microbi care trăiesc împreună în armonie în tractul nostru gastro-intestinal. Acești microbi au efecte de anvergură asupra sănătății umane, îmbunătățind digestia, imunitatea,sănătatea pielii și energia3,4, 5. Este necesar un echilibru între microbii benefici și microbii mai dăunători care colonizează în mod natural intestinul. Acest echilibru poate fi, de asemenea, perturbat de diverși factori de stil de viață, inclusiv dieta cu conținut scăzut de fibre, călătoriile și infecțiile, dar administrarea de antibiotice poate fi deosebit de dăunătoare microbiomului intestinal.în timp ce sunt eficiente în uciderea bacteriilor patogene (vezi intrarea în glosar pentru agenți patogeni), antibioticele sunt în esență neselective și pot, de asemenea, să epuizeze bacteriile benefice care locuiesc în intestin. Se crede că acest lucru contribuie la dezvoltarea diareei, constipației și/sau aftoaselor vaginale atunci când se ia un antibiotic. În anumite cazuri, această perturbare a microbiomului intestinal poate duce la o creștere excesivă a bacteriilor patogene nedorite, cum ar fi Clostridium difficile. desigur, în infecția activă, beneficiile administrării de antibiotice depășesc cu mult negativele asociate, dar luarea unui probiotic alături de un antibiotic poate ajuta la reducerea riscului de a dezvolta efectele secundare nedorite care apar ca urmare a perturbării microbiomului intestinal, altfel cunoscut sub numele de disbioză (definiția glosarului: disbioză).
care sunt efectele secundare ale administrării de antibiotice?
reacțiile adverse frecvente pot includ6:
- pierderea poftei de mâncare
- balonare
- greață
- indigestie
- dureri abdominale
- oboseală, senzație de lipsă de energie sau ‘șters’
- diaree asociată cu antibiotice
de ce să luați un probiotic cu un antibiotic?
luarea de probiotice în timp ce luați antibiotice poate ajuta la menținerea sănătății microbiomului intestinal în timpul terapiei cu antibiotice. Completarea intestinului cu bacterii benefice ajută la reechilibrarea microbiomului intestinal și la reducerea riscului de apariție a efectelor secundare comune ale antibioticelor. NHS a recunoscut efectele benefice ale suplimentării probiotice7. Atunci când sunt prescrise antibiotice, multe persoane aleg acum să-și completeze bacteriile naturale cu un supliment probiotic. Farmacistul local poate recomanda chiar probiotice atunci când se administrează antibiotice.
diareea asociată cu antibiotice (ADD) este una dintre cele mai frecvente efecte, cu o prevalență cuprinsă între 5 și 35%, în funcție de tipul de antibiotic8 luat. O meta-analiză a 23 de studii efectuate în 2012 (concentrându-se pe contrastul și combinarea rezultatelor din mai multe studii) a susținut utilizarea probioticelor în diareea asociată antibioticelor9. S-a constatat că administrarea de probiotice alături de antibiotice poate ajuta la reducerea riscului de apariție a diareei. O formă particulară de AAD este infecția cu Clostridium difficile, care se manifestă ca diaree cronică și, în cazuri severe, colită. Acest lucru este deosebit de îngrijorător la vârstnici și poate fi uneori fatal. Pe baza unei analize sistematice și a unei meta-analize a 23 de studii randomizate controlate, incluzând 4213 pacienți, dovezile sugerează că probioticele sunt sigure și eficiente în sprijinirea sănătății microbiomului intestinal și în reducerea tulburărilor digestive legate de diareea asociată cu Clostridium difficile 10. Profesioniștii din domeniul sănătății pot vizita acest articol pe site-ul profesioniștilor pentru a afla mai multe despre probiotice și Clostridium difficile.
pot lua probiotice cu antibiotice?
Da. Cercetările clinice extinse sugerează că anumite tulpini de probiotice pot fi luate alături de antibiotice, mai degrabă decât separat. Profesioniștii din domeniul sănătății pot citi acest articol despre cercetarea folosind probiotice alături de antibiotice.
care sunt cele mai bune probiotice în timp ce pe antibiotice?
două tulpini de probiotice în special, Lactobacillus acidophilus Rosell-52 și Lactobacillus rhamnosus Rosell-11, au fost testate în numeroase studii clinice alături de antibiotice și s-a constatat că ajung în intestin în viață. Acestea pot fi luate în siguranță în același timp cu antibioticele. Utilizarea recomandată pentru un supliment care conține această combinație probiotică este următoarea:
- luați o capsulă zilnic cu micul dejun, până la terminarea cursului de antibiotice și, de preferință, timp de o săptămână după.
- continuați să luați până la terminarea ambalajului și adăugați un al doilea ambalaj dacă tratamentul cu antibiotice durează mai mult de o săptămână.
în studiile clinice care au implicat persoane supuse unui tratament antibiotic pentru infecția cu Helicobacter pylori, administrarea tulpinilor de Lactobacillus acidophilus Rosell-52 și Lactobacillus rhamnosus Rosell-11 alături de antibiotice a sporit eficacitatea tratamentului cu antibiotice11. Profesioniștii din domeniul sănătății pot citi mai multe despre cercetarea din spatele Lactobacillus acidophilus Rosell-52 și Lactobacillus rhamnosus Rosell-11 în baza de date cu probiotice.
probioticele supraviețuiesc pentru a ajunge în intestin în viață?cercetarea extensivă din spatele acestor două tulpini le diferențiază de multe suplimente probiotice de pe piață astăzi și le face o alegere potrivită pentru oricine dorește să ia bacterii naturale în timpul cursului lor de antibiotice. Mai mult, Lactobacillus acidophilus Rosell-52 și Lactobacillus rhamnosus Rosell-11, au fost testate și demonstrate in vitro pentru a supraviețui acidității stomacului și sărurilor biliare.
va funcționa orice probiotic?
dacă luați un alt probiotic decât cele două tulpini de Lactobacillus menționate mai sus, cel mai bine este să așteptați 1 până la 2 ore după administrarea antibioticelor înainte de a lua suplimentul probiotic. În mod ideal, orice tulpini probiotice alternative luate ar trebui să aibă, de asemenea, cercetări care să demonstreze eficacitatea lor în timpul terapiei cu antibiotice. Dacă luați un probiotic de la un alt furnizor, cel mai bine este să întrebați direct furnizorul respectiv despre perioada de timp de plecare între administrarea produsului și administrarea antibioticelor. Ca regulă generală, multe companii tind să recomande să aștepte 1 sau 2 ore după administrarea de antibiotice înainte de a-și lua probioticele. După această perioadă de timp, niveluri suficiente de bacterii benefice sunt capabile să ajungă în intestin în viață. În general, este recomandat să luați probiotice în fiecare zi în timpul tratamentului cu antibiotice; în acest fel vă puteți reface bacteriile prietenoase zilnic, înainte ca sistemul digestiv să fie supărat de un dezechilibru microbian de lungă durată.
când ar putea fi adecvate alte probiotice?
copii
copiii cu vârsta de 1 an și peste pot lua, de asemenea, Lactobacillus acidophilus Rosell-52 și Lactobacillus rhamnosus Rosell-11, care au fost testați la această grupă de vârstă fragedă. Cu toate acestea, părinții ar putea dori să caute un supliment special formulat pentru sănătatea intestinului copiilor.
femeile cu probleme intime de sănătate?
dacă sunteți o femeie care ia antibiotice pentru o problemă de sănătate intimă, ar putea fi în valoare de vedere tulpini probiotice, care sunt bine cercetate pentru sănătatea intimă a femeilor, cum ar fi Lactobacillus reuteri RC-14 și Lactobacillus rhamnosus GR-1. Profesioniștii din domeniul sănătății pot vizita Baza de date probiotice pentru a citi mai multe despre cercetarea folosind aceste tulpini; Lactobacillus reuteri RC-14 și Lactobacillus rhamnosus GR-1. Aceste tulpini sunt adesea folosite alături de antibiotice pentru infecțiile vaginale, dar sunt cel mai bine luate la 2 ore distanță de medicamente.
când luați antibiotice pe termen lung?
Lactobacillus acidophilus NCFM a fost demonstrat într-un studiu randomizat controlat pentru a reduce la minimum perturbarea compoziției microbiomului intestinal atunci când este administrat împreună cu antibioticele12. Acest lucru poate fi util atunci când antibioticele sunt luate mai mult de două săptămâni. Cu toate acestea, este recomandat să luați această tulpină probiotică la 2 ore distanță de un antibiotic, mai degrabă decât în același timp. Pentru a afla mai multe despre cercetarea care utilizează această tulpină, profesioniștii din domeniul sănătății pot vizita intrarea sa în baza de date a probioticelor: Lactobacillus acidophilus NCFM XV
probioticele perturbă funcționarea antibioticelor?
nu există nicio sugestie în cercetările actuale că probioticele interferează în vreun fel cu acțiunea antibioticelor. De fapt, medicii și medicii de familie recomandă adesea suplimente probiotice și alimente probiotice, cum ar fi iaurturile sau kefirul, care trebuie luate alături de un curs de antibiotice.
prescrierea excesivă de antibiotice și rezistența la antibiotice
apariția rezistenței la antibiotice este o problemă de sănătate publică. Organizația Mondială a Sănătății (OMS) a publicat un raport1, care analizează date din 114 țări și califică rezistența la antibiotice drept o ‘amenințare globală majoră’. Ei afirmă că infecțiile simple, comune, considerate a reprezenta o mică amenințare astăzi, ar putea deveni din nou ucigași în viitor, datorită în mare parte rezistenței la antibiotice. Având în vedere acest lucru, trebuie luate măsuri pentru a încetini progresul rezistenței la antibiotice și pentru a schimba modul în care folosim și prescriem antibiotice. Prescrierea excesivă și utilizarea excesivă a antibioticelor sunt factori care contribuie semnificativ la dezvoltarea rezistenței la antibiotice13. Prescrierea excesivă de antibiotice este o problemă pertinentă în Marea Britanie, până la 23% din prescripțiile de antibiotice fiind considerate „inadecvate” de către NHS14.Practicienii din domeniul sănătății pot citi mai multe informații despre Supra-prescrierea antibioticelor aici.
.Se consideră că eșecul de a finaliza un ciclu complet de antibiotice contribuie, de asemenea, la rezistența la antibiotice13. Efectele secundare neplăcute sunt adesea citate ca o cauză a cursurilor de antibiotice neterminate. Probioticele sunt folosite din ce în ce mai mult pentru a ajuta la reducerea acestor efecte și pentru a permite pacienților să-și completeze medicamentele. Profesioniștii din domeniul sănătății ar putea fi interesați să citească mai multe despre utilizarea probioticelor împotriva rezistenței la antibiotice.
alternativele la antibiotice ar fi desigur interesante de explorat, dar în mod ideal, în cazul unei infecții bacteriene, aceasta ar trebui să fie sub supravegherea unui medic. Merită luat în considerare faptul că antibioticele nu sunt întotdeauna necesare, de exemplu în cazul infecțiilor virale, antibioticele vor rămâne ineficiente (deoarece antibioticele, prin natura lor, bacteriile țintă). Există, de asemenea, o serie de infecții bacteriene minore care au potențialul de a rezolva în mod natural, fără a fi nevoie să se bazeze pe un antibiotic. De remarcat, până la 42% din infecțiile necomplicate ale tractului urinar se pot limpezi spontan în 48 de ore, mai ales atunci când sunt ajutate împreună cu multă apă 15.
probiotice vs antibiotice? Pui întrebarea greșită.
se pune întrebarea dacă cineva ar trebui să ia un probiotic sau un antibiotic. Răspunsul, pe scurt, este că nu este o chestiune de nici/sau! dar, în schimb, dacă un probiotic ar trebui luat în plus sau alături de un antibiotic. Răspunsul la această întrebare este, în majoritatea cazurilor, da!
este vreodată o chestiune de probiotice sau antibiotice?
există unele condiții în care cei afectați pot prefera să încerce mai întâi intervențiile naturale. Acneea este o problemă foarte frecventă a pielii în care antibioticele sunt adesea prescrise ca tratament de către un medic generalist sau dermatolog. Într-o revizuire a literaturii din 2011, s-a stabilit că există suficiente dovezi de susținere pentru a sugera că microbii intestinali și sănătatea tractului gastro-intestinal în sine pot fi factori care contribuie la acneea vulgară 3. Ați putea dori să citiți Întrebările frecvente despre probiotice și sănătatea pielii. Cu toate acestea, această decizie trebuie luată întotdeauna în conformitate cu consimțământul medicului.

sfaturi importante pentru susținerea sănătății generale în timp ce pe antibiotice
- mâncați alimente fermentate sau prebiotice. Acestea pot ajuta la reechilibrarea microbiomului intestinal și la îmbunătățirea sănătății intestinului după un curs de antibiotice.
- evitați alimentele zaharoase rafinate, deoarece acestea hrănesc bacteriile dăunătoare și drojdiile care adesea depășesc din cauza utilizării antibioticelor.
- evitați alcoolul, chiar dacă nu este contraindicat cu cursul de antibiotice. Alcoolul poate, de asemenea, să perturbe microbiomul intestinal și să aibă un impact negativ asupra funcției imune, ceea ce poate împiedica eforturile organismului de a lupta împotriva infecțiilor.
- asigurați-vă că ați terminat cursul de antibiotice. Efectele secundare neplăcute pot face dificilă continuarea administrării de antibiotice, dar probioticele ar putea ajuta la gestionarea acestor reacții adverse și vă pot permite să terminați cursul prescris. Aceasta, la rândul său, poate ajuta la reducerea riscului de rezistență la antibiotice.
- mâncați o dietă sănătoasă. Nu lăsați antibioticele să facă toată munca-includeți o selecție de alimente care stimulează imunitatea care conțin vitamina C și alți antioxidanți, inclusiv citrice și legume cu frunze verzi.
în concluzie
- luați probiotice cu antibioticele în loc să așteptați să vă terminați cursul de antibiotice.
- dacă luați Lactobacillus acidophilus Rosell-52 și Lactobacillus rhamnosus Rosell-11 luați în considerare luarea lor cu micul dejun. Aceste două tulpini pot fi luate în același timp cu antibioticul dumneavoastră.
- dacă luați un supliment diferit de probiotice sau culturi vii, așteptați cel puțin 2 ore după antibiotice înainte de a lua probiotice.
- este important să urmați întotdeauna sfatul medicului dumneavoastră și să luați și să terminați întotdeauna un curs de antibiotice așa cum este prescris.
- dacă ați terminat deja un curs de antibiotice înainte de a fi recomandat un supliment de bacterii prietenos, mai bine mai târziu decât niciodată; prin toate mijloacele să ia un probiotic acum! Pentru data viitoare, știi că le poți lua atât în timpul cât și după.pur și simplu nu este o chestiune de probiotice sau antibiotice – este o chestiune de probiotice și antibiotice.
ați putea dori, de asemenea, să citiți Întrebările frecvente, la ce oră ar trebui să iau probiotice?
- realizări în sănătatea publică, 1900-1999: Controlul Bolilor Infecțioase. https://www.cdc.gov/mmwr/preview/mmwrhtml/mm4829a1.htm. Accesat La 16 Aprilie 2020.
- Yoon MY, Yoon SS. Perturbarea ecosistemului intestinal de către antibiotice. Yonsei Med J. 2018; 59 (1): 4-12. doi: 10.3349 / ymj.2018.59.1.4
- Bowe WP, Logan AC. Acnee vulgaris, probiotice și axa intestin-creier – piele-înapoi în viitor? Gut Pathog. 2011;3(1):1. doi: 10.1186 / 1757-4749-3-1
- Zhang YJ, Li S, Gan RY, Zhou T, Xu DP, Li h Bin. Impactul bacteriilor intestinale asupra sănătății și bolilor umane. Int J Mol Sci. 2015;16(4):7493-7519. doi: 10.3390 / ijms16047493
- Kamada n, Seo SU, Chen GY, n Xixtez G. rolul microbiotei intestinale în imunitate și boli inflamatorii. Nat Rev Immunol. 2013;13(5):321-335. doi: 10.1038/nri3430
- antibiotice – efecte secundare-NHS. https://www.nhs.uk/conditions/antibiotics/side-effects/. Accesat La 15 Aprilie 2020.
- probiotice-NHS. https://www.nhs.uk/conditions/probiotics/#diarrhoea. Accesat La 15 Aprilie 2020.
- Mcfarland L V. Epidemiology, Risk Factors and Treatments for Antibiotic-Associated Diarrhea Antibiotic complications Antibiotic-associated diarrhea Clostridium difficile Epidemiology Diarrhea, risk factors. 1998;98102:292-307. http://www.karger.com.
- Videlock EJ, Cremonini F. Meta-analysis: Probiotics in antibiotic-associated diarrhoea. Aliment Pharmacol Ther. 2012;35(12):1355-1369. doi:10.1111/j.1365-2036.2012.05104.x
- Goldenberg JZ, Ma SSY, Saxton JD, et al. Probiotics for the prevention of Clostridium difficile-associated diarrhea in adults and children. Cochrane Database Syst Rev. 2013;2013(5). doi: 10.1002 / 14651858. CD006095. pub3
- Johnson-Henry KC, Mitchell DJ, Avitzur Y, Galindo-Mata E, Jones NL, Sherman PM. Probioticele reduc colonizarea bacteriană și inflamația gastrică la șoarecii infectați cu H. pylori. Dig Dis Sci. 2004;49(7-8):1095-1102. doi:10.1023/B: DDA-uri.0000037794.02040.C2
- Engelbrektson a, Korzenik JR, Pittler a, și colab. Probiotice pentru a minimiza perturbarea microbiotei fecale la subiecții sănătoși supuși terapiei cu antibiotice. J Med Microbiol. 2009;58(5):663-670. doi: 10.1099/jmm.0.47615-0
- Ventola CL. Criza rezistenței la antibiotice: cauze și amenințări. P T J. 2015; 40(4):277-283. doi: articolul
- până la 1 din 5 antibiotice pot fi prescrise necorespunzător – NHS. https://www.nhs.uk/news/medication/1-5-antibiotics-may-be-prescribed-inappropriately/. Accesat La 16 Aprilie 2020.
- Falagas eu, Kotsantis IK, Vouloumanou EK, Rafailidis PI. Antibiotice versus placebo în tratamentul femeilor cu cistită necomplicată: o meta-analiză a studiilor controlate randomizate. J Infecta. 2009;58(2):91-102. doi: 10.1016 / j. jinf.2008.12.009