Introducere
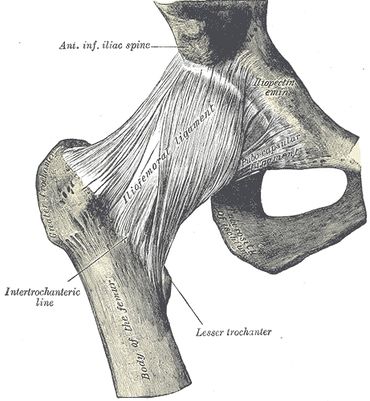
articulația șoldului este una dintre cele mai importante articulații din organism datorită rolului vital pe care îl joacă în locomoție. Este a doua cea mai mare articulație purtătoare de greutate din corp, după articulația genunchiului. Este o articulație sinovială cu bilă și soclu formată între os coxa (osul șoldului) și femur. Capul rotunjit al femurului formează mingea, care se potrivește în acetabul (soclu în osul pelvian) și ligamentele conectează mingea la priză, oferind astfel o stabilitate extraordinară articulației. Funcțional, articulația șoldului se bucură de o gamă foarte mare de mișcare.
toate diferitele componente ale mecanismului șoldului ajută la mobilitatea articulației. Deteriorarea oricărei componente poate afecta negativ gama de mișcare și capacitatea de a suporta greutatea articulației. În leziunile șoldului, ca și în cazul altor prezentări traumatice, distribuția vârstei este bimodală, cu traume de mare energie la populația mai tânără și mecanisme potențial banale de rănire la populația mai în vârstă, de exemplu, o simplă cădere.
examinare subiectivă
aportul pacientului
primul pas în timpul examinării este interviul pacientului, în timpul căruia clinicianul primește o descriere a simptomelor care prezintă de la pacient. Luarea istoricului este o componentă vitală a examinării subiective, deoarece ajută clinicianul să dezvolte o ipoteză despre mecanismul rănirii, tipul structurilor rănite și amploarea rănirii sau deteriorării. Detalii cum ar fi localizarea durerii, natura durerii, modelul de 24 de ore al durerii, activități care declanșează durerea, factorii agravanți și amelioratori ai durerii etc., sunt obținute de la pacient în timpul interviului. istoricul medical al pacientului, precum și istoricul social / familial sunt, de asemenea, importante, deoarece acest lucru ajută clinicianul să excludă afecțiunile ereditare. Orice istoric chirurgical specific regiunii șoldului este, de asemenea, vital, de exemplu, un pacient care a suferit o intervenție chirurgicală de înlocuire a articulației șoldului și se plânge în prezent de durere la articulația șoldului. Istoricul medicamentelor pacientului și medicamentele actuale pe care se află ar trebui, de asemenea, să fie documentate, precum și orice alergii pe care le-ar putea avea. Efectele afecțiunii asupra stării funcționale a pacientului și a activităților zilnice (ADLs) ar trebui să fie bine evaluate și documentate.
la vârstnici merită, de asemenea, să ne gândim dacă o cădere a fost rezultatul unei călătorii simple sau secundar unui alt motiv, de ex. convulsii, declanșator cardiovascular, accident vascular cerebral sau pierderea cunoștinței. Evaluarea relevantă a sistemului cardiovascular sau neurologic poate fi necesară cu teste suplimentare, de exemplu ECG, CT creier.
considerații speciale
steaguri roșii
- apariția bruscă a durerii
- un istoric de traume
- orice umflare
- orice deformare
- o incapacitate de a suporta greutatea
- orice bulgări sau umflături resimțite în zona inghinală
- durere nocturnă
- orice pulsații inghinale vizibile
- constipație sau vărsături
- hematurie
- febră
- simptome neurologice ale membrelor inferioare – slăbiciune, amorțeală sau furnicături
- istoric de utilizare a steroizilor
- umflarea testiculară
- transpirații nocturne, scădere neintenționată în greutate, pierderea poftei de mâncare
- Antecedente de malignitate
- activitate sexuală cu risc ridicat
alte steaguri
de asemenea, este important să se verifice alte steaguri (galbene, portocalii, albastre și negre), deoarece acestea pot interfera cu intervențiile de fizioterapie.
Investigații
prima investigație de alegere la un pacient cu dureri de șold după traumă este o radiografie de șold. Aceasta va fi o radiografie AP a pelvisului și o radiografie laterală a șoldului dureros. Fracturile nu sunt întotdeauna identificate pe imagistica inițială cu raze X. Dacă există o preocupare clinică pentru o fractură de șold, dar radiografia este normală, este necesară imagistica suplimentară. Atât CT cât și RMN pot fi folosite pentru a căuta o fractură ocultă radiografică – RMN-ul este mai sensibil, dar CT este de obicei mai ușor de organizat și în multe instituții este investigația de a doua linie de alegere.
în fracturile complexe, CT poate fi util pentru a obține informații preoperatorii suplimentare care pot fi utilizate pentru a planifica intervenția chirurgicală și pentru a ajuta discuțiile despre consimțământ și prognostic. De asemenea, merită luat în considerare faptul că interpretarea unei radiografii de șold va fi complicată la vârstnici prin prezența altor afecțiuni, de exemplu osteoartrita secundară.
examinare obiectivă
observație
la încheierea interviului pacientului, clinicianul trece la examinarea obiectivă. Un VAS de durere este administrat pentru a determina nivelul inițial al durerii pacientului și apoi examinatorul observă și documentează următoarele:
- deformare osoasă/aliniere osoasă
-
- model de mers: Există mai multe tipuri de modele anormale de mers asociate cu patologiile șoldului pe care clinicianul trebuie să le aibă în vedere, cum ar fi mersul Antalgic, mersul Trendelenburg, mersul Artrogenic și mersul Lurching.
- greutate rulment
- echilibru și postură
- în picioare: coloanei vertebrale lombare, nivelul crestelor iliace (pentru a exclude disfuncția pelviană/SIJ)
- culcat pe spate: lungimea piciorului (lungimi aparente și reale ale piciorului), rotația externă a piciorului.
- modificări de culoare, de exemplu vânătăi, inflamații, infecții, erupții cutanate.
- irosirea musculare, spasme musculare și musculare în vrac
- umflarea, cicatrici, modificări ale pielii (răni)
palparea
în timpul palpării, examinatorul verifică:
- sistemul Vascular – impulsuri distale, reumplere capilară
- senzație (examen neurologic) – periferice nervoase senzație de piele și putere
- temperatura – infecție / inflamație
- umflarea – efuziune, îngroșarea sinovial, Extra-capsular
- sensibilitate
- coloanei vertebrale lombare
- pelvis: Creasta iliacă, ASIS, rami pubian, simfiză pubiană, PSIS, SIJ, tuberozitate ischială, Sacrum, coccis
- trohanter mai mare
- ligament inghinal
- triunghi femural (articulația șoldului)
- genunchi
evaluarea neurologică
- testarea manuală a mușchilor: rezistența grupurilor musculare care înconjoară articulația șoldului, și anume extensorii șoldului, flexorii, răpitorii, adductorii, rotatorii interni și externi trebuie clasificați și documentați.
- ridicarea piciorului drept
- testarea dermatomului
- testul senzației pielii
testarea mișcării
intervalele de mișcare disponibile la nivelul articulației șoldului (Active și pasive) sunt măsurate cu ajutorul unui goniometru și documentate. Aceste măsurători servesc ca citiri de bază și ajută la determinarea dacă intervenția dă rezultate.
teste speciale
- testul Thomas
- semnul Trendelenberg
- testul FABER
- testul FADDIR
- testul Ober
- log Roll Test
- stinchfield Test
- testul lui Ely
diagnostic diferențial
cauze ortopedice/reumatologice
- osteoartrita
- artrita septică
- osteomielita
- dislocarea șoldului
- gută
- fracturat gâtul femurului
cauze patologice
- bursita trohanterică
- sindromul bandei iliotibiale
- Meralgia paraesthetica
- necroza avasculară
- lacrimi Labrale
- menționate din coloana lombară
- menționate din articulația sacroiliacă
hernii, anevrisme și noduli benigni
- limfadenopatie inghinală secundară cauzelor multiple
- hernie inghinală
- hernie
- anevrism arterei femurale
- lipom
- chist sebacee
cauze maligne
- osteosarcom
- boli metastatice, cum ar fi cancerul de prostată sau tumorile pelvine
diverse
- calcul Renal (dureri lombare până la nivelul abdomenului)
- Iliopsoas abces
măsuri de rezultat
- Harris Hip score (HHS),
- Hip Disability and osteoartrite result Score (HOOS),
- Oxford Hip Score (OHS),
- Lequesne Index de severitate pentru osteoartrita șoldului (LISOH).
- Academia Americană de chirurgi ortopedici (AAOS) chestionar de șold și genunchi.
- Western Ontario și McMaster universități osteoartrita Index (WOMAC):