Fatti chiave su probiotici e antibiotici trattati in questo articolo
- Gli antibiotici riducono le popolazioni di batteri amici naturali che vivono nel nostro intestino, noto come microbioma intestinale. Ciò può causare effetti collaterali come diarrea, nausea, indigestione e bassa energia. L’assunzione di un integratore di coltura dal vivo insieme agli antibiotici può aiutare a ridurre il rischio di alcuni comuni effetti collaterali antibiotici.
- Piuttosto che aspettare fino a dopo il corso antibiotico, è meglio prendere un integratore probiotico che è stato progettato per assumere insieme agli antibiotici, per aiutare a mantenere l’equilibrio nel microbioma intestinale.
- La resistenza agli antibiotici sta diventando sempre più comune, esacerbata dai pazienti che non competono con i corsi antibiotici. L’assunzione di probiotici con antibiotici può aiutare a mantenere la salute dell’intestino riducendo così il rischio di effetti collaterali e consentendo agli individui di completare l’intero ciclo di antibiotici.
- Lactobacillus acidophilus Rosell-52 e Lactobacillus rhamnosus Rosell-11 sono due ceppi probiotici che raggiungono l’intestino vivo anche se assunti esattamente nello stesso momento degli antibiotici. I professionisti della salute possono visitare questi ceppi’ voci nel Probiotici Database: Lactobacillus acidophilus Rosell-52 e Lactobacillus rhamnosus Rosell-11
- Il momento migliore per prendere il probiotico Lactobacillus acidophilus Rosell-52 e Lactobacillus rhamnosus Rosell-11 è a colazione, indipendentemente dal momento in cui l’antibiotico è raccomandato per essere assunto.
- Se si assumono altri ceppi probiotici con antibiotici, il consiglio dipende dal fornitore, ma la raccomandazione standard è di attendere almeno 2 ore dopo gli antibiotici prima di assumere i probiotici.
- È meglio selezionare ceppi che sono stati ampiamente studiati insieme agli antibiotici.

Probiotici e antibiotici Approfonditi
Non c’è dubbio che gli antibiotici hanno un ruolo essenziale da svolgere nella medicina moderna nella prevenzione e nella cura delle infezioni batteriche. Hanno salvato milioni di vite in tutto il mondo dal loro sviluppo e dalla loro distribuzione di massa negli anni ‘ 40.Le infezioni batteriche non sono più la causa più comune di morte nel mondo moderno, principalmente a causa dell’azione degli antibiotici1. Tuttavia, negli ultimi tempi è diventato sempre più riconosciuto che gli antibiotici influenzano negativamente il nostro microbioma intestinale2.
Cosa succede al nostro microbioma intestinale quando prendiamo un antibiotico?
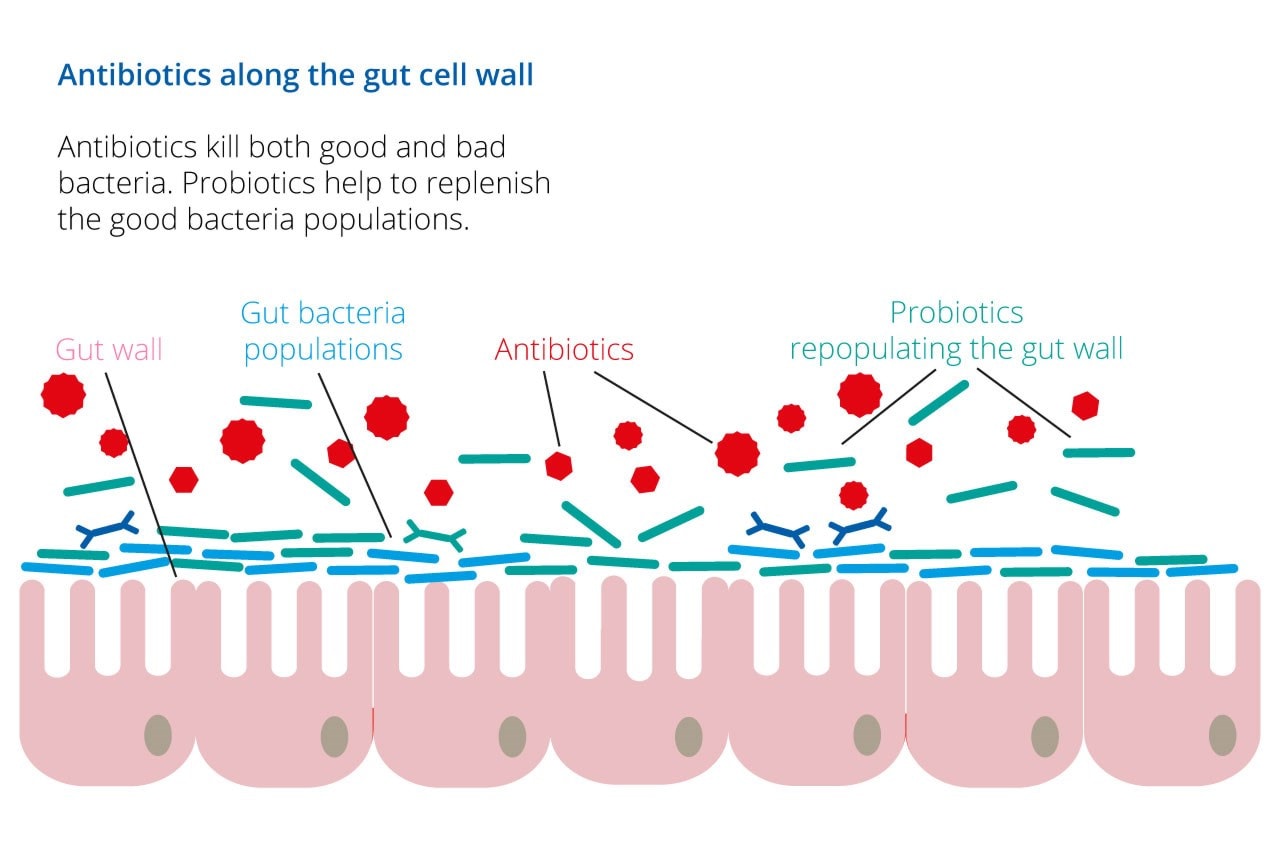
Il microbioma intestinale è un ecosistema complesso di trilioni di microbi che vivono insieme in armonia nel nostro tratto gastrointestinale. Questi microbi hanno effetti di vasta portata sulla salute umana, migliorando la digestione, l’immunità,la salute della pelle e l’energia3,4, 5. È necessario un equilibrio tra microbi benefici e microbi più dannosi che colonizzano naturalmente l’intestino. Questo equilibrio può anche essere disturbato da vari fattori di stile di vita tra cui dieta povera di fibre, viaggi e infezioni, ma l’assunzione di antibiotici può essere particolarmente dannosa per il nostro microbioma intestinale.
Sebbene siano efficaci nell’uccidere i batteri patogeni (vedere la voce del glossario per gli agenti patogeni), gli antibiotici sono essenzialmente non selettivi e possono anche esaurire i batteri benefici che risiedono nell’intestino. Si ritiene che ciò contribuisca allo sviluppo di diarrea, stitichezza e/o mughetto vaginale durante l’assunzione di un antibiotico. In alcuni casi, questa interruzione del nostro microbioma intestinale può causare una crescita eccessiva di batteri patogeni indesiderati come il Clostridium difficile.
naturalmente, in infezione attiva i benefici dell’assunzione di antibiotici superano di gran lunga i negativi associati, ma l’assunzione di probiotici a fianco di un antibiotico può aiutare a ridurre il rischio di sviluppare effetti collaterali indesiderati che si verificano a causa della rottura del nostro microbioma intestinale, altrimenti noto come disbiosi (definizione del Glossario: disbiosi).
Quali sono gli effetti collaterali dell’assunzione di antibiotici?
Effetti indesiderati comuni possono includere6:
- Perdita di appetito
- Gonfiore
- Nausea
- Indigestione
- dolore Addominale
- la Stanchezza, sensazione di bassa energia o ‘cancellato’
- diarrea da Antibiotici
Perché prendere un probiotico con un antibiotico?
L’assunzione di probiotici durante l’assunzione di antibiotici può aiutare la salute del microbioma intestinale di maintian durante la terapia antibiotica. Reintegrare l’intestino con batteri benefici aiuta a riequilibrare il microbioma intestinale e ridurre il rischio di sviluppare effetti collaterali comuni degli antibiotici. Il SSN ha riconosciuto gli effetti benefici dell’integrazione probiotica7. Quando gli antibiotici prescritti, molte persone ora scelgono di integrare i loro batteri naturali con un integratore probiotico. Il farmacista locale può anche raccomandare probiotici quando l’erogazione di antibiotici.
diarrea da Antibiotici (ADD) è uno degli effetti collaterali più comuni, con una prevalenza tra il 5% e il 35%, a seconda del tipo di antibiotic8 preso. Una meta-analisi di 23 studi effettuati nel 2012 (concentrandosi sul contrasto e sulla combinazione dei risultati di più studi) ha supportato l’uso di probiotici nella diarrea associata agli antibiotici9. Ha scoperto che l’assunzione di probiotici insieme agli antibiotici può aiutare a ridurre il rischio di sviluppare diarrea. Una particolare forma di AAD è l’infezione da Clostridium difficile, che si manifesta come diarrea cronica e, nei casi più gravi, colite. Questo è di particolare preoccupazione negli anziani e talvolta può essere fatale. Sulla base di una revisione sistematica e di una meta-analisi di 23 studi randomizzati controllati tra cui 4213 pazienti, l’evidenza suggerisce che i probiotici sono sia sicuri che efficaci nel contribuire a sostenere la salute del microbioma intestinale e ridurre il disturbo digestivo correlato alla diarrea associata al clostridium difficilea10. Gli operatori sanitari possono visitare questo articolo nel sito Professionisti per saperne di più su probiotici e Clostridium difficile.
Posso assumere probiotici con antibiotici?
Sì. Un’ampia ricerca clinica suggerisce che particolari ceppi di probiotici possono essere assunti insieme agli antibiotici, piuttosto che separatamente. Gli operatori sanitari possono leggere questo articolo sulla ricerca utilizzando probiotici accanto agli antibiotici.
Quali sono i migliori probiotici per mentre sugli antibiotici?
Due ceppi di probiotici in particolare, Lactobacillus acidophilus Rosell-52 e Lactobacillus rhamnosus Rosell-11, sono stati testati in numerosi studi clinici INSIEME agli antibiotici e sono stati trovati per raggiungere l’intestino vivo. Possono essere tranquillamente assunti CONTEMPORANEAMENTE agli antibiotici. L’uso raccomandato per un integratore contenente questa combinazione probiotica è il seguente:
- Prendere una capsula al giorno con colazione, fino al termine del ciclo di antibiotici, e preferibilmente per una settimana dopo.
- Continuare a prendere fino al completamento della confezione e aggiungere una seconda confezione se il trattamento antibiotico dura più di una settimana.
Negli studi clinici che hanno coinvolto individui sottoposti a trattamento antibiotico per l’infezione da Helicobacter pylori, l’assunzione di ceppi di Lactobacillus acidophilus Rosell-52 e Lactobacillus rhamnosus Rosell-11 insieme agli antibiotici ha migliorato l’efficacia del trattamento antibiotico11. Gli operatori sanitari possono leggere di più sulla ricerca dietro Lactobacillus acidophilus Rosell-52 e Lactobacillus rhamnosus Rosell-11 sul database dei probiotici.
I probiotici sopravvivono per raggiungere l’intestino vivo?
La vasta ricerca dietro questi due ceppi li distingue da molti integratori probiotici oggi sul mercato e li rende una scelta adatta per chiunque desideri assumere batteri naturali durante il loro ciclo di antibiotici. Inoltre, Lactobacillus acidophilus Rosell-52 e Lactobacillus rhamnosus Rosell-11, sono stati testati e dimostrato in vitro per sopravvivere acidità di stomaco e sali biliari.

Qualsiasi probiotico funzionerà?
Se stai assumendo un probiotico diverso dai due ceppi di Lactobacillus menzionati sopra, è meglio aspettare da 1 a 2 ore dopo aver preso gli antibiotici prima di assumere il supplemento probiotico. Idealmente, tutti i ceppi probiotici alternativi presi dovrebbero anche avere una ricerca che dimostri la loro efficacia durante la terapia antibiotica. Se stai prendendo un probiotico da un fornitore diverso, è meglio chiedere direttamente a quel fornitore il periodo di tempo da lasciare tra l’assunzione del loro prodotto e l’assunzione di antibiotici. Come regola generale, molte aziende tendono a raccomandare di aspettare 1 o 2 ore dopo l’assunzione di antibiotici prima di assumere i loro probiotici. Dopo questo periodo di tempo, livelli sufficienti di batteri benefici sono in grado di raggiungere l’intestino vivo. In genere si consiglia di assumere probiotici ogni giorno durante il ciclo di antibiotici; in questo modo è possibile ricostituire i batteri amici su base giornaliera, prima che il sistema digestivo sia sconvolto da uno squilibrio microbico di lunga data.
Quando potrebbero essere appropriati altri probiotici?
Bambini
I bambini di età pari o superiore a 1 anno possono anche assumere Lactobacillus acidophilus Rosell-52 e Lactobacillus rhamnosus Rosell-11, che sono stati sperimentati in questa giovane fascia di età. Tuttavia, i genitori potrebbero voler cercare un integratore appositamente formulato per la salute dell’intestino dei bambini.
Donne con problemi di salute intima?
Se sei una donna che assume antibiotici per un problema di salute intima, potrebbe valere la pena considerare ceppi probiotici che sono ben studiati per la salute intima delle donne, come Lactobacillus reuteri RC-14® e Lactobacillus rhamnosus GR-1®. Gli operatori sanitari possono visitare il database dei probiotici per saperne di più sulla ricerca utilizzando questi ceppi; Lactobacillus reuteri RC-14® e Lactobacillus rhamnosus GR-1®. Questi ceppi sono spesso usati insieme agli antibiotici per le infezioni vaginali, ma sono meglio presi 2 ore di distanza dal farmaco.
Quando si assumono antibiotici a lungo termine?
Lactobacillus acidophilus NCFM® è stato dimostrato in uno studio randomizzato controllato per ridurre al minimo i disturbi alla composizione del microbioma intestinale se assunto insieme agli antibiotici12. Questo può essere utile quando gli antibiotici vengono presi per più di due settimane. Tuttavia, si consiglia di prendere questo ceppo probiotico a 2 ore da un antibiotico, piuttosto che allo stesso tempo. Per saperne di più sulla ricerca che utilizza questo ceppo, gli operatori sanitari possono visitare la sua voce nel database dei probiotici: Lactobacillus acidophilus NCFM®
I probiotici disturbano il funzionamento degli antibiotici?
Non vi è alcun suggerimento nella ricerca attuale che i probiotici interferiscano con l’azione degli antibiotici in alcun modo. Infatti, medici e medici medici raccomandano spesso integratori probiotici e alimenti probiotici, come yogurt o kefir, da assumere insieme a un ciclo di antibiotici.
L’eccesso di prescrizione di antibiotici e resistenza agli antibiotici
L’emergere di resistenza agli antibiotici è un problema di salute pubblica. L’Organizzazione Mondiale della Sanità (OMS) ha pubblicato un rapporto1, analizzando dati provenienti da 114 paesi e definendo la resistenza agli antibiotici una “grave minaccia globale”. Affermano che le infezioni semplici e comuni che si pensa rappresentino una piccola minaccia oggi potrebbero diventare di nuovo killer in futuro, in gran parte a causa della resistenza agli antibiotici. Alla luce di ciò, devono essere prese misure per rallentare il progresso della resistenza agli antibiotici e per cambiare il modo in cui usiamo e prescriviamo antibiotici. L’eccesso di prescrizione e l’uso eccessivo di antibiotici sono fattori significativi che contribuiscono allo sviluppo della resistenza agli antibiotici13. L’eccesso di prescrizione di antibiotici è una questione pertinente nel Regno Unito, con fino al 23% delle prescrizioni di antibiotici considerate “inappropriate” dal NHS14.Gli operatori sanitari possono leggere ulteriori informazioni sulla prescrizione eccessiva di antibiotici qui.
.Si ritiene inoltre che il mancato completamento di un ciclo completo di antibiotici contribuisca alla resistenza agli antibiotici13. Gli effetti collaterali spiacevoli sono spesso citati come causa di corsi antibiotici incompiuti. I probiotici vengono utilizzati sempre più per aiutare a ridurre questi effetti e consentire ai pazienti di completare il loro farmaco. Gli operatori sanitari potrebbero essere interessati a saperne di più sull’uso dei probiotici contro la resistenza agli antibiotici.
Le alternative agli antibiotici sarebbero ovviamente interessanti da esplorare, ma idealmente nel caso di un’infezione batterica, questo dovrebbe essere sotto la supervisione di un operatore sanitario. Vale la pena considerare che gli antibiotici non sono sempre necessari, ad esempio nel caso di infezioni virali, gli antibiotici rimarranno inefficaci (perché gli antibiotici, per natura, colpiscono i batteri). Ci sono anche probabilmente un certo numero di infezioni batteriche minori che hanno il potenziale per risolvere naturalmente senza dover fare affidamento su un antibiotico. Da notare, fino al 42% delle infezioni del tratto urinario non complicate può cancellare spontaneamente entro 48 ore, soprattutto se aiutato insieme con molta acqua 15.
Probiotici vs antibiotici? Stai facendo la domanda sbagliata.
La domanda se qualcuno dovrebbe prendere un probiotico o un antibiotico è comunemente chiesto. La risposta, in breve, è che non si tratta di uno/o! ma invece, se un probiotico dovrebbe essere preso in aggiunta o accanto a un antibiotico. La risposta a questa domanda è, nella maggior parte dei casi, sì!
È mai una questione di probiotici O antibiotici?
Ci sono alcune condizioni in cui gli afflitti possono preferire provare prima gli interventi naturali. L’acne è un problema molto comune della pelle dove gli antibiotici sono spesso prescritti come trattamento da un medico generico o dermatologo. In una revisione della letteratura del 2011, è stato determinato che vi sono prove sufficienti di supporto per suggerire che i microbi intestinali e la salute del tratto gastrointestinale stesso possono contribuire a fattori di acne vulgaris 3. Ti piacerebbe leggere le nostre FAQ sui probiotici e sulla salute della pelle. Tuttavia, questa decisione dovrebbe sempre essere presa in linea con il consenso di un medico.

Suggerimenti importanti per sostenere la salute generale mentre sugli antibiotici
- Mangiare cibi fermentati o prebiotici. Possono aiutare a riequilibrare il microbioma intestinale e migliorare la salute dell’intestino dopo un ciclo di antibiotici.
- Evitare cibi zuccherati raffinati, in quanto questi alimentano i batteri nocivi e lieviti che spesso crescono troppo a causa dell’uso di antibiotici.
- Evitare l’alcol, anche se non controindicato con il ciclo di antibiotici. L’alcol può anche interrompere il microbioma intestinale e influire negativamente sulla funzione immunitaria, che può ostacolare gli sforzi del corpo per combattere le infezioni.
- Assicurarsi di completare il ciclo di antibiotici. Spiacevoli effetti collaterali possono rendere difficile continuare a prendere antibiotici, ma i probiotici potrebbero aiutare a gestire questi effetti collaterali e rendere possibile per voi per finire il corso prescritto. Questo, a sua volta, può aiutare a ridurre il rischio di resistenza agli antibiotici.
- Mangiare una dieta sana. Non lasciate che gli antibiotici fanno tutto il lavoro – includere una selezione di alimenti immunostimolanti contenenti vitamina C e altri antiossidanti, tra cui agrumi e verdure a foglia verde.
In conclusione
- Prendi i probiotici con i tuoi antibiotici invece di aspettare di finire il tuo ciclo di antibiotici.
- Se si assumono Lactobacillus acidophilus Rosell-52 e Lactobacillus rhamnosus Rosell-11 prendere in considerazione di prenderli a colazione. Questi due ceppi possono essere assunti contemporaneamente all’antibiotico.
- Se si prende un integratore probiotico o di colture vive diverso, attendere almeno 2 ore dopo gli antibiotici prima di prendere i probiotici.
- È importante seguire sempre i consigli del proprio medico e prendere e terminare sempre un ciclo di antibiotici come prescritto.
- Se hai già finito un ciclo di antibiotici prima di essere raccomandato un integratore di batteri amici, meglio tardi che mai; con tutti i mezzi prendi un probiotico ora! Per la prossima volta, sai che puoi prenderli durante e dopo.
- Semplicemente non è una questione di probiotici O antibiotici – è una questione di probiotici E antibiotici.
Potresti anche voler leggere le nostre FAQ, A che ora dovrei prendere i probiotici?
- Realizzazioni in sanità pubblica, 1900-1999: Controllo delle malattie infettive. https://www.cdc.gov/mmwr/preview/mmwrhtml/mm4829a1.htm. Accesso 16 aprile 2020.
- Yoon MY, Yoon SS. Interruzione dell’ecosistema intestinale da parte di antibiotici. Yonsei Med J. 2018;59 (1): 4-12. doi: 10.3349 / ymj.2018.59.1.4
- Bowe WP, Logan AC. Acne vulgaris, probiotici e l’asse intestino-cervello-pelle-Ritorno al futuro? Gut Pathog. 2011;3(1):1. doi: 10.1186 / 1757-4749-3-1
- Zhang YJ, Li S, Gan RY, Zhou T, Xu DP, Li H Bin. Impatti dei batteri intestinali sulla salute umana e sulle malattie. Int J Mol Sci. 2015;16(4):7493-7519. doi: 10.3390 / ijms16047493
- Kamada N, Seo SU, Chen GY, Núñez G. Ruolo del microbiota intestinale nell’immunità e nella malattia infiammatoria. Nat Rev Immunol. 2013;13(5):321-335. doi: 10.1038/nri3430
- Antibiotici – Effetti collaterali-NHS. https://www.nhs.uk/conditions/antibiotics/side-effects/. Accesso al 15 aprile 2020.
- Probiotici-NHS. https://www.nhs.uk/conditions/probiotics/#diarrhoea. Accesso al 15 aprile 2020.
- Mcfarland L V. Epidemiology, Risk Factors and Treatments for Antibiotic-Associated Diarrhea Antibiotic complications Antibiotic-associated diarrhea Clostridium difficile Epidemiology Diarrhea, risk factors. 1998;98102:292-307. http://www.karger.com.
- Videlock EJ, Cremonini F. Meta-analysis: Probiotics in antibiotic-associated diarrhoea. Aliment Pharmacol Ther. 2012;35(12):1355-1369. doi:10.1111/j.1365-2036.2012.05104.x
- Goldenberg JZ, Ma SSY, Saxton JD, et al. Probiotics for the prevention of Clostridium difficile-associated diarrhea in adults and children. Cochrane Database Syst Rev. 2013;2013(5). il sito utilizza cookie tecnici e cookie di profilazione di terze parti. I probiotici riducono la colonizzazione batterica e l’infiammazione gastrica nei topi infetti da H. pylori. Dig Dis Sci. 2004;49(7-8):1095-1102. doi: 10.1023 / B: DDAS.0000037794.02040.c2
- Engelbrektson A, Korzenik JR, Pittler A, et al. Probiotici per ridurre al minimo l’interruzione del microbiota fecale in soggetti sani sottoposti a terapia antibiotica. Microbiolo Med. 2009;58(5):663-670. doi: 10.1099 / jmm.0.47615-0
- Ventola CL. La crisi della resistenza agli antibiotici: cause e minacce. P T J. 2015; 40 (4):277-283. doi: Articolo
- Fino a 1 su 5 antibiotici possono essere prescritti in modo inappropriato – NHS. https://www.nhs.uk/news/medication/1-5-antibiotics-may-be-prescribed-inappropriately/. Accesso 16 aprile 2020.
- Falagas ME, Kotsantis IK, Vouloumanou EK, Rafailidis PI. Antibiotici contro placebo nel trattamento di donne con cistite non complicata: una meta-analisi di studi randomizzati controllati. J Infettare. 2009;58(2):91-102. doi: 10.1016 / j. jinf.009/12/2008