Revue médicale par Drugs.com . Dernière mise à jour le 1 février 2021.
- Guide de santé
- Référence de la maladie
- Notes de soins
- Liste des médicaments
- Q &A
Qu’est-ce que la polyarthrite rhumatoïde?

La polyarthrite rhumatoïde est une maladie inflammatoire chronique (de longue durée) qui provoque douleur, raideur, chaleur, rougeur et gonflement des articulations. Au fil du temps, les articulations touchées peuvent devenir difformes, mal alignées et endommagées. Les tissus qui tapissent l’articulation peuvent devenir épais et user les ligaments, le cartilage et les os environnants à mesure qu’ils se propagent. La polyarthrite rhumatoïde se produit généralement de manière symétrique, ce qui signifie que si un genou ou une main l’a, l’autre le fait également.
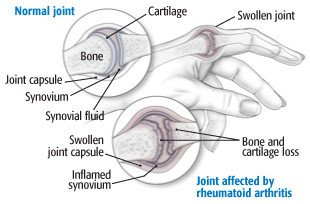
La cause de la polyarthrite rhumatoïde est inconnue, bien qu’elle semble être une maladie auto-immune. Lorsque le système immunitaire du corps ne fonctionne pas comme il se doit, les globules blancs qui attaquent normalement les bactéries ou les virus attaquent plutôt les tissus sains — dans ce cas, la synovie ou le tissu articulaire. Lorsque la membrane synoviale (la fine couche de cellules tapissant l’articulation) devient enflammée, des enzymes sont libérées. Au fil du temps, ces enzymes et certaines cellules immunitaires endommagent le cartilage, l’os, les tendons et les ligaments près de l’articulation.
Certaines recherches suggèrent qu’un virus déclenche cette réponse immunitaire défectueuse. Cependant, il n’existe pas encore de preuves convaincantes qu’un virus est la cause de la polyarthrite rhumatoïde. Dans le même temps, il semble que certaines personnes soient plus susceptibles de contracter la maladie en raison de leur génétique. Les facteurs environnementaux peuvent également être importants. Par exemple, le tabagisme est un facteur de risque de polyarthrite rhumatoïde.
La polyarthrite rhumatoïde, la forme d’arthrite la plus invalidante, affecte généralement plus d’une articulation à la fois. Les articulations fréquemment touchées comprennent celles des mains, des poignets, des pieds, des chevilles, des coudes, des épaules, des hanches, des genoux et du cou. La polyarthrite rhumatoïde peut entraîner des articulations lâches et déformées, une perte de mobilité et une diminution de la force. Il peut également causer des grumeaux indolores de la taille d’un pois ou d’un gland, appelés nodules rhumatoïdes. Ceux-ci se développent sous la peau, en particulier autour du coude ou sous les orteils.
Généralement, la douleur de la polyarthrite rhumatoïde est décrite comme une douleur sourde, similaire à celle d’un mal de tête ou d’un mal de dents. La douleur est généralement pire le matin. Il n’est pas rare d’avoir 30 minutes à une heure ou plus de raideur matinale. Les jours où la maladie est plus active, vous pouvez ressentir de la fatigue, une perte d’appétit, une faible fièvre, des sueurs et des difficultés à dormir.
Parce que la polyarthrite rhumatoïde est une maladie systémique (ce qui signifie qu’elle peut affecter tout le corps), vous pouvez également avoir une inflammation dans d’autres régions, y compris le cœur, les poumons ou les yeux. Les symptômes varient d’une personne à l’autre et même chez une personne au fil du temps. Les personnes atteintes de formes bénignes de la maladie sont dérangées par la douleur et la raideur, mais elles peuvent ne subir aucune lésion articulaire. Pour d’autres personnes, les dommages surviennent tôt, nécessitant un traitement médical et chirurgical agressif. Les personnes atteintes de polyarthrite rhumatoïde peuvent remarquer une aggravation et une amélioration sans raison apparente. Bien que cette maladie touche le plus souvent les personnes âgées de 20 à 50 ans, elle peut toucher les enfants et les personnes âgées. Sur les 1,5 million de personnes atteintes de polyarthrite rhumatoïde aux États-Unis, au moins 75% sont des femmes.
Symptômes
Les symptômes comprennent:
- Douleur, gonflement, mouvement limité, chaleur et oppression autour des articulations touchées, qui comprennent le plus souvent les mains et les poignets, les pieds et les chevilles, les coudes, les épaules, le cou, les genoux et les hanches, généralement de manière symétrique. Au fil du temps, les articulations peuvent développer des déformations.
- Fatigue, douleur, raideur et douleurs, en particulier le matin et l’après-midi (décrit comme raideur du matin et fatigue de l’après-midi)
- Grumeaux ou nodules rhumatoïdes sous la peau
- Perte de poids
- Fièvre de bas grade et sueurs
- Troubles du sommeil
- Faiblesse et perte de mobilité
- Dépression
Diagnostic
Votre médecin vous demandera sur vos symptômes et vos antécédents médicaux, et vous examinera. Vous pouvez également être envoyé pour un test sanguin. Un anticorps anormal, appelé facteur rhumatoïde (RF), se trouve dans le sang de 60 à 70% des patients atteints de polyarthrite rhumatoïde. Cependant, avoir RF ne signifie pas nécessairement que vous souffrez de polyarthrite rhumatoïde. De nombreuses personnes qui ne souffrent pas de polyarthrite rhumatoïde peuvent avoir des RF dans leur sang.
Un autre anticorps, appelé peptide citrulliné anticyclique (anti-CCP), est également présent chez environ 65% des personnes atteintes de polyarthrite rhumatoïde, mais c’est un indicateur plus spécifique de la polyarthrite rhumatoïde – c’est–à-dire que peu de personnes sans polyarthrite rhumatoïde ont cet anticorps. Bien qu’il soit plus spécifique, le diagnostic de polyarthrite rhumatoïde ne peut pas être basé uniquement sur un test sanguin positif à l’anti-CCP. D’autres tests sanguins peuvent être effectués pour rechercher d’autres causes de douleurs articulaires.
Vous pouvez entendre parler d’une liste de contrôle des symptômes (appelés critères) pour diagnostiquer la polyarthrite rhumatoïde. Bien que de nombreux médecins utilisent cette liste de contrôle comme guide, il est important de savoir que certains patients atteints de polyarthrite rhumatoïde ne présentent pas beaucoup des symptômes de la liste, surtout si leur maladie est bénigne. Et certaines personnes atteintes d’autres formes d’arthrite peuvent répondre aux critères de la polyarthrite rhumatoïde.
Le diagnostic de la polyarthrite rhumatoïde repose principalement sur l’expérience et le jugement du médecin, et est basé sur la « vue d’ensemble » des symptômes, de l’examen et des résultats des tests.
Durée prévue
La plupart des personnes atteintes de polyarthrite rhumatoïde présentent des symptômes chroniques (de longue durée). Ils connaissent des périodes où les symptômes s’aggravent, appelées poussées, et des périodes où les symptômes s’améliorent. Rarement, les symptômes et les signes de la maladie disparaissent, appelés rémission.
Prévention
Il n’existe aucun moyen de prévenir la polyarthrite rhumatoïde. Cependant, le tabagisme est un facteur de risque de polyarthrite rhumatoïde. C’est donc une raison de plus de ne pas fumer.
Traitement
Le traitement de la polyarthrite rhumatoïde s’est considérablement amélioré au cours des 50 dernières années. Une approche globale qui combine les médicaments, le repos équilibré avec l’exercice, les modifications du mode de vie et parfois la chirurgie, peut aider de nombreuses personnes à mener une vie normale. Les objectifs les plus importants dans le traitement de la polyarthrite rhumatoïde sont de maintenir votre capacité à bouger et à fonctionner, de réduire la douleur et de prévenir de futures lésions articulaires. Un diagnostic et un traitement précoces sont essentiels. Si le contrôle de la maladie est réalisé peu de temps après le début des symptômes, les résultats à long terme ont tendance à être bons et la qualité de vie et la durée de vie peuvent être normales. Les traitements eux-mêmes peuvent causer des problèmes. Vous et votre médecin devrez évaluer les risques et les avantages de tout médicament ou autre traitement disponible pour cette maladie.
Médicaments
Certains médicaments soulagent les symptômes de la polyarthrite rhumatoïde (comme la douleur et l’enflure), tandis que d’autres médicaments ralentissent la progression de la maladie.
Les anti-inflammatoires non stéroïdiens (AINS), y compris l’aspirine en vente libre, l’ibuprofène (Motrine et autres marques) et le naproxène (Aleve, Naprosyn), ou les AINS sur ordonnance peuvent aider à soulager les symptômes. Les effets secondaires surviennent chez une minorité de patients. Ceux-ci incluent des maux d’estomac, des ulcères, une fonction rénale réduite ou des réactions allergiques.
Les nouveaux AINS, tels que le célécoxib (Celebrex), peuvent offrir les mêmes avantages pour l’arthrite que les médicaments plus anciens, mais avec moins de risque d’ulcères. Cependant, le risque d’ulcères n’est pas nul. Une étude a montré que pour les personnes les plus à risque (celles présentant un ulcère hémorragique récent), jusqu’à 10% des personnes traitées par le célécoxib développaient un nouvel ulcère. De plus, le risque était similaire chez ces patients à haut risque prenant du célécoxib et chez ceux prenant un agent plus ancien (diclofénac) associé à l’oméprazole, un bloqueur d’acide. Les personnes prenant du célécoxib peuvent également avoir un risque plus élevé de problèmes cardiovasculaires (tels qu’une crise cardiaque) que celles prenant d’autres AINS.
D’autres analgésiques, tels que l’acétaminophène (Tylenol) ou le tramadol (Ultram), peuvent soulager la douleur lorsqu’ils sont pris avec ou sans AINS.
Les corticostéroïdes, tels que la prednisone (Deltasone et autres noms de marque), réduisent l’inflammation. Cependant, ils ont peu d’avantages durables et s’accompagnent d’une longue liste d’effets secondaires troublants, tels que des ecchymoses faciles, un amincissement des os, des cataractes, un gain de poids, un visage gonflé, le diabète et l’hypertension artérielle, entre autres. Si vous utilisez des corticostéroïdes, suivez attentivement les recommandations de votre médecin. Votre médecin peut vous prescrire un corticostéroïde pour soulager les poussées occasionnelles, puis vous réduire progressivement le médicament. L’arrêt soudain de la corticothérapie peut être dangereux.
Les antirhumatismaux modificateurs de la maladie (appelés ARMM, médicaments de deuxième intention ou thérapie rémittive) semblent ralentir ou arrêter la progression de la polyarthrite rhumatoïde en modifiant la fonction du système immunitaire de votre corps. La plupart des experts recommandent que toutes les personnes atteintes de polyarthrite rhumatoïde prennent un DMARD peu de temps après le diagnostic pour réduire les risques de lésions articulaires. Ces médicaments prennent un certain temps pour commencer à fonctionner. Étant donné que ces médicaments prennent un certain temps avant de commencer à fonctionner, votre médecin vous conseillera probablement de prendre un AINS, un corticostéroïde ou les deux au cours des premières semaines ou des premiers mois de traitement par une ARMM.
Ces médicaments comprennent le méthotrexate (Folex, Méthotrexate LPF, Rheumatrex), l’hydroxychloroquine (Plaquénil), le léflunomide (Arava) ou la sulfasalazine (Azulfidine). Le traitement comprend généralement le méthotrexate comme choix initial, mais des combinaisons de ces médicaments (par exemple, le méthotrexate, l’hydroxychloroquine et la sulfasalazine) sont souvent prescrites. Chacun d’entre eux comporte un faible risque d’effets secondaires graves. Vos médecins les examineront avec vous.
Les médicaments plus récents, appelés « produits biologiques » comprennent:
- abatacept (Orencia)
- adalimumab (Humira)
- certolizumab (Cimzia)
- étanercept (Enbrel)
- golimumab (Simponi)
- infliximab (Remicade)
- rituximab (Rituxan)
- sarilumab (Kevzara)
- tocilizumab (Actemra)
Ces médicaments sont disponibles uniquement par injection. Ils peuvent être très efficaces, mais de nombreux patients s’améliorent avec des médicaments plus anciens qui sont beaucoup moins chers (et de nombreuses compagnies d’assurance maladie ne couvriront pas les produits biologiques avant que les médicaments plus anciens ne soient essayés en premier), de sorte que la plupart des médecins recommandent d’abord les traitements plus anciens.
Les nouveaux médicaments, le tofacitinib (Xeljanz) et le baricitinib (Olumiant) ne sont pas des agents biologiques – ils sont appelés « inhibiteurs de la Janus kinase (JAK) » car ils bloquent une enzyme (Janus kinase) impliquée dans l’inflammation. Ces médicaments offrent aux patients une autre option de traitement et bien qu’ils soient également assez chers, ils ont un avantage par rapport aux autres médicaments plus récents: ils sont disponibles sous forme de pilules.
Un autre médicament contre la polyarthrite rhumatoïde est l’anakinra (Kineret), un médicament injectable qui semble n’être que modestement efficace mais peut être une option raisonnable si d’autres traitements ont échoué. D’autres thérapies comprennent la minocycline (Minocine), l’azathioprine (Imuran), la cyclosporine (Neoral, Sandimmune), l’or et la pénicillamine (Cuprimine, Depen). Cependant, ces traitements sont utilisés beaucoup moins souvent car la plupart des experts trouvent qu’ils ne sont pas aussi efficaces ou sûrs.
Parce que les médicaments les plus récents n’ont été étudiés que chez des personnes sélectionnées, et souvent les plus saines, ils peuvent avoir des effets secondaires qui ne sont pas encore bien connus. Par exemple, des études ont révélé que la tuberculose, bien que rare, était plus fréquente que prévu chez les personnes recevant un traitement avec certains agents biologiques. Ces résultats ont conduit à de nouvelles recommandations sur la façon dont les patients doivent être dépistés avant le début du traitement.
Services d’alimentation, d’exercice et de réadaptation
Trouver un équilibre entre le repos et l’exercice est crucial pour gérer la polyarthrite rhumatoïde. Lorsque vos symptômes apparaissent – lorsque vos articulations sont douloureuses, chaudes et enflées – détendez-vous et reposez-vous. Vous pouvez continuer à faire des exercices d’amplitude de mouvement pour garder vos articulations mobiles, mais veillez à ne pas vous fatiguer ou aggraver vos articulations. Évitez les promenades inutiles, les travaux ménagers ou d’autres activités. Lorsque vos articulations se sentent mieux et que d’autres symptômes, notamment la fatigue et la raideur matinale, sont moins visibles, augmentez votre activité. Des exercices de musculation tels que la marche et le levage de poids peuvent renforcer les muscles affaiblis sans risquer de dommages articulaires supplémentaires. Si l’exercice produit plus de douleur ou de gonflement des articulations, réduisez un peu.
Malgré de nombreuses allégations, il n’y a pas de changements alimentaires, de suppléments, d’herbes ou d’autres thérapies alternatives connues pour améliorer les symptômes de la polyarthrite rhumatoïde sur une longue période de temps. Cependant, un régime qui vous aide à perdre du poids peut être utile pour les articulations porteuses touchées par la polyarthrite rhumatoïde.
La polyarthrite rhumatoïde signifie souvent que vous devez porter une attention particulière à votre façon de bouger. Un ergothérapeute ou un physiothérapeute peut vous offrir des suggestions et des conseils lorsque vous gérez des tâches ordinaires à la maison et au travail. De plus, un thérapeute peut vous fournir des appareils spéciaux qui peuvent vous aider à économiser de l’énergie et à protéger vos articulations pendant vos activités quotidiennes. Une attelle, une attelle, une écharpe ou un bandage Ace porté lorsque vos articulations sont particulièrement sensibles peut soulager la pression sur les articulations et les protéger des blessures. Un podiatre peut fournir des inserts de chaussures (orthèses) ou même suggérer une intervention chirurgicale pour améliorer la douleur et la fonction des pieds arthritiques.
Chirurgiedans certains cas, une intervention chirurgicale est nécessaire pour enlever le tissu enflammé, ou pour reconstruire ou remplacer l’articulation touchée. Lorsque la polyarthrite rhumatoïde provoque une destruction importante et des douleurs à la hanche ou au genou, une arthroplastie, une intervention chirurgicale pour remplacer l’articulation, peut être une option efficace. Étant donné que la polyarthrite rhumatoïde peut causer des dommages aux tendons, en particulier à la main et au poignet, une réparation chirurgicale des tendons peut être recommandée.
Quand Appeler un Professionnel
Informez votre médecin si vous rencontrez l’une des situations suivantes:
- Douleur, raideur, chaleur, rougeur ou enflure au niveau des articulations (du poignet, des doigts, du cou, des épaules, des coudes, des hanches, des genoux, des chevilles et des pieds), surtout si les symptômes sont prolongés
- Fatigue
- Fièvre inexpliquée
- Douleur ou raideur le matin (d’une durée supérieure à 30 minutes)
Pronostic
Un traitement précoce et efficace peut vous aider à bien vivre avec la polyarthrite rhumatoïde, bien que la gravité de la maladie et sa réponse au traitement sont très variables.
Learn more about Rheumatoid Arthritis
Associated drugs
- Rheumatoid Arthritis
IBM Watson Micromedex
- Arthritis
- Rheumatoid Arthritis
Mayo Clinic Reference
- Arthritis
- Rheumatoid arthritis
Medicine.com Guides (External)
- Rheumatoid Arthritis
External resources
American College of Rheumatology
http://www.rheumatology.org/
Arthritis Foundation
http://www.arthritis.org/
National Institute of Arthritis and Musculoskeletal and Skin Diseases
https://www.nih.gov/about-nih/what-we-do/nih-almanac/national-institute-arthritis-musculoskeletal-skin-diseases-niams
American Academy of Orthopaedic Surgeons
http://www.aaos.org/