US Pharm. 2016;41(1):31-34.
La migraña es una afección debilitante común que afecta a casi 1 de cada 7 estadounidenses al año.1 Esta afección afecta más a las mujeres que a los hombres, y la prevalencia es más alta durante los años productivos máximos, entre las edades de 25 y 55 años.2 La migraña representa la mayoría de los 5 millones de visitas de dolor de cabeza a los departamentos de emergencia de los Estados Unidos al año.3 Tiene un gran impacto en la calidad de vida; más del 90% de los enfermos de migraña tienen dificultades para trabajar o funcionar normalmente durante un ataque, lo que representa más de 150 millones de días de trabajo perdidos, con un costo anual para los empleadores que supera los 1 14 mil millones.4,5 Además, la migraña está clasificada como la sexta causa más alta de discapacidad en todo el mundo.6
Los farmacéuticos están en una posición única para ayudar a atender a los pacientes que sufren de migrañas. A menudo son los primeros profesionales de la salud con los que se encontrarán los pacientes cuando buscan alivio para su migraña; hasta el 57% de los pacientes se automedican con productos de venta libre.7 Es importante que los farmacéuticos entiendan cuándo y cómo usar los productos de venta libre para el tratamiento de las migrañas, así como cuándo los pacientes requieren derivación a su proveedor de atención médica.
Fisiopatología
Hemos recorrido un largo camino en nuestra comprensión de la migraña. Las descripciones de los dolores de cabeza se remontan a aproximadamente el 3000 a.C. En ese momento, se pensaba que las migrañas se debían a seres malévolos dentro de la cabeza con tratamientos que consistían en encantamientos y la aplicación de sustancias en la cabeza para expulsar a estos espíritus y demonios.8 Aunque obviamente sabemos que este ya no es el caso, la fisiopatología exacta de la migraña aún no está clara. En el siglo pasado, ha habido dos teorías que han dominado el pensamiento. En la década de 1940, la teoría vascular fue introducida por Harold Wolff, MD. Los ataques de migraña fueron causados por la dilatación de los vasos sanguíneos intracraneales, mientras que el aura asociada con las migrañas resultó de la vasoconstricción de los vasos sanguíneos.9 Sin embargo, ha habido estudios regionales de sangre e imágenes que no apoyan esta teoría en su totalidad. La teoría más aceptada ahora es que las migrañas son causadas por una disfunción neuronal caracterizada por síntomas paroxísticos; los ataques de migraña se desencadenan por una excitabilidad celular neocortical excesiva.9
Se cree que las migrañas dependen de la activación y sensibilización del sistema trigémino central.10 El dolor de migraña comienza con la activación de las fibras nerviosas del trigémino que rodean los vasos sanguíneos.11 Esta activación desencadena la liberación de neuropéptidos vasoactivos y proinflamatorios, contribuyendo al aumento del flujo sanguíneo y la extravasación plasmática, causando finalmente inflamación perivascular.11 Es esta inflamación la que sensibiliza a las células nerviosas del trigémino a estímulos inespecíficos, aumentando la percepción del dolor. Esta hiperexcitabilidad del trigémino, conocida como sensibilización central, resulta en alodinia y la prolongación de un ataque de migraña.12
Se cree que el aura de migraña es el resultado de la excitación y supresión neuronal que se extiende por toda la materia gris del cerebro, también conocida como depresión de propagación cortical (CSD). Este fenómeno también puede activar la nocicepción del trigémino y desencadenar mecanismos de dolor de cabeza.10 La idea de DCV es generalmente aceptada ahora como la base biológica de la mayoría de los tipos de migrañas.10 La migraña sin aura puede deberse a la aparición de CSD en áreas del cerebro donde la polarización del tejido no se percibe conscientemente.10 Desencadenantes
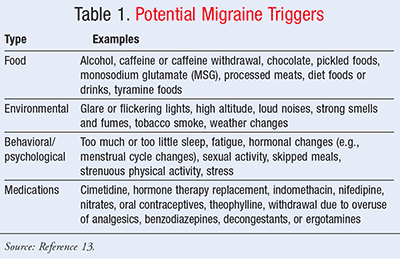
Se han identificado varios desencadenantes que pueden aumentar el riesgo de que un paciente experimente migraña. Los desencadenantes difieren para todos, y es importante que los pacientes comprendan qué eventos o estímulos precipitan un ataque. Los desencadenantes de la migraña pueden estar relacionados con los alimentos, los estímulos ambientales y los factores conductuales y psicológicos (TABLA 1).13
Parece haber un componente genético en las migrañas. Si uno de los padres sufre de migrañas, hay un 40% de probabilidades de que el niño también sufra. Si ambos padres están afectados, esta probabilidad aumenta al 90%.5
Presentación clínica
Las migrañas se asocian con síntomas variables y difieren entre individuos y ataques.13,14 Las migrañas no tratadas pueden durar de 4 a 72 horas. El dolor de cabeza por lo general se describe como moderado a intenso, palpitante, unilateral y retroorbitario. Los pacientes también pueden experimentar náuseas, vómitos, malestar, fotofobia, fonofobia, irritabilidad y/o dolor de cuello. En general, las migrañas se pueden clasificar como migraña con aura y migraña sin aura. Alrededor del 25% de los pacientes experimentarán aura. Las auras pueden ocurrir antes o durante un ataque de migraña y son más comúnmente visuales, a menudo caracterizadas por luces parpadeantes o pérdida de la visión.13,14
Evaluación del paciente
Se ha desarrollado un algoritmo de cuatro preguntas para ayudar a los farmacéuticos a evaluar a un paciente que busca tratamiento para la cefalea15:
1. ¿Qué porcentaje de sus dolores de cabeza le impiden realizar sus tareas diarias y / o se acompañan de vómitos?
2. ¿Cuántos días al mes estás completamente libre de dolores de cabeza?
3. ¿Cuáles son los síntomas de sus ataques?
4. ¿Qué productos de venta libre ha probado en el pasado y cómo han funcionado?
Si los pacientes indican que más de la mitad de sus dolores de cabeza son incapacitantes o que más del 20% de sus migrañas están acompañadas de vómitos, son candidatos pobres para la terapia de venta libre y deben derivarse a su proveedor de atención médica primaria. Un paciente que pasa menos de 15 días al mes sin dolor de cabeza también debe ser referido.
Tratamientos de venta libre
Paracetamol: Aunque no está aprobado por la FDA para el tratamiento de la migraña, se ha demostrado que el paracetamol es eficaz para el tratamiento de las migrañas de leves a moderadas.16 Se encontró que el acetaminofeno 1,000 mg es altamente efectivo para aliviar el dolor, la discapacidad funcional, la fotofobia y la fonofobia en pacientes con migraña no incapacitante.Se debe aconsejar a los pacientes que no excedan más de 4.000 mg en 24 horas debido al riesgo de hepatotoxicidad; sin embargo, esta dosis puede ser excesiva para ciertos pacientes, como aquellos que beben más de tres bebidas alcohólicas al día y aquellos que toman warfarina.18 También se debe alertar a los pacientes sobre el hecho de que varios productos contienen paracetamol y no se deben usar en combinación.18
Aspirina: La aspirina es un agente que tiene propiedades antiinflamatorias y puede ser beneficioso en el tratamiento de la migraña. La aspirina en dosis altas (900-1.000 mg) se ha establecido como una opción de tratamiento eficaz para la migraña aguda.16,19 La aspirina se debe usar con precaución en pacientes con antecedentes de úlcera péptica y en aquellos que toman warfarina. Cuando se usa en dosis altas, el desarrollo de tinnitus puede ser indicativo de sobredosis de aspirina.20
Ibuprofeno: Los antiinflamatorios no esteroideos (AINE) en general son un buen punto de partida para las migrañas agudas de gravedad leve a moderada, aunque pueden ser eficaces en pacientes con migrañas más graves si han experimentado un alivio adecuado en el pasado.16 Varios estudios clínicos han demostrado la eficacia del ibuprofeno en el tratamiento de la migraña, con dosis que oscilan entre 200 y 1.200 mg.21-24 Se ha demostrado que las dosis de 200 y 400 mg proporcionan un beneficio clínico 2 horas después de la administración. En estos estudios se utilizaron varias medidas de alivio del dolor y puntuaciones de mejoría de los síntomas. Los estudios demostraron una tendencia a la mejora con el aumento de las dosis de ibuprofeno, pero no se alcanzó significación estadística.
El ibuprofeno está disponible en una variedad de formas de dosificación y numerosas marcas, una de las cuales está aprobada por la FDA para el tratamiento de las migrañas, Advil Migraña (cápsulas solubilizadas de 200 mg de ibuprofeno). Las formulaciones que proporcionan una disolución más rápida de la forma de dosificación se asocian con un inicio más rápido del alivio de los síntomas.16 La corta vida media del ibuprofeno puede requerir el uso de dosis múltiples para prevenir la recurrencia de los síntomas.16 Estos productos conllevan un riesgo de sangrado gastrointestinal (GI). Los pacientes que tienen 60 años de edad o más, tienen antecedentes de úlceras estomacales, toman anticoagulantes o beben más de tres bebidas alcohólicas al día tienen un mayor riesgo.
Productos combinados: El primer producto de venta libre que obtuvo la aprobación de la FDA para el tratamiento de la migraña fue la combinación de paracetamol, aspirina y cafeína (AAC), que está disponible como Excedrin Migraña (250 mg de paracetamol, 250 mg de aspirina y 65 mg de cafeína). La combinación de estos agentes ha demostrado ser más eficaz que cualquiera de los componentes solos en dosis comparables.25 En un estudio histórico en el que se comparó la CAA (n = 602) con placebo (n = 618), el 59% de los pacientes tratados con CAA experimentaron un alivio adecuado del dolor en 2 horas, en comparación con el 33% con placebo.26,27 Un análisis adicional de 172 de estos pacientes que tenían discapacidad grave o incapacitante mostró que el 40% de los usuarios de CAA tenían dolor leve o nulo a las 2 horas frente al 20% de placebo.
Se comparó la eficacia de un producto combinado de CAA con ibuprofeno y placebo en el tratamiento de la migraña en más de 1.500 pacientes con perfiles demográficos, antecedentes de migraña y perfiles de síntomas basales similares.28 Pacientes fueron aleatorizados para recibir 2 dosis de comprimidos de cada uno de los regímenes de tratamiento. Ambos regímenes de tratamiento activo proporcionaron un mejor alivio para aliviar el dolor y los síntomas asociados que el placebo. Sin embargo, la combinación de CAA proporcionó un alivio del dolor más rápido y superior en comparación con el ibuprofeno.
Si los pacientes usan un producto combinado para sus migrañas, es importante educarlos sobre el contenido de cafeína. Hay tanta cafeína en este producto como en una taza de café; deben limitar su consumo de cafeína mientras toman este producto.
Conclusión
Cuando se enfrenta a un paciente que busca consejo para el dolor de migraña, es importante que el farmacéutico evalúe adecuadamente al paciente para determinar si es candidato para el autotratamiento o necesita una derivación. Tanto la migraña Advil como la migraña Excedrin recibieron la aprobación de la FDA para el tratamiento de las migrañas y son opciones viables. Otras opciones, como el paracetamol y la aspirina, no cuentan con la aprobación de la FDA para la migraña, pero se consideran eficaces para el tratamiento de las migrañas de leves a moderadas. Los pacientes deben tomar el producto en los primeros signos de migraña y para tratar un mínimo de tres ataques. Un agente se considera un fracaso terapéutico cuando el paciente no tiene alivio en al menos dos de los tres ataques tratados. En este punto, se debe probar un agente alternativo de venta libre o se debe derivar al paciente a su proveedor de atención médica.
Es muy importante educar a los pacientes sobre la importancia de limitar el uso de analgésicos de venta libre a no más de 2 días por semana.29 El uso excesivo de analgésicos, incluidos los productos de venta libre, puede provocar dolor de cabeza por uso excesivo de medicamentos. Si el dolor de cabeza empeora en gravedad o no se alivia con agentes de venta libre, se justifica una evaluación adicional.
¿Qué Puedo Tomar para Mi Migraña?

Tipos
Hay dos tipos principales de migrañas: migraña con aura y migraña sin aura. El aura puede comenzar de 20 minutos a 1 hora antes de la aparición real de los síntomas. Puede incluir ver luces/puntos intermitentes, hormigueo en el brazo o dificultad para hablar.
Desencadenantes
Muchas cosas pueden desencadenar una migraña, como cambios hormonales, ciertos alimentos u olores, hambre y alivio de la tensión después de eventos estresantes. Llevar un diario de dolor de cabeza puede ayudarte a identificar tus desencadenantes. Algunos desencadenantes de los alimentos pueden incluir chocolate, quesos duros, vino tinto o alimentos y bebidas que contienen cafeína, gluten, nitratos, glutamato monosódico (GMS) o edulcorantes artificiales. Otros desencadenantes comunes del dolor de cabeza incluyen estrés, saltarse comidas o no comer lo suficiente, demasiada o poca cafeína, dormir demasiado o por debajo de lo normal y beber alcohol.
Tratamiento
Los pacientes con migraña a menudo tratan de evitar las luces, los sonidos y los olores debido al aumento de la sensibilidad. Algunas personas se sienten mejor si se acuestan en una habitación fría, oscura y tranquila. Aplique hielo para disminuir el dolor: use una compresa de hielo o coloque hielo picado en una bolsa de plástico. Cubra la bolsa de hielo con una toalla y colóquela en la cabeza donde le duela durante 15 a 20 minutos cada hora.
Algunas personas necesitan tomar medicamentos para ayudar a aliviar sus síntomas. Esto puede incluir medicamentos de venta libre y recetados.
Medicamentos de venta libre para el Dolor: La aspirina que se usa sola o en combinación con paracetamol y cafeína puede aliviar el dolor de cabeza. También se pueden usar medicamentos antiinflamatorios como el ibuprofeno o el naproxeno. Es posible que tenga que probar varios productos diferentes para ver cuáles funcionan mejor para usted. Su médico querrá que use la menor cantidad de medicamento para tratar sus migrañas. La aspirina, el ibuprofeno o el naproxeno se deben tomar con alimentos para reducir la posibilidad de malestar estomacal. Se debe evitar el alcohol mientras toma estos medicamentos. Lea la etiqueta del paquete para asegurarse de no tomar demasiado medicamento en un período de 24 horas.
Medicamentos recetados: Su médico puede recetarle un triptán (por ejemplo, sumatriptán ) para sus migrañas. Los triptanos trabajan en la causa de la migraña. Por lo general, también ayudan a los otros síntomas que vienen con el dolor de cabeza. Los triptanos pueden ser muy efectivos, pero no son adecuados para todos. Si tiene una enfermedad cardíaca o presión arterial alta grave, debe evitar estos medicamentos.
Prevención
Para ayudar a prevenir las migrañas en el futuro, puede consultar su agenda. En él, anote cada vez que tenga dolor de cabeza y lo que comió e hizo antes de que comenzara. De esa manera puede averiguar si hay algo que debe evitar comer o hacer. También tenga en cuenta qué medicamentos tomó para la migraña y si ayudaron o no. Debe llevar su diario al consultorio del médico.
Recuerde, si tiene preguntas, Consulte a Su Farmacéutico.
1. Burch RC, Loder S, Loder E, Smitherman TA. The prevalence and burden of migraine and severe headache in the United States: updated statistics from government health surveillance studies. Dolor de Cabeza J Dolor en la Cara. 2015;55(1):21-34.
2. Lipton RB, Stewart WF, Scher AI. Epidemiología e impacto económico de la migraña. Curr Med Res Opin. 2001; 17 (suplemento 1): s4 a s12.
3. Minen MT, Tanev K, Friedman BW. Evaluación y tratamiento de la migraña en el departamento de emergencias: una revisión. Dolor. 2014;54(7):1131-1145.
4. Goldberg LD. El costo de la migraña y su tratamiento. Soy J Manag Care. 2005; 11 (suplemento 2): S62 a S67.
5. Fundación para la Investigación de la Migraña. Hoja informativa sobre migrañas. www.migraineresearchfoundation.org/fact-sheet.html. Consultado el 30 de noviembre de 2015.
6. Steiner TJ, Birbeck GL, Jensen RH, et al. Los trastornos de la cefalea son la tercera causa de discapacidad en todo el mundo. J Dolor de Cabeza. 2015;16:58.
7. Lipton RB, Diamond S, Reed M, et al. Diagnóstico y tratamiento de la migraña: resultados del Estudio Americano de Migraña II.Dolor de cabeza. 2001;41(7):638-645.
8. Villalón CM, Centurión D, Valdivia LF, et al. Migraña: fisiopatología, farmacología, tratamiento y tendencias futuras. Curr Vasc Pharmacol. 2003;1(1):71-84.
9. Reddy DS. La base fisiopatológica y farmacológica del tratamiento farmacológico actual de la migraña. Expert Rev Clin Pharmacol. 2013;6(3):271-288.
10. Pietrobon D, Moskowitz MA. Fisiopatología de la migraña. Annu Rev Physiol. 2013;75(1):365-391.
11. Schürks M, Diener HC. Migraña, alodinia e implicaciones para el tratamiento. Eur J Neurol. 2008;15(12):1279-1285.12. Dodick D, Silberstein S. Teoría central de sensibilización de la migraña: implicaciones clínicas. Dolor de Cabeza J Dolor en la Cara. 2006; 46 (suppl 4): S182-S191.13. Ross LA, Ross BS. Capítulo 35. Dolor. In: Chisholm MA, Wells BG, Schwinghammer TL, et al, eds. Farmacoterapia: Principios y práctica. 3rd ed. Nueva York, NY: The McGraw-Hill Companies; 2013: 621-632.14. Sargento Menor, Señor Wofford, Capítulo 45. Trastornos de dolor de cabeza. In: DiPiro JT, Talbert RL, Yee GC, et al, eds. Farmacoterapia: Un Enfoque Fisiopatológico, 9e. Nueva York, NY: The McGraw-Hill Companies; 2014. http://mhmedical.com/content.aspx?aid=57493135. Consultado el 30 de noviembre de 2015.15. Wenzel RG, Sarvis CA, Krause ML. Medicamentos de venta libre para ataques de migraña aguda: revisión de la literatura y recomendaciones. Farmacoterapia. 2003;23(4):494-505.16. Becker WJ. Tratamiento de la migraña aguda en adultos. Dolor de Cabeza J Dolor en la Cara. 2015;55(6):778-793.17. Lipton RB, Baggish JS, Stewart WF, et al. Eficacia y seguridad del paracetamol en el tratamiento de la migraña: resultados de un estudio aleatorizado, doble ciego, controlado con placebo, basado en la población. Arch Intern Med. 2000;160(22):3486-3492.18. Tylenol. McNeil-PPC, Inc. www.tylenol.com/products/headache-muscle. Consultado el 30 de noviembre de 2015.19. Ingledue VF, Mounsey A. PURLs: tratamiento de la migraña: el caso de la aspirina. J Fam Pract. 2014;63(2):94-96.20. Aspirina recubierta de seguridad Bayer. Información de prescripción completa. Morristown, NJ: Bayer Corporation. www.fda.gov/ohrms/dockets/ac/03/briefing/4012B1_03_Appd%201-Professional%20Labeling.pdf. Consultado el 30 de noviembre de 2015.21. Nebe J, Heier M, Diener HC. Dosis bajas de ibuprofeno en la automedicación del dolor de cabeza leve a moderado: una comparación con el ácido acetilsalicílico y el placebo. Cefalalgia Int J Dolor de cabeza. 1995;15(6):531-535.22. Kloster R, Nestvold K, Vilming ST. Un estudio doble ciego de ibuprofeno versus placebo en el tratamiento de ataques de migraña aguda. Cefalalgia Int J Dolor de cabeza. 1992; 12 (3): 169-171; discussion 128.23. Codispoti JR, Prior MJ, Fu M, et al. Eficacia de las dosis de venta libre de ibuprofeno para el tratamiento de la migraña. un ensayo controlado aleatorizado. Dolor. 2001;41(7):665-679.24. Sandrini G, Franchini S, Lanfranchi S, et al. Eficacia del ibuprofeno-arginina en el tratamiento de los ataques de migraña aguda. Int J Clin Pharmacol Res. 1998; 18 (3): 145-150.25. Diener HC, Pfaffenrath V, Pageler L, et al. La combinación fija de ácido acetilsalicílico, paracetamol y cafeína es más eficaz que las sustancias individuales y la combinación dual para el tratamiento del dolor de cabeza: un estudio multicéntrico, aleatorizado, doble ciego, de dosis única y controlado con placebo de grupos paralelos. Cefalalgia Int J Dolor de cabeza. 2005;25(10):776-787.26. Lipton RB, Stewart WF, Ryan RE, et al. Eficacia y seguridad del paracetamol, la aspirina y la cafeína para aliviar el dolor de la migraña: tres ensayos doble ciego, aleatorizados y controlados con placebo. Arch Neurol. 1998;55(2):210-217.27. Goldstein J, Hoffman HD, Armellino JJ, et al. Tratamiento de ataques de migraña graves e incapacitantes en una población de personas con migraña de venta libre: resultados de tres estudios aleatorizados controlados con placebo de la combinación de paracetamol, aspirina y cafeína. Cefalalgia Int J Dolor de cabeza. 1999;19(7):684-691.28. Goldstein J, Silberstein SD, Saper JR, et al. Acetaminofeno, aspirina y cafeína en combinación versus ibuprofeno para la migraña aguda: resultados de un estudio multicéntrico, doble ciego, aleatorizado, de grupos paralelos, de dosis única y controlado con placebo. Dolor. 2006;46(3):444-453.29. Matchar DB, Young WB, Rosenberg JH, et al. Pautas Basadas en la Evidencia para la Migraña en el Entorno de Atención Primaria: Manejo Farmacológico de Ataques Agudos. Minneapolis, MN: Academia Americana de Neurología; 2012. http://tools.aan.com/professionals/practice/pdfs/gl0087.pdf. Consultado el 30 de noviembre de 2015.