
F:
Ich sehe gelegentlich Patienten mit klassischer Thygeson-oberflächlicher Punktkeratopathie. Ich finde diese Fälle schwierig zu behandeln. Was sind heute die besten Managementoptionen für diese Fälle? Gibt es auch etwas Neues in Bezug auf die Ätiologie der Krankheit?
EIN:
„Thygesons oberflächliche punktuelle Keratitis (TSPK) wurde erstmals Mitte des zwanzigsten Jahrhunderts von Phillips Thygeson eingeführt“, sagt James Aquavella, MD, Professor für Augenheilkunde am Flaum Eye Institute der Universität Rochester. „Charakteristisch ist, dass es Symptome von Photophobie, Reißen und Fremdkörpergefühl hervorruft.“Laut Dr. Aquavella ist das Spaltlampenbild der Krankheit fast pathognomonisch, typischerweise mit fünf bis 10 intraepithelialen Satellitenläsionen in der zentralen Hornhaut. „Die Läsionen sind diskret, nicht konfluent, in der Anzahl auf die zentrale Hornhaut beschränkt, und das Sehvermögen ist normalerweise nur minimal beeinträchtigt“, sagt er. „Es gibt normalerweise eine bilaterale Beteiligung, obwohl das Ausmaß von links nach rechts variieren kann.“
TSPK verursacht normalerweise keine Färbung, aber „gelegentlich finden Sie eine darüber liegende epitheliale Störung“, sagt Dr. Aquavella. „Es gibt auch eine minimale Entladung und eine minimale oder fehlende Bindehautinjektion.“
Die Krankheit ist für häufige Rezidive bekannt. Während dies das Management frustrieren kann, erleichtert es auch die Diagnose, wenn es mit der Tatsache kombiniert wird, dass TSPK chronisch und oft bilateral ist, sagt Dr. Aquavella, weil es die Krankheit von ähnlichen Zuständen wie epidemischer Keratokonjunktivitis (EKC) trennt. „Normalerweise haben TSPK-Patienten immer noch ein Sehvermögen von gut bis normal, während das Sehvermögen bei EKC normalerweise beeinträchtigt ist“, sagt Dr. Aquavella. „Im Gegensatz zu TSPK wird EKC nicht schnell rückgängig gemacht.“
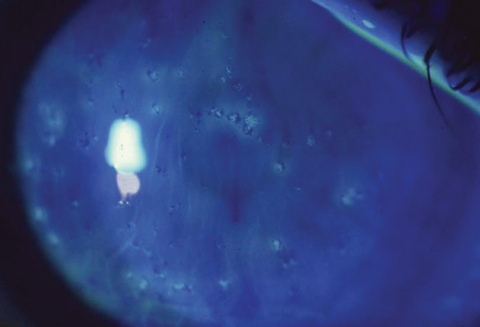
Die Standard-TSPK-Präsentation umfasst kleine, zentrale epitheliale Trübungen. Foto: Ron Melton, OD, und Randall Thomas, OD
Management
„Bei TSPK erfolgt die Schmerzlinderung sofort durch die Anwendung einer Verbandkontaktlinse“, sagt Dr. Aquavella. Hier ist es Standard, ein prophylaktisches Antibiotikum hinzuzufügen, fügt er hinzu, aber Antibiotika sind bei anderen Behandlungen nicht indiziert. Ein anderer Ansatz ist die Verwendung eines milden Steroids wie Fluormetholon, Loteprednol oder gelegentlich 1% Methylprednisolon. Laut Dr. Aquavella heilen diese TSPK-Läsionen schnell. Von dort sollten die Steroide langsam über etwa einen Monat oder so verjüngt werden. „Vielleicht beginnen Sie mit der Verjüngung des Steroids zu BIETEN und dann letztendlich ein- oder zweimal pro Woche“, sagt Dr. Aquavella. „Wenn es keine Druckreaktion gibt, benötigen einige Patienten gelegentlich einen zusätzlichen Tropfen, um den Zustand in Schach zu halten.“
Andere Optionen, die sich als wirksam erwiesen haben, sind Cyclosporin in Olivenöl und Tacrolimus, sagt Dr. Aquavella.
Ätiologie
Die Jury ist immer noch auf eine genaue Ursache für TSPK. Obwohl virale Mechanismen wie das Herpes-simplex-Virus und das Varicella-Zoster-Virus in frühen, begrenzten Studien vorgeschlagen wurden, konnten neuere Forschungen keine Viren als Schuldige nachweisen.1-4 „Wenn TSPK-Läsionen klar sind, gibt es keine Anzeichen einer viralen Beteiligung“, sagt Dr. Aquavella. „Auch post-virale Zustände bleiben oft länger bestehen.“Laut Dr. Aquavella wird seit langem vermutet, dass Autoimmunprozesse eine Rolle bei TSPK spielen, und die Forschung zeigt, dass Autoimmunerkrankungen wie das Sjögren-Syndrom einen positiven Zusammenhang mit der Krankheit haben.5 Noch, Eine endgültige zugrunde liegende Ursache für TSPK bleibt unbekannt.
1. In: Braley AEK, Alexander RC. Oberflächliche punktuelle Keratitis: Isolierung eines Virus. Arch Ophthalmol. 1953;50:147.
2. Lemp MA, Chambers RW, Lurdy J. Virale Isolierung bei oberflächlicher punktueller Keratitis. Arch Ophthalmol. 1974;91:8.
3. Reinhard T., Roggendorf M., Fengler I., Sundmacher R. PCR für Varicella-Zoster-Virus-Genom negativ in Hornhautepithelzellen von Patienten mit Thygeson-oberflächlicher punktueller Keratitis. Auge. 2004;18(3):304-5.
4. Connell PP, O’Reilly J, Coughlan S, et al. Die Rolle häufiger viraler Augenpathogene bei der oberflächlichen punktförmigen Keratitis von Thygeson. In: Br J Ophthalmol. 2007;91(8):1038-41.
5. Darrell RW. Thygesons oberflächliche punktuelle Keratitis: Naturgeschichte und Assoziation mit HLA-DR3. Trans Am Ophthalmol Soc.1981;79:486.