koniec niektórych dogmatów
dogmat jest dowolnym punktem doktryny, który uważa się za niepodważalny i pewny. W tym sensie, w diagnostyce elektrokardiograficznej, dogmat, że istniała tylna ściana lewej komory i że pacjenci po zawale, u których pojawiła się wysoka fala R W V1 do V2, mieli zawał tej ściany, był uważany za pewny i niekwestionowany. Poza tym obecność morfologii QS w VL uznano za przejaw wysokiego zawału bocznego. Na koniec, od czasu badania korelacji anatomopatologicznej Myers i wsp. 1-3 w latach 40. XX wieku uważano, że lokalizacja zawału fali Q była następująca: Q w zawale v1 do V2 wskazanym przegrodą, v3 do v4 przednim, V5 do V6 niskim bocznym, I do VL wysokim bocznym i II, III, VF gorszym.
W Jaki Sposób dogmat, że istnieje ściana tylna i że zawał Tylny zapoczątkował falę R W V1 do V2, wysoki zawał boczny doprowadził do morfologii QS w VL, a zawał przednio-tylny wygenerował falę Q W V1 do V4, został wygenerowany i utrwalony
w 1940 roku, tuż po wdrożeniu przewodów przedczołowych, ogólnie uważano, że istnieje zawał przedni (Q w I i VL oraz przedczołowe), a także tylny (Q w ii, iii, VF).4 w latach 50. niektórzy autory5 wskazywali, że tylny, który był w kontakcie z membraną, byłby lepiej nazywany gorszym lub membranowym. Kiedy Perloff6 ukuł koncepcję ścisłego zawału tylnego, aby wyjaśnić morfologię RS w V1 do V2, wyrażenie to zostało uznane za szczęśliwe, ponieważ wyjaśniło to, co było jasne dla tego patentu elektrokardiograficznego, ponieważ ta martwica miała wpływ na podstawową część dolnej ściany, która uważano za zawsze wznoszącą się i z tego powodu była określana jako autentyczna lub ścisła ściana tylna. Miał wtedy rację, myśląc, że zawał tzw. ścianki stricte tylnej wywołał wektor martwicy, który przemieszczał się od tyłu do przodu i który przejawiał się przez RS w V1 do V2, ekspresję fali Q zarejestrowanej z tyłu (ryc. 1a). Oczywiście, jeśli zawał zajmował tylko przyśrodkową i wierzchołkową część ściany, która opiera się na przeponie, autentyczna ściana dolna wywołała falę Q w II, III, VF, która była uważana za ekspresję zawału ściany dolnej, a zatem zawał zajmował ścianę dolną, a autentycznie tylna odpowiadała zawałowi bezpostaciowemu (Q w II, III, VF + RS w v1 do V2) (ryc. 1a).
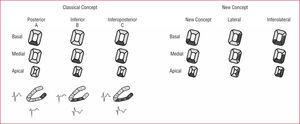
Rysunek 1. Klasyczne pojęcie klasyfikacji zawału mięśnia sercowego ze względu na niedrożność prawej tętnicy wieńcowej lub tętnicy obwodowej (Strefa inferolateral) przedstawiono tutaj. Podstawowy segment ściany stykający się z przeponą (ściana dolna) uważano za krzywą ku górze, a tę część ściany nazwano ścianą tylną. Ponieważ wierzono, że zawał tylnej ściany tłumaczy obecność SR w V1 (odpowiednik fali Q), zawał mięśnia sercowego strefy infernatalnej podzielono na grupy: infernat (Q w II, III. i VF), tylną (RS V1, V2) i boczną (patologiczne Q w przewodach bocznych). W przypadku zawałów obejmujących 2 lub 3 z tych obszarów otrzymuje odpowiednią nazwę (inferoposterior, inferolateral, posterolateral). Po lewej stronie pokazano obszar zaangażowany w przypadku zawału dolnego, tylnego i bezpłodnego, z wzorcami EKG w fazie przewlekłej. W prawo: z nowo odkrytą koncepcją, patent RS w V1 tłumaczy się bocznym zawałem mięśnia sercowego, a zawał odcinka przedobjawowego ściany dolnej (klasycznie zwanego ścianą tylną) nie generuje fali Q, ponieważ jest to strefa opóźnionej depolaryzacji. W ten sposób strefy bezproblemowe dzieli się na 3 grupy: inferior (Q w II, III i VF), lateral (RS V1 i/lub patologiczne fale Q w przewodach bocznych) i inferior (oba wzory).
chociaż niektórzy autory7 wykazywali, że korelacja anatomopatologiczna, że R na V1 jest łatwiejsza do wyjaśnienia przez zawał boczny tan tylny, ich badania nie miały ECHA lub były przysłonięte przez prestiż Perloffa i czasopisma, w którym opublikował swoją pracę, a także przez ogromną zdolność ludzi do przekazywania błędnych informacji, gdy uważamy, że jest to artykuł wiary. Jeszcze niedawno pojawiły się dowody, w epoce badań obrazowych nad radionuklidami8 i rezonansem magnetycznym,9,10, że zawał, który wywołuje falę R W V1, jest boczny, a nie tylny. Pomimo tego we wszystkich podręcznikach, w tym w naszych, grupy zadaniowe i wytyczne 11-18 uznały za pewnik fakt, że tylny zawał był uszkodzeniem, które wywołało wysoką falę R W V1. Nigdy nie kwestionowano, czy Perloff może się mylić, prawdopodobnie dlatego, że ich badania nigdy nie były poddawane w wątpliwość. Wszyscy elektrokardiografowie asymilowali i kopiowali w różnych formach jego strzałkowe cięcie serca6, w którym lokalizacja zawału tylnej ściany wywołała wektor martwicy, który poruszał się do przodu i ustępował miejsca fali R na V1.
w podobny sposób, w latach 50., zrodził się pomysł, że wysoki zawał boczny wywołał zmiany w I i VL (QR, QS, r z ujemnym T) bez wyraźnej modyfikacji w przewodach przedczołowych. Meksykańska Szkoła energicznie broniła tej koncepcji wysokiego zawału bocznego, gdy widziano obraz z Q (QS QR), zwłaszcza w VL, a czasami w I, oraz niskiego zawału bocznego, gdy widziano go szczególnie w V5 do V6. 5,19 fakt, że I, VL i V5 do V6 są odpowiednio wysokimi i niskimi przewodami bocznymi, ułatwił tę korelację. Koncepcja ta została również przekształcona w dogmat i utrwalona w większości książek o kardiologii i EKG (elektrokardiogramie), w tym w naszym.
wreszcie nazwa zawału anteroseptalnego dla tych przypadków z falą Q od V1 do V4 była kwestionowana od dłuższego czasu.20,21 fale Q W V1 do V2 pojawiają się tylko wtedy, gdy środkowa i dolna część przegrody są dotknięte i różne techniki obrazowania,począwszy od echokardiografii20 i rezonansu magnetycznego,22, 23 wykazały, że w przypadku fali Q dalej tan V2 Strefa dotknięta jest wyraźnie wierzchołkowa, z mniej lub bardziej czułymi ścianami przednimi, przegrodowymi i dolnymi w zależności od długości przedniej tętnicy zstępującej. Z tego powodu najbardziej odpowiednią nazwą jest naszym zdaniem apical / anterior.24
wykazanie, że często ściana tylna nie istnieje i że fala R W V1 zawdzięcza się zawałowi bocznemu, a Morfologia QS w VL wynika z zawału przyśrodkowo-przedniego
mamy wątpliwości co do korelacji anatomopatologicznej w elektrokardiografii od lat,1-3 zasadniczo z 2 powodów: a) ponieważ umieszczenie elektrod przedczołowych zmieniło się nieco w czasie, a u tego samego pacjenta morfologię EKG można zmienić, przesuwając przewody przedczołowe, powodując pojawienie się i zniknięcie fali Q; obecność Q w V5 i w konsekwencji nie możemy już diagnozować zawału bocznego. Możemy więc, według naszych upodobań, przemienić zawał boczny w przedni, a; i b) ponieważ nie mogliśmy wyraźnie zobaczyć, kiedy sprawdzaliśmy atlasem anatomicznym25, że cała podstawowa część ściany ewidentnie spoczywała na przeponie, zwana przeponą lub gorszą, była skierowana do góry w prawdziwy sposób i autentycznie stała się tylna.
wiemy o niezawodności obrazowania metodą rezonansu magnetycznego (MRI) z kontrastem gadolinowym (MRI-G)w celu identyfikacji i zlokalizowania obecności zawału, 26,27 zdecydowaliśmy się, wraz z oddziałem obrazowania Hospital de Sant Pau, zbadać korelację EKG-MRI w przypadkach zawału fali Q. Natychmiast udowodniliśmy w skanie strzałkowym serca, że w ponad dwóch trzecich przypadków ściana tylna nie istniała, ponieważ podstawowa część ściany dolnej była po prostu kontynuacją wspomnianej ściany w tym samym kierunku. Było to zgodne ze schematami obserwowanymi w większości książek o anatomii.25 następnie skorelowaliśmy przypadki, które teoretycznie odpowiadały wyłącznie zawałowi niższemu, ponieważ miały wychwyt gadolinu w segmencie 4, który według Komitetu Ekspertów American Heart Association (AHA) 28 odpowiadał temu, co wcześniej było znane jako wyłączna ściana tylna, i byliśmy w stanie udowodnić, że w V1, wbrew oczekiwaniom, zamiast RS występowała morfologia rS. Obrazy w rezonansie magnetycznym, w skanach poziomych, dały nam rozwiązanie, ponieważ pozwoliły udowodnić, że serce nie znajdowało się w wyłącznym sensie tylno-tylnym (ryc. 2A), zgodnie z tym, co mówią anatomowie badający serce z klatki piersiowej,w postaci Świętego Walentego, 29, ale przedstawiały morfologię rS zamiast RS. Znajdował się w ukośnym tylnym i w kierunku prawo-lewo (ryc. 2b y C). W związku z tym, w przypadku zawału wcześniej nazwanej ściany tylnej, teraz i zgodnie z konsensusem AHA, segmentu przedobjawowego ściany dolnej, wektor martwicy skierował się w kierunku V3, nie wykazując wzrostu fali R W V1, ponieważ była zamaskowana w morfologii RS, ponieważ normalnie istnieje w V3 (Fig.2b i 3). W przeciwieństwie do tego, boczny zawał pokazuje wektor martwicy, który wyjaśnia wysoką falę R W V1 (Fig.2c i 4).
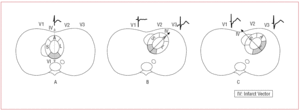
Rysunek 2. A: ściana tylna (inferobasal) w błędnie uznanej lokalizacji. Dzięki tej lokalizacji wektor zawału w gorszym zawale (segmenty 4 i 10 u cienkich osobników) jest skierowany w kierunku V1 do V2 i wyjaśnia patent RS we wspomnianych przewodach. B I C: prawdziwe anatomiczne umiejscowienie ściany dolnej (inferobasal) i zawału bocznego. Wektor zawałowy segmentów przedobjawowego i przyśrodkowego u cienkich osobników jest skierowany do V3 przez V4, a nie w kierunku V1 i może przyczynić się do patentu RS, który jest widoczny w takich przewodach. Przeciwnie, wektor zawału ściany bocznej jest skierowany do V1 i wyjaśnia patent RS w tej pochodnej.
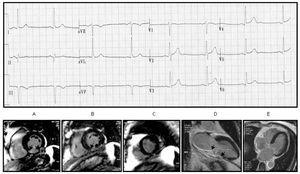
Rysunek 3. Przykład gorszego zawału mięśnia sercowego z segmentami 4 i 10 (A I D) oraz morfologią rS W V1. Nie ma kompromisu ściany bocznej (E) ani przegrody.
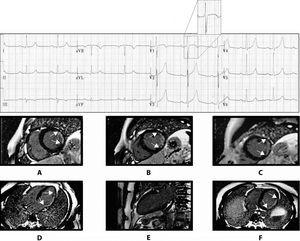
Rysunek 4. Przykład bocznego zawału mięśnia sercowego z morfologią RS w V1, ale bez q w V5 do V6. Obrazy rezonansu magnetycznego (A-F) pokazują kompromis ściany bocznej (A-D i F) bez kompromisu ściany dolnej (E). Odcinek strzałkowy (E) pokazuje ścianę niższą, która nie jest naruszona. Boczny kompromis jest widoczny we wszystkich innych sekcjach.
ponadto należy uznać, że w ciągu dziesięcioleci popełniliśmy błąd zarówno anatomiczny, jak i elektrofizjologiczny. Durrer i wsp. 30 wykazali, że strefy odpowiadające wcześniej nazywanej ścianie tylnej, teraz inferobasal lub segment 4, są depolaryzowane po opóźnieniu, po 40 ms, i dlatego nie mogą wytworzyć fali Q Q (lub fali R jako lustrzanego odbicia w V1 do V2), ponieważ kompleks QRS już zaczął się rejestrować. W każdym razie modyfikacja drugiej połowy kompleksu QRS zostanie zarejestrowana z zniekształceniem w it31 i / lub zmniejszeniem jego napięcia. Odkryliśmy, że morfologia RS W V1 jest bardzo specyficzna w zawale bocznym (100%), chociaż nie jest bardzo wrażliwa, ponieważ wiadomo, że boczne infekcje występują przy prawie normalnym EKG lub przy qr lub małym r W I, VL i V5 do V6 (ryc. 4).
udało nam się również udowodnić 22,23,że w przypadku zawału wtórnego do zamknięcia pierwszej tętnicy ukośnej, niskie napięcie QS było często wytwarzane w VL z sporadycznym „qr” w I, ale bez patologicznego Q W V6, co nie było spowodowane wysokim zawałem bocznym, który był dogmatem EKG ustalonym przez dziesięciolecia, ale zawałem przednim przyśrodkowym (ryc. 5). Wynika to z faktu, że górna strefa boczna jest nawadniana przez tętnicę obwodową, a zatem niedrożność przekątnej nie może powodować martwicy. Z drugiej strony, podstawowy zawał boczny, jak ma miejsce w zawale wcześniej nazwanej ściany tylnej, nie może wywołać fali Q z powodu opóźnionej depolaryzacji.
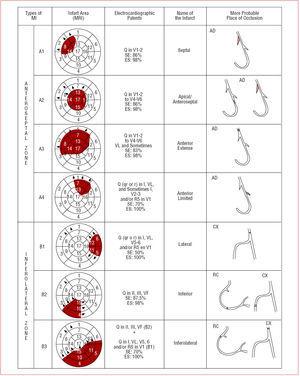
Rysunek 5. Lokalizacja i rodzaje zawału (MI) według patentów elektrokardiograficznych (EKG). RC wskazuje prawej wieńcowej; CX, circumflex; AD, przedni zstępujący; MRI, rezonans magnetyczny.
wreszcie, wykazaliśmy również, że zawały fali Q w okresie przedkordalnym prowadzą poza V2, ale bez ustalenia ograniczenia pochodnej, ale bez fali Q w I i VL, odpowiadały zawałowi wierzchołkowemu z wyraźnym uczuciem przednim (apical-anterior) (ryc. 5).
jak powstała nowa klasyfikacja fali Q
dzięki naszemu badaniu korelacji EKG-MRI-G wykazującej wysoką zgodność (88%),23 osiągnięto nową klasyfikację zawału fali Q i zilustrowano ją na fig.5.
4 patenty EKG dotyczące zawału fali Q, które zdefiniowaliśmy w strefie przedniej i 3 w strefie przednio-bocznej, dobrze skorelowały się z obszarami martwicy wykrytymi przez MRI-G (ryc. 5).
wszystkie te badania posłużyły jako refleksja dla grupy ekspertów powołanej przez Międzynarodowe Towarzystwo Holtera i nieinwazyjnej elektrokardiografii (ISHNE), które po kilku spotkaniach opracowało dokument, który podejmuje wszystkie te pomysły z wkładem różnych członków, a ostatnio został opublikowany jako specjalny raport w obiegu.Jednocześnie komitet powołany przez Międzynarodowe Towarzystwo komputerowej Elektrokardiologii (International Society for Computerized Electrocardiology) opublikował w swoich zaleceniach dotyczących interpretacji EKG, że woli czekać przed dokonaniem tych zmian w terminologii, aż pojawią się nowe dowody, które nie były dostępne w momencie opublikowania ich raportu. Są jednak świadomi faktu, że techniki obrazowania wykazały konieczność tej zmiany.22,23 niemniej jednak, Journal of Electrocardiology, oficjalny organ Międzynarodowego Towarzystwa skomputeryzowanej Elektrokardiologii I Międzynarodowego Towarzystwa Elektrokardiologii, opublikowały te nowe pojęcia i terminologię na swojej okładce, z artykułem i kreskówką, w której policja ściga grupę obrońców terminu tylny zawał.33,34
uważamy, że cały ten proces wyjaśnienia pozwala nam zastanowić się nad:
1. Konieczność pracy zespołowej, w tym przypadku lepsza korelacja między elektrokardiografów i ekspertów rezonansu magnetycznego.
2. Nie wierz w niezmienne i trwałe dogmaty. Jest możliwe, że ta nowa rzeczywistość, która wydaje się teraz jasna i oczywista, okaże się w przyszłości niedoskonała.
3. Trzeba udać się do źródła i zapoznać się z artykułami lub książkami, które zapoczątkowały dogmaty. Artykuł Perloff6 jest w tym sensie bardzo demonstracyjny: a) liczba przypadków uzyskanych z badań anatomopatologicznych jest bardzo niska, tylko 4; b) sam Perloff wątpi w lokalizację tak zwanej tylnej ściany, stwierdzając:” ta grzbietowa część lewej komory reprezentuje obszar, który jest prawdopodobnie zorientowany tylnie u żywego podmiotu”; i c) wrażenie, jakie daje figura, w której można zobaczyć lokalizację tylnego zawału, polega na tym, że serce jest w całkowicie tylnej orientacji. Przejrzeliśmy literaturę naukową i wszystkie diagramy, które odwołują się do tego tematu, są wariacjami oryginału Perloffsa, w którym płaszczyzna strzałkowa jest całkowicie tylno-tylna, a nie ukośna, jak w rzeczywistości.
wnioski
uważamy, że ciało doktryny jest wystarczające, aby dojść do następujących wniosków: a) że fala R W V1 nie pochodzi z zawału tylnej ściany, który na ogół nie istnieje, ale w ścianie bocznej; b) że to, co wielu autorów zna jako poprzeczny wysoki zawał (Q w VL i czasami I), jest spowodowane zawałem przedniej ściany przyśrodkowej; i c) że nazwa apical infarction (apical-anterior) jest znacznie lepsza niż nazwa zawału przednio-tylnego w przypadku zawału z QS w V1 do V4.
podziękowanie
chcielibyśmy podziękować jednostce obrazowania Hospital de Sant Pau (DRS Pons, Carreras, Leta i Pujadas) za ich entuzjastyczną i użyteczną pomoc podczas całego tego procesu.