Wet versus Dry Macular Degenerative Changes
Home / Basic Ophthalmology Review / Retina
Tytuł: Wet versus Dry Macular Degenerative Changes
autor: Nina Boal, Msiv, Thomas Jefferson University
fotograf: James Gilman, CRA, FOPS
lokalizacja: Medical Student Education Outline > II. anatomiczne podejście do chorób oczu > Siatkówka> 2. Zmiany zwyrodnienia plamki żółtej na mokro i na sucho
przegląd
zwyrodnienie plamki żółtej związane z wiekiem (AMD) jest główną przyczyną nieodwracalnej ślepoty w krajach uprzemysłowionych wśród osób w wieku 50 lat lub starszych . Jest to choroba zwyrodnieniowa plamki żółtej (centralnej części siatkówki), która powoduje utratę widzenia centralnego. Klinicznie dzieli się ją na suchą (zanikową) lub mokrą (wysiękową lub neowaskularną). Ryzyko przejścia z suchej AMD na mokrą AMD szacuje się na 1 do 4,7 procent w ciągu jednego roku i 13 do 18 procent w ciągu trzech lat .
suche zwyrodnienie plamki związane z wiekiem
zmiany plamki w suchym AMD charakteryzują się podretinalnymi osadami druzenowymi, zanikiem nabłonka barwnikowego siatkówki (RPE), odrywkami nabłonka pigmentowego i zlepianiem się nabłonka barwnikowego podretinalnego. Brak neowaskularyzacji . Suchy AMD dotyka 85 do 90 procent wszystkich osób z AMD .
- Drusen są osadami materiału zewnątrzkomórkowego, które pojawiają się jako jasnożółte plamy na oftalmoskopii, widoczne na fig.1. Ryzyko progresji do mokrej AMD wzrasta wraz ze wzrostem liczby i wielkości drusen oraz obecnością nieprawidłowości pigmentowych RPE. Kilka, Małe drusen jest typowe dla osób powyżej 50 roku życia i są uważane za normalną część starzenia .
- zanik nabłonka barwnikowego siatkówki (RPE) pojawia się jako kępki przebarwień lub depigmentowanych obszarów zanikowych w oftalmoskopii. Obszary utraty tkanki i przerzedzenia mogą być ogniskowe lub szerzej rozproszone na plamce żółtej, zwane atrofią geograficzną widoczną na fig.

Rysunek 1. Drusen w suchym AMD
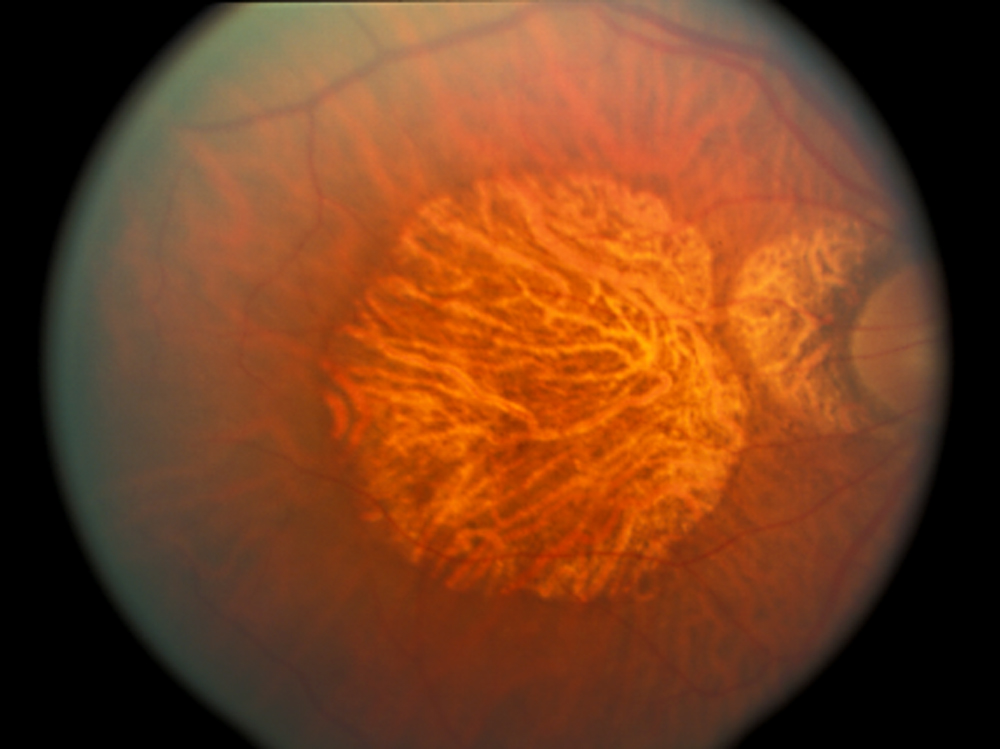
Rysunek 2. Atrofia geograficzna w suchej AMD
mokra zwyrodnienie plamki związane z wiekiem
w mokrej (lub neowaskularnej) AMD nieprawidłowe naczynia wyrastają do przestrzeni podsiatkowej z krążenia naczyniówkowego. Naczynia te mogą przeciekać i prowadzić do krwotoku podpajęczynówkowego, co widać na fig. 3, oraz gromadzenia się płynu podpajęczynówkowego, co wskazuje na neowaskularyzację podścieliskową. Celem jest rozpoznanie tych nowych naczyń przed krwawieniem i spowodowaniem krwotocznego odwarstwienia nabłonka barwnikowego siatkówki. Mokre AMD jest mniej powszechne niż suche AMD, dotykając tylko 10 do 15 procent osób z AMD. Jednak stanowi ponad 80% pacjentów z poważną utratą wzroku lub ślepotą prawną .

rysunek 3A. krwotok Podretinalny w mokrej AMD

rysunek 3B. Angiografia siatkówki barwnikiem fluoresceinowym pacjenta z mokrą AMD, obszar wycieku odpowiada krwotokowi na fig. 3A
Prezentacja
głównym objawem AMD jest utrata widzenia centralnego, ale początkowo AMD może przebiegać bezobjawowo. Pacjenci z suchym AMD opisują stopniową utratę wzroku w centrum ich pola widzenia. Pacjenci z mokrą AMD mogą opisywać bardziej ostre zniekształcenia widzenia lub utratę widzenia centralnego, gdy płyn lub krew gromadzi się pod siatkówką.
Work-up
- ostrość wzroku
- rozszerzone badanie oczu
- siatka Amslera
- przydatne narzędzie, widoczne na rysunku 4, do oceny funkcjonowania plamki żółtej.
- pacjent skupia jedno oko na raz na środkowej kropce siatki z odległości 1 metra, a następnie zauważa nieprawidłowości w liniach.
- ten test specjalnie sprawdza metamofopsję (zniekształcenie linii prostych), wczesną zmianę w mokrym AMD .
- angiografia siatkówki barwnika fluoresceiny
- może być pomocna w identyfikacji neowaskularyzacji w mokrym AMD
- barwnik fluoresceiny wstrzykuje się dożylnie i wykonuje się sekwencję zdjęć. 3b.
- optyczna tomografia koherencyjna (OCT)
- Wytwarza przekrojowe obrazy siatkówki i może być używana do identyfikacji drusen, obrzęku siatkówki i płynu podretinalnego.

Rysunek 4 Siatka Amslera
leczenie suchej AMD
nie ma udowodnionej skuteczności leczenia suchej AMD, jednak u tych pacjentów może ostatecznie rozwinąć się mokra AMD . Aby zapobiec tej progresji, pacjentom można zalecić zaprzestanie palenia tytoniu i przyjmowanie kombinacji witamin i minerałów, które tworzą formułę AREDS (związane z wiekiem badanie chorób oczu). Wykazano, że połączenie witamin przeciwutleniających i cynku chroni oko przed dalszymi uszkodzeniami spowodowanymi przez AMD u pacjentów, którzy mieli bardziej rozległe suche i mokre AMD .
leczenie mokrej AMD
oprócz stosowania przeciwutleniaczy i cynku, leczenie mokrej AMD próbuje zatrzymać i zapobiec neowaskularyzacji poprzez:
- inhibitory VEGF
- Centralne do leczenia mokrej AMD, terapie anty-VEGF, takie jak bewacyzumab, ranibizumab i aflibercept są wstrzykiwane do ciała szklistego co miesiąc lub co dwa miesiące
- VEGF odgrywa ważną rolę w neowaskularyzacja. Hamując VEGF, progresja mokrej AMD zostaje zatrzymana, a utrata wzroku może zostać ustabilizowana lub poprawiona .
- terapia fotodynamiczna (PDT)
- zwykle stosowana, jeśli terapia anty-VEGF nie jest skuteczna
- polega na dożylnym wstrzyknięciu werteporfiny barwnika fotouczulającego przed leczeniem oka laserem fotoaktywującym. Rola tej terapii zmniejszyła się wraz ze wzrostem stosowania terapii anty-VEGF .
- fotokoagulacja laserowa termiczna
- zastosowanie jest ograniczone do mniejszych zmian poza plamką centralną ze względu na ryzyko zmętnienia i utraty wzroku .
Summary Table
| Dry AMD | Wet AMD |
| 85 to 90% of patients with AMD | 10 to 15% of patients with AMD |
| Absence of neovascularization | Choroidal neovascularization– subretinal hemorrhage and subretinal fluid collections |
| Drusen, RPE atrophy, pigment epithelial detachments, subretinal pigment epithelial clumping | Drusen, RPE atrophy, pigment epithelial detachments, subretinal pigment epithelial clumping |
| powolny postęp | |
| łagodna do ciężkiej utrata wzroku | poważniejsza utrata wzroku lub prawna ślepota |
| leczenie:
– monitorowanie postępu w kierunku mokrej AMD za pomocą siatki Amslera – rzucanie palenia – przeciwutleniacze AREDS i suplementy cynku (skuteczniejsze w przypadku ekstensywnej suchej AMD) |
leczenie:
– rzucanie palenia – przeciwutleniacze AREDS i suplementy cynku – terapia anty-VEGF – Jeśli przeciwutleniacze AREDS i suplementy cynku-terapia VEGF nie działa w przypadku PDT lub fotokoagulacji laserem termicznym |
recenzent Wydziału: Griffin Jardine, MD
- Hyman L. epidemiologia chorób oczu u osób starszych. Eye (Lond) 1987; 1 (Pt 2): 330.
- Bressler NM. Zwyrodnienie plamki żółtej związane z wiekiem jest główną przyczyną ślepoty … JAMA 2004; 291: 1900.
- Lietman MW. Podręcznik do badania i diagnostyki okulistycznej. 9th Hoboken, NJ: John Wiley & Sons Inc.; 2017.
- Jager RD, Mieler WF, Miller jw. Zwyrodnienie plamki związane z wiekiem. N Engl J Med 2008; 358: 2606.
- zespół badawczy chorób oczu związanych z wiekiem. Randomizowane, kontrolowane placebo badanie kliniczne dotyczące suplementacji dużymi dawkami witamin C i E, beta-karotenu i cynku w przypadku zwyrodnienia plamki żółtej związanego z wiekiem i utraty wzroku: raport AREDS nr 8. Arch Ophthalmol 2001; 119: 1417.
- Tan JS, Mitchell P, Kifley A, et al. Palenie tytoniu i długotrwałe występowanie zwyrodnienia plamki żółtej związanego z wiekiem: badanie oczu Blue Mountains. Arch Ophthalmol 2007; 125: 1089.
- Solomon SD, Lindsley K, Vedula SS, et al. Przeciwnabłonkowy czynnik wzrostu śródbłonka do neowaskularnego zwyrodnienia plamki związanego z wiekiem. Cochrane Database Syst Rev 2014.
identyfikator: Moran_CORE_24645