US Pharm. 2016;41(1):31-34.
migræne hovedpine er en almindelig, svækkende tilstand, der påvirker næsten 1 ud af 7 amerikanere årligt.1 denne tilstand påvirker flere kvinder end mænd, og forekomsten er højest i de mest produktive år mellem 25 og 55 år.2 migræne tegner sig for størstedelen af de 5 millioner hovedpine besøg på amerikanske beredskabsafdelinger årligt.3. Det har stor indflydelse på livskvaliteten; mere end 90% af migrænepatienter har svært ved at arbejde eller fungere normalt under et angreb, der tegner sig for mere end 150 millioner ubesvarede arbejdsdage, med en årlig omkostning for arbejdsgivere på over 14 milliarder dollars.4,5 derudover er migrænehovedpine rangeret som den sjette højeste årsag til handicap på verdensplan.6
apotekere er i en unik position til at hjælpe med at pleje patienter, der lider af migræne. De er ofte de første sundhedspersonale, som patienter vil støde på, når de søger lindring for deres migræne; så mange som 57% af patienterne selvmedicinerer med OTC-produkter.7 Det er vigtigt for farmaceuter at forstå, hvornår og hvordan man bruger OTC-produkter til håndtering af migræne, samt når patienter har brug for henvisning til deres sundhedsudbyder.
Patofysiologi
vi er kommet langt i vores forståelse af migræne. Beskrivelser af hovedpine dateres tilbage til omkring 3000 F. kr. På det tidspunkt troede man, at migræne skyldtes ondsindede væsener inde i hovedet med behandlinger bestående af besværgelser og anvendelse af stoffer på hovedet for at uddrive disse ånder og dæmoner.8 selvom vi naturligvis ved, at dette ikke længere er tilfældet, er den nøjagtige patofysiologi af migræne stadig uklar. I det sidste århundrede har der været to teorier, der har domineret tanken. I 1940 ‘ erne blev den vaskulære teori introduceret af Harold Ulff, MD. Migræneanfald var forårsaget af udvidelse af intrakranielle blodkar, mens auraen forbundet med migræne skyldtes vasokonstriktion af blodkar.9 der har imidlertid været regionale blod-og billeddannelsesundersøgelser, der ikke understøtter denne teori i sin helhed. Den mere accepterede teori nu er, at migræne er forårsaget af en neuronal dysfunktion karakteriseret ved paroksysmale symptomer; migræneanfald udløses af overdreven neokortisk cellulær ophidselse.9
det antages, at migrænehovedpine er afhængig af aktivering og sensibilisering af det centrale trigeminale system.10 migrænesmerter begynder med aktivering af trigeminale nervefibre, der omgiver blodkar.11 Denne aktivering udløser frigivelse af vasoaktive og proinflammatoriske neuropeptider, hvilket bidrager til øget blodgennemstrømning og ekstravasation i plasma, hvilket til sidst forårsager perivaskulær betændelse.11 Det er denne betændelse, der sensibiliserer trigeminusnervecellerne til uspecifikke stimuli, hvilket øger smerteopfattelsen. Denne trigeminale hypersensitivitet, kendt som central sensibilisering, resulterer i allodyni og forlængelse af et migræneanfald.12
migræneauraen menes at være et resultat af neuronal ophidselse og undertrykkelse, der spreder sig gennem hjernens grå Stof, også kendt som kortikal spredningsdepression (CSD). Dette fænomen kan også aktivere trigeminal nociception og udløse hovedpinemekanismer.10 ideen om CSD accepteres generelt nu som det biologiske grundlag for de fleste typer migræne.10 migræne uden aura kan skyldes forekomsten af CSD i områder af hjernen, hvor vævspolarisering ikke bevidst opfattes.10
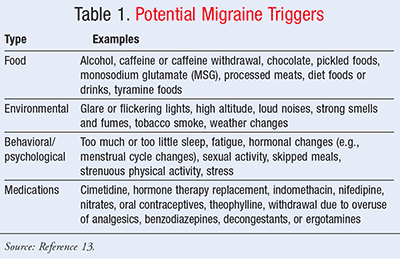
udløsere
der er identificeret flere udløsere, der kan øge patientens risiko for at opleve migræne. Udløsere er forskellige for alle, og det er vigtigt for patienterne at forstå, hvilke begivenheder eller stimuli der udløser et angreb. Udløsere for migræne kan være relateret til fødevarer, miljømæssige stimuli og adfærdsmæssige-psykologiske faktorer (tabel 1).13
der ser ud til at være en genetisk komponent til migræne. Hvis en forælder lider af migræne, er der en 40% chance for, at barnet også vil lide. Hvis begge forældre er ramt, øges denne chance til 90%.5
klinisk præsentation
migræne er forbundet med forskellige symptomer og varierer mellem individer og angreb.13,14 ubehandlede migræne kan vare fra 4 til 72 timer. Hovedpine smerter beskrives normalt som moderat til svær, bankende, ensidig og retro-orbital på stedet. Patienter kan også opleve kvalme, opkastning, utilpashed, fotofobi, fonofobi, irritabilitet og/eller nakkesmerter. Generelt kan migrænehovedpine klassificeres som migræne med aura og migræne uden aura. Cirka 25% af patienterne vil opleve aura. Auraer kan forekomme før eller under et migræneanfald og er oftest visuelle, ofte kendetegnet ved flimrende lys eller tab af syn.13,14
Patientvurdering
der er udviklet en algoritme med fire spørgsmål til at hjælpe farmaceuter ved vurderingen af en patient, der søger behandling for hovedpine15:
1. Hvilken procentdel af din hovedpine forbyder dig at udføre dine daglige opgaver og / eller ledsages af opkastning?
2. Hvor mange dage om måneden er du helt hovedpine fri?
3. Hvad er symptomerne på dine angreb?
4. Hvilke OTC-produkter har du prøvet tidligere, og hvordan har de fungeret?
Hvis patienter indikerer, at mere end halvdelen af deres hovedpine er invaliderende, eller at mere end 20% af deres migræne ledsages af opkastning, er de dårlige kandidater til OTC-behandling og bør henvises til deres primære sundhedsudbyder. En patient, der tilbringer mindre end 15 dage om måneden hoved-ache fri bør også henvises.
OTC behandlinger
Acetaminophen: Selvom det ikke er FDA godkendt til migrænebehandling, har acetaminophen vist sig at være effektiv til behandling af mild til moderat migræne.16 Acetaminophen 1.000 mg viste sig at være yderst effektiv til lindring af smerte, funktionsnedsættelse, fotofobi og fonofobi hos patienter med ikke-kapaciterende migræne.17 patienter bør rådes til ikke at overskride mere end 4.000 mg på 24 timer på grund af risiko for hepatotoksicitet; denne dosis kan dog være for meget for visse patienter, f.eks.18 patienter skal også advares om, at forskellige produkter indeholder acetaminophen og ikke bør anvendes i kombination.18
Aspirin: Aspirin er et middel, der har antiinflammatoriske egenskaber og kan være gavnligt ved migrænebehandling. Højdosis aspirin (900-1.000 mg) er blevet etableret som en effektiv behandlingsmulighed for akut migræne.16,19 Aspirin bør anvendes med forsigtighed hos patienter med en historie med mavesår og dem, der tager varfarin. Når det anvendes i høje doser, kan udviklingen af tinnitus være tegn på overdosering af aspirin.20
Ibuprofen: Ikke-steroide antiinflammatoriske lægemidler (NSAID ‘ er) er generelt et godt udgangspunkt for akutte migræne, der er milde til moderate i sværhedsgrad, selvom de kan være effektive hos patienter med mere alvorlige migræne, hvis de tidligere har oplevet tilstrækkelig lindring.16 flere kliniske undersøgelser har vist effekten af ibuprofen til behandling af migræne med doser fra 200 til 1.200 mg.21-24 både doserne på 200 og 400 mg har vist sig at give klinisk fordel 2 timer efter administration. Forskellige målinger af smertelindring og symptomforbedringsscore blev anvendt inden for disse undersøgelser. Undersøgelser viste en tendens i forbedring med stigende ibuprofen doser, men statistisk signifikans blev ikke opnået.Ibuprofen Fås i forskellige doseringsformer og adskillige mærker, hvoraf den ene er FDA godkendt til behandling af migræne, Advil migræne (opløst ibuprofen 200 mg kapsler). Formuleringer, der giver hurtigere opløsning af doseringsformen, er forbundet med en hurtigere indtræden af symptomlindring.16 den korte halveringstid for ibuprofen kan kræve, at flere doser bruges til at forhindre gentagelse af symptomer.16 disse produkter medfører risiko for gastrointestinal (GI) blødning. Patienter, der er 60 år eller ældre, har en historie med mavesår, er på antikoagulantia eller drikker mere end tre alkoholholdige drikkevarer om dagen, har en øget risiko.
kombinationsprodukter: Det første OTC-produkt, der fik FDA-godkendelse til behandling af migræne, var kombinationen af acetaminophen, aspirin og koffein (AAC), som er tilgængelig som Ekstracedrin migræne (acetaminophen 250 mg, aspirin 250 mg og koffein 65 mg). Kombinationen af disse midler har vist sig at være mere effektiv end nogen af komponenterne alene i sammenlignelige doser.25 i en skelsættende undersøgelse, der sammenlignede AAC (n = 602) med placebo (n = 618), oplevede 59% af de AAC-behandlede patienter tilstrækkelig smertelindring på 2 timer sammenlignet med 33% med placebo.26,27 en yderligere analyse af 172 af disse patienter, der havde svær eller uarbejdsdygtig handicap, viste, at 40% af AAC-brugerne havde mild eller ingen smerte efter 2 timer mod 20% for placebo.27
effektiviteten af et kombineret AAC-produkt blev sammenlignet med ibuprofen og placebo til behandling af migræne hos over 1.500 patienter, der havde lignende demografiske profiler, migrænehistorier og baseline-symptomprofiler.28 patienter blev randomiseret til at modtage 2 tabletdoser af hvert af behandlingsregimerne. Begge aktive behandlingsregimer gav bedre lindring ved lindring af smerte og tilhørende symptomer end placebo. Imidlertid gav kombinationen af AAC hurtigere og overlegen smertelindring sammenlignet med ibuprofen.
hvis patienter bruger et kombinationsprodukt til deres migræne, er det vigtigt at uddanne dem om koffeinindholdet. Der er så meget koffein i dette produkt, som der er i en kop kaffe; de bør begrænse deres koffeinindtag, mens de tager dette produkt.
konklusion
når man konfronteres med en patient, der søger råd til migrænesmerter, er det vigtigt for Farmaceut at vurdere patienten tilstrækkeligt for at afgøre, om han eller hun er kandidat til selvbehandling eller har brug for en henvisning. Både Advil migræne og migræne modtog FDA godkendelse til behandling af migræne og er levedygtige muligheder. Andre muligheder, herunder acetaminophen og aspirin, har ikke FDA-godkendelse til migræne, men betragtes som effektive til håndtering af mild til moderat migræne. Patienter bør tage produktet ved de tidligste tegn på migræne og behandle mindst tre angreb. Et middel betragtes som et terapeutisk svigt, når patienten ikke har lindring i mindst to af de tre behandlede angreb. På dette tidspunkt skal en alternativ OTC-agent prøves, eller patienten skal henvises til hans eller hendes sundhedsudbyder.
det er meget vigtigt at uddanne patienter om vigtigheden af at begrænse brugen af OTC-analgetika til højst 2 dage om ugen.29 overforbrug af analgetika, herunder nonprescription produkter, kan føre til medicin overforbrug hovedpine. Hvis hovedpinen forværres i sværhedsgrad eller ikke lindres med OTC-midler, er yderligere evaluering berettiget.
Hvad kan jeg tage for min migræne?

typer
der er to hovedtyper af migrænehovedpine—migræne med aura og migræne uden aura. Auraen kan starte 20 minutter til 1 time før den faktiske symptomdebut. Det kan omfatte at se blinkende lys / prikker, prikken i armen eller vanskeligheder med at tale.
Triggers
mange ting kan udløse migræne, såsom hormonelle ændringer, visse fødevarer eller lugte, sult og spændingsaflastning efter stressende begivenheder. At føre en hovedpine dagbog kan hjælpe dig med at identificere dine udløsere. Nogle madudløsere kan omfatte chokolade, hårde oste, rødvin eller mad og drikkevarer, der indeholder koffein, gluten, nitrater, mononatriumglutamat (MSG) eller kunstige sødestoffer. Andre almindelige hovedpine udløser omfatter stress, springe måltider eller ikke spiser nok, for lidt eller for meget koffein, over – eller undersleeping, og drikke alkohol.
behandling
patienter med migræne forsøger ofte at undgå lys, lyde og lugt på grund af øget følsomhed. Nogle mennesker føler sig bedre, hvis de ligger i et køligt, mørkt, stille rum. Påfør is for at mindske smerter—brug en ispakke eller læg knust is i en plastikpose. Dæk ispakken med et håndklæde, og læg det på hovedet, hvor det gør ondt i 15 til 20 minutter hver time.
Nogle mennesker skal tage medicin for at hjælpe med at lindre deres symptomer. Dette kan omfatte OTC og receptpligtig medicin.
OTC smertestillende medicin: Aspirin anvendes alene eller i kombination med acetaminophen plus koffein kan hjælpe din hovedpine smerte. Antiinflammatoriske lægemidler såsom ibuprofen eller Naproksen kan også bruges. Du skal muligvis prøve flere forskellige produkter for at se, hvilke der fungerer bedst for dig. Din læge vil have dig til at bruge den mindste mængde medicin til at behandle dine migræne. Aspirin, ibuprofen eller Naproksen bør tages sammen med mad for at reducere risikoen for maveforstyrrelser. Alkohol bør undgås, mens du tager disse lægemidler. Læs etiketten på pakken for at sikre, at du ikke tager for meget medicin i en 24-timers periode.
receptpligtig medicin: din læge kan ordinere en triptan (f.eks. Triptaner arbejder på årsagen til migrænen. De hjælper normalt også de andre symptomer, der følger med hovedpine. Triptaner kan være meget effektive, men er ikke rigtige for alle. Hvis du har hjertesygdom eller alvorligt højt blodtryk, bør disse lægemidler undgås.
forebyggelse
for at forhindre migræne i fremtiden kan du henvise til din dagbog. I det skal du skrive ned hver gang du har hovedpine og hvad du spiste og gjorde før det startede. På den måde kan du finde ud af, om der er noget, du bør undgå at spise eller gøre. Bemærk også, hvilke medicin du tog til migrænen, og om de hjalp eller ej. Du skal medbringe din dagbog til lægens kontor.
husk, Hvis du har spørgsmål, skal du kontakte din apotek.
1. Burch RC, Loder S, Loder E, Smitherman TA. Forekomsten og byrden af migræne og svær hovedpine i USA: opdaterede statistikker fra regeringens sundhedsovervågningsundersøgelser. Hovedpine J Hoved Ansigt Smerter. 2015;55(1):21-34.
2 . Lipton RB, HR. formand, Scher AI. Epidemiologi og økonomiske konsekvenser af migræne. Curr Med Res Opin. 2001; 17 (suppl 1): s4-s12.
3. Minen MT, Tanev K, Friedman BV. Evaluering og behandling af migræne på skadestuen: en gennemgang. Hovedpine. 2014;54(7):1131-1145.
4. Goldberg LD. Omkostningerne ved migræne og dens behandling. Am J Manag Pleje. 2005; 11 (suppl 2): S62-S67.
5. Migræne Research Foundation. Migræne faktaark. www.migraineresearchfoundation.org/fact-sheet.html. adgang til 30. November 2015.
6. Steiner TJ, Birbeck GL, Jensen RH, et al. Hovedpine lidelser er tredje årsag til handicap på verdensplan. J Hovedpine Smerte. 2015;16:58.
7. Lipton RB, Diamond S, Reed M, et al. Migrænediagnose og behandling: Resultater fra den amerikanske Migrænestudie II. hovedpine. 2001;41(7):638-645.
8. Villal larrn CM, Centuri Larrn D, Valdivia LF, et al. Migræne: patofysiologi, farmakologi, behandling og fremtidige tendenser. Curr Vasc Pharmacol. 2003;1(1):71-84.
9. Reddy DS. Det patofysiologiske og farmakologiske grundlag for den nuværende lægemiddelbehandling af migrænehovedpine. Ekspert Rev Clin Pharmacol. 2013;6(3):271-288.
10. Pietrobon D, Moskva MA. Patofysiologi af migræne. Annu Rev Physiol. 2013;75(1):365-391.
11. Sch kurrks M, Diener HC. Migræne, allodyni og konsekvenser for behandling. Eur J Neurol. 2008;15(12):1279-1285.
12. Dodick D, Silberstein S. Central sensibiliseringsteori for migræne: kliniske implikationer. Hovedpine J Hoved Ansigt Smerter. 2006; 46 (suppl 4): S182-S191.
13. Ross LA, Ross BS. Kapitel 35. Hovedpine. I: Chisholm MA, brønde BG, Schvinghammer TL, et al, eds. Farmakoterapi: principper og praksis. 3. udgave. Ny York, NY: de Mcgrave-Hill selskaber; 2013: 621-632.
14. Kapitel 45. Hovedpine lidelser. In: DiPiro JT, Talbert RL, Yee GC, et al, eds. Farmakoterapi: En patofysiologisk tilgang, 9e. http://mhmedical.com/content.aspx?aid=57493135. Adgang Til 30. November 2015.
15. RG, Sarvis CA, Krause ML. Over-the-counter medicin til akutte migræneanfald: litteraturgennemgang og anbefalinger. Farmakoterapi. 2003;23(4):494-505.
16. Becker. Akut migrænebehandling hos voksne. Hovedpine J Hoved Ansigt Smerter. 2015;55(6):778-793.
17. Lipton RB, Baggish JS, Stuart VF, et al. Effekt og sikkerhed af acetaminophen til behandling af migræne: resultater af en randomiseret, dobbeltblind, placebokontrolleret, populationsbaseret undersøgelse. Arch Praktikant Med. 2000;160(22):3486-3492.
18. Tylenol. McNeil-PPC, Inc. www.tylenol.com/products/headache-muscle. adgang til 30. November 2015.
19. Ingledue VF, Mounsey A. PURLs: behandling af migræne: sagen for aspirin. J Fam Pract. 2014;63(2):94-96.
20. Bayer sikkerhed belagt aspirin. Omfattende ordinerende oplysninger. Bayer Corporation. www.fda.gov/ohrms/dockets/ac/03/briefing/4012B1_03_Appd%201-Professional%20Labeling.pdf. adgang til 30. November 2015.
21. Nebe J, Heier M, Diener HC. Lavdosis ibuprofen i selvmedicinering af mild til moderat hovedpine: en sammenligning med acetylsalicylsyre og placebo. Cephalalgi Int J Hovedpine. 1995;15(6):531-535.
22. Kloster R, Nestvold K, Vilming ST. en dobbeltblind undersøgelse af ibuprofen versus placebo til behandling af akutte migræneanfald. Cephalalgi Int J Hovedpine. 1992; 12 (3): 169-171; diskussion 128.
23. Codispoti JR, Prior MJ, Fu M, et al. Effekt af nonprescription doser af ibuprofen til behandling af migræne hovedpine. et randomiseret kontrolleret forsøg. Hovedpine. 2001;41(7):665-679.
24. Sandrini G, Franchini S, Lanfranchi s, et al. Effektivitet af ibuprofen-arginin til behandling af akutte migræneanfald. 1998; 18 (3): 145-150.
25. Diener HC, Pfaffenrath V, Pageler L, et al. Den faste kombination af acetylsalicylsyre, paracetamol og koffein er mere effektiv end enkeltstoffer og dobbelt kombination til behandling af hovedpine: en multicenter, randomiseret, dobbeltblind, enkeltdosis, placebokontrolleret parallel gruppestudie. Cephalalgi Int J Hovedpine. 2005;25(10):776-787.
26. Lipton RB, Rasmussen, Ryan RE, et al. Effektivitet og sikkerhed af acetaminophen, aspirin og koffein til lindring af migrænehovedpine smerter: tre dobbeltblinde, randomiserede, placebokontrollerede forsøg. Arch Neurol. 1998;55(2):210-217.
27. Goldstein J, Hoffman HD, Armellino JJ, et al. Behandling af alvorlige, invaliderende migræneanfald i en over-the-counter population af migrænepatienter: resultater fra tre randomiserede, placebokontrollerede undersøgelser af kombinationen af acetaminophen, aspirin og koffein. Cephalalgi Int J Hovedpine. 1999;19(7):684-691.
28. Goldstein J, Silberstein SD, Saper JR, et al. Acetaminophen, aspirin og koffein i kombination versus ibuprofen til akut migræne: resultater fra en multicenter, dobbeltblind, randomiseret, parallelgruppe, enkeltdosis, placebokontrolleret undersøgelse. Hovedpine. 2006;46(3):444-453.
29. Matchar DB, Young VB, Rosenberg JH, et al. Evidensbaserede retningslinjer for migrænehovedpine i den primære plejeindstilling: farmakologisk håndtering af akutte angreb. Minneapolis, MN: American Academy of Neurology; 2012. http://tools.aan.com/professionals/practice/pdfs/gl0087.pdf. Adgang Til 30. November 2015.