originale redaktører fra Bellarmine Universitets Patofysiologi af komplekse patientproblemer projekt.
definition/beskrivelse
juvenil idiopatisk Arthritis (JIA), tidligere juvenil reumatoid Arthritis (JRA) er en kronisk inflammatorisk lidelse, der opstår før 16 år og kan forekomme i alle racer. Den heterogene gruppe af sygdomme, som JIA henviser til alle deler synovitis som et almindeligt symptom. Underkategorierne er:
- Pauciarticular/Oligoarthritis JIA
- Polyarthritis JIA (positiv RF)
- Polyarthritis JIA (negativ RF)
- systemisk debut JIA
- psoriatisk Jia
- Enthesitis-relateret arthritis
- udifferentieret arthritis
JIA er en autoimmun lidelse, der ikke kan er klassificeret baseret på antallet af involverede/berørte led og tilstedeværelsen af andre tegn og symptomer.
prævalens
JIA påvirker 30.000 til 50.000 børn i USA. Af ukendte årsager har det vist sig at være mere udbredt i Norge og Australien. JIA forekommer hos børn under 16 år og påvirker mere end dobbelt så mange piger som deres mandlige kolleger.
- piger med en oligoartikulær begyndelse overstiger drenge med et forhold på 3:1.
- hos børn med uveitis er forholdet mellem piger og drenge 5-6, 6: 1.
- blandt børn med polyartikulær begyndelse overstiger piger drenge med 2,8: 1.
- i slående kontrast forekommer systemisk indtræden med samme frekvens hos drenge og piger.
den gennemsnitlige alder for indtræden er 1-3 år gammel.
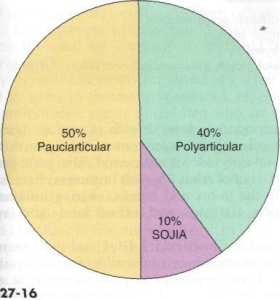
udbredelse af større undertyper af JIA
ifølge National Institute of Arthritis and Musculoskeletal and Skin Diseases (NIAMS) og National Arthritis Data-arbejdsgruppen havde USA i 2008 cirka 294.000 børn, der havde gigt eller andre reumatiske tilstande.
egenskaber / klinisk præsentation
symptomer almindelige blandt de fleste undertyper af JIA:
- patientens kan opleve perioder med remission (ingen symptomer) og opblussen (forværrede symptomer)
- ledsmerter, stivhed og hævelse
- mere alvorlig om morgenen eller efter lur
- almindeligt i, men ikke begrænset til knæ, hænder og fødder
- tab af ledfunktion (reduceret bevægelsesområde/ROM)
- halte på grund af smerter i underekstremiteterne
- fælles deformiteter, unormal vækst (dvs. forskelle i benlængde)
- øjenirritationer/betændelse (uveitis)
- tilbagevendende feber (under opblussen)
- hududslæt
- myalgi (muskelsmerter)
- vægttab
- vækstproblemer (langsom eller hurtig vækst, samlet eller i påvirket lem/LED)
 hævet højre knæ i Jia patient
hævet højre knæ i Jia patient

uveitis – øjenirritation relateret til Jia
underkategorier af Jia
pauciarticular Jia (pajia, oligoarthritis), der betyder “Få led”
- mest almindelige type Jia (50% af alle Jia tilfælde)
- mest almindelig hos piger yngre end 8 år
- påvirker mindre end 4 LED
- påvirker oftest store led (knæ, albuer, håndled, ankler, skuldre, hofter)
- almindeligt asymmetrisk mønster
- barn kan udvise hævede led og/eller abnormiteter i lemmer/gang, mest almindelige ved vågning
- benlængde uoverensstemmelse almindelig
- de diagnosticerede er 20-30% mere tilbøjelige til at udvikle inflammatoriske øjenproblemer
tre undertyper:
- ANA (antinukleære antistoffer) til stede – der er en øget risiko for at udvikle uveitis
- juvenil AS (ankyloserende spondylitis) – karakteriseret ved spinalinddragelse og almindeligvis et positivt HLA-B27-gen
- udelukkende fælles involvering
polyartikulær JIA (PoJIA)
- udgør 30-40% af alle Jia-tilfælde
- mere almindelig hos piger i alle aldre
- påvirker 5 eller flere led
- både store og små led, men påvirker mere almindeligt små led
- påvirker ofte led i et symmetrisk mønster
- Pojia er mest som voksen RA
to undertyper
- reumatoid faktor positiv (RF+) – patientprøver positive på mindst to tests med mindst tre måneders mellemrum. Subkutane knuder, fusion af cervikal rygsøjle, kronisk uveitis og destruktiv hoftesygdom forekommer RF + PoJIA.
- Rheumatoid faktor negativ (RF-) – patienttest negativ på alle test for RF. Morgenstivhed, træthed og muligvis en lav grad af feber sammen med fælles involvering er typiske.
systemisk debut JIA (SoJIA)
- også kaldet Stills sygdom
- udgør 10-20% af alle Jia-tilfælde
- påvirker begge køn lige
- debut er oftest i den tidlige barndom
- symptomer kan være til stede i et hvilket som helst antal led og er den mest alvorlige type JIA, idet den har mange ekstraartikulære manifestationer
- symptomer på Still ‘ s sygdom inkluderer
- høj spiking feber
- udslæt på lår og bryst (forsvinder ofte inden for få timer)
- lymfadenopati (forstørrelse af lymfeknuder)
- hepatosplenomegali (udvidelse af milten)
- Polyarthritis
- perikarditis (betændelse i perikardiet/dækning af hjertet)
- Pleuritis (betændelse i lungevæv/pleura)
- mavesår
- Hepatitis
- anæmi
- anoreksi
- vægttab
- myalgi, myositis
- Tenosynovitis
- skeletvækstforstyrrelser
- ca. halvdelen af børn med sojia kommer næsten helt tilbage, mens en tredjedel af børnene forbliver syge
psoriatisk Jia
- karakteriseret ved en diagnose af gigt og psoriasis og mindst to af følgende: betændelse og hævelse af en hel finger eller tå (dactylitis), søm abnormiteter, og en familie historie af psoriasis.
- Uveitis kan også være til stede
- behandlet af aggressive immunsuppressiva
- karakteriseret ved betændelse i enthesis (fastgørelse af sene, ledbånd, ledkapsel til knogler)
- Enthesitis mest almindelig ved akillessenen, rygsøjlen og knæet
- Pt diagnosticeret vil have både gigt og enthesitis eller have enten gigt eller enthesitis med mindst to af følgende:
- Sacroiliac inflammation eller smerte
- Spinalbetændelse eller smerte
- positiv HLA-B27
- positiv familiehistorie af enten ankyloserende spondylitis, enthesitis – relateret arthritis, inflammation af SI , inflammatorisk tarmsygdom, Reiter ‘ s syndrom eller akut uveitis
- akut uveitis
- polyartikulær eller pauciartikulær arthritis hos drenge ældre end 6 år
udifferentieret arthritis
- hvis en patients symptomer ikke opfylder kriterierne for nogen af de andre seks underkategorier
- hvis en patients symptomer opfylder kriterier for mere end en underkategori
associerede komorbiditeter
se hver undertype af JIA ovenfor.
medicin
et aggressivt kursus af medicin accepteres nu som standard for pleje af JIA. En større faktor i symptomerne behandling med medicin beskæftiger sig med de negative bivirkninger. De vigtigste mål for behandling med medicin er smertekontrol, fælles bevarelse (mobilitet og funktion), hjælper med barnets normale vækst, mindsker og kontrollerer andre systemiske symptomer på JIA, og i nogle tilfælde forhindres sygdommen i at udvikle sig.
følgende kategorier af medicin anvendes i øjeblikket til behandling af JIA:
- sygdomsmodificerende antirheumatiske lægemidler eller DMARD ‘er-anvendes i kombination med NSAID’ er, sænker progressionen af JIA {bivirkninger: kvalme og leverproblemer}
- immunsuppressiva – langsomme inflammationsreaktioner {bivirkninger: øget risiko for infektion og andre immuntrusler}
- tumornekrosefaktor (TNF) hæmmere – biologiske midler, der hjælper med at reducere smerte, led hævelse og morgenstivhed. {bivirkning: øget risiko for infektion og kræft}
- NSAID ‘ er – reducer smerter og hævelse {bivirkninger: blødning, lever – og maveproblemer}
- kortikosteroider-for dem med svær JIA, der bruges til at kontrollere symptomer, indtil DMARDs træder i kraft eller for at forhindre komplikationer af JIA. {bivirkning: interfererer med væksthormon, øger risikoen for infektion}
- analgetika – bruges til at reducere smerter, når et barn ikke kan tage NSAID ‘ er på grund af overfølsomhed, mavesår, lever-eller maveirritationer eller interaktioner med andre lægemidler, ulempen med analgetika de har ingen virkning af betændelse, hævelse eller leddestruktion. {bivirkning: leverproblemer}
![]()

diagnostiske Tests/Lab Tests/Lab Værdier
JIA er diagnoser i henhold til patientens og familiens medicinske historie, symptomer, antal involverede led, laboratorietest og undertiden billeddannelse.
Lab Tests:
- erythrocytsedimenteringshastighed (ESR eller sed rate): en uspecifik markør for JIA, det bruges mere til at udelukke andre forhold og til at hjælpe med at bestemme klassificeringen af JIA-undertype. En forhøjet hastighed kan indikere betændelse. I systemisk JIA vil sed-hastigheden være forhøjet, polyartikulær JIA resulterer normalt i en forhøjet sed-hastighed, og sed-hastigheden er ofte normal i pauciartikulær JIA.
- Anti-nukleart antistof (ANA): detekterer de anti-nukleare organer, der almindeligvis er til stede hos dem med en autoimmun sygdom. I pauciarticular JIA tester ANA normalt positivt. Hos dem med systemisk JIA tester ANA normalt negativt. ANA er mere tilbøjelig til at teste positivt i sygdomme, der kan være en differentieret diagnose for JIA (SLE eller sklerodermi), end det ville gøre i JIA. En positiv ANA, der er ekstremt forhøjet, kan indikere en øget risiko for øjeninddragelse og kan indikere, at JIA kan udvikle sig til en SLE af voksen type.
- komplet blodtælling (CBC): en uspecifik test for JIA. Anæmi er almindelig hos børn med JIA, derfor kunne der påvises et lavt niveau af hæmoglobin. Hvide blodlegemer og blodplader er ofte normale hos dem med JIA.
- reumatoid faktor (RF): selvom det mere almindeligt findes hos voksne med RA, kunne en positiv RF findes hos dem med polyartikulær JIA. RF bruges normalt til at hjælpe med klassificering af JIA-undertypen. En positiv RF kunne indikere, at JIA vil udvikle sig til voksen RA.
- Anti-cyklisk Citrullineret peptid (anti-CCP) antistoffer: kan påvises hos raske individer inden begyndelsen af RA og kan forudsige udviklingen af udifferentieret arthritis til reumatoid arthritis.
billeddannelse: selvom billeddannelse er uspecifik til test for JIA, kan det vise skader på LED, brud, tumorer, infektion og/eller medfødte defekter, som alle vil bidrage til at indsnævre eller udelukke sygdomme med lignende tegn og symptomer.
- røntgenbilleder
- knoglescanning
- Mr
- CT scan
- Duel-energi røntgenabsorptiometri (DEKSA)
andre Tests:
- arthrocentese: ofte kendt som fælles aspiration. Fjernelse og test af synovialvæsken i berørte led kan bruges til at udelukke infektion og hjælpe med at identificere årsagen til gigt.
- Synovial biopsi: fjernelse af en lille del af det synoviale væv fra det berørte led kan hjælpe med at bestemme årsagen til betændelsen og synovialskader.
etiologi/årsager
etiologi er stort set ukendt. Nogle beviser understøtter miljømæssige udløsere, virale eller bakterielle infektioner eller genetisk disposition. Med yderligere forskning er der håb om at identificere molekylære biomarkører for at hjælpe med diagnosticering og behandling af JIA.
sygdommen accepteres som en autoimmun sygdom, hvilket betyder, at kroppens immunsystem angriber sit eget væv i stedet for fremmede væv. I JIA angriber kroppens immunceller og autoanitorganer synoviet. Som en reaktion på angrebet synovium bliver betændt og irriteret. Denne reaktion får synoviet til at blive tykkere og vokse unormalt, denne unormale vækst vil i sidste ende forårsage skade på knoglen og brusk i leddet og det omgivende væv.
forskere begynder at tro, at ikke alle former for JIA er autoimmune. Systemisk JIA defineres nu mere præcist ved en autoinflammatorisk sygdom i modsætning til autoimmun. Dette betyder, at mens kroppens immunsystem stadig er over aktivt, som i autoimmune sygdomme, er betændelsen og immunaktiviteten ikke forårsaget af autoantistoffer, men snarere af en anden del af immunsystemet, som når de fungerer korrekt, skal få hvide blodlegemer til at ødelægge skadelige angribere. Når dette system ikke fungerer korrekt, forårsager det betændelse, feber og udslæt af ukendte årsager.
systemisk involvering
se hver undertype af JIA ovenfor.
medicinsk ledelse (nuværende bedste bevis)
målet med behandling af JIA er at stoppe eller bremse udviklingen af betændelse, lindre symptomer (hævelse, smerte, stivhed), forbedre funktionen (opretholde fuld / funktionel ROM) og forhindre yderligere ledskader. Disse mål opfyldes ved at finde den korrekte kombination af medicin (anført ovenfor), der bedst gavner barnet.
JIA bør efterfølges af en reumatolog (ideelt set en pædiatrisk reumatolog) eller en familie praksis læge. En holdtilgang er bedst, når man behandler børn med JIA, et team kan omfatte enhver kombination af følgende sundhedspersonale:
- reumatolog, pædiatrisk reumatolog-Administrer progressionen af JIA og udvikle den korrekte medicinske behandlingsplan, der er specifik for barnet
- børnelæge eller familiepraksis læge-Overvåg patientens helbred over alt
- Fysioterapeut-Oprethold ledfunktion og styrke, undervis ledbeskyttelse, energibesparelse, Minimer muskelsmerter
- Ergoterapeut – hjælp med ledbeskyttelse, energibesparelse, Oprethold funktion i øvre ekstremiteter
- øjenlæge – Overvåg mulige øjenkomplikationer, der kan ledsage JIA og/eller er bivirkninger fra medicin
- Tandlæge og tandlæge-hjælp til at overvåge kæbeinddragelse og hjælp til mundtlig pleje på grund af mulige begrænsninger i håndfunktionen sekundært til JIA
- rådgiver eller psykolog – hjælp barnet og familien med at holde deres følelser omkring sygdommen og dens behandling “sorteret”
- ortopædkirurg – i tilfælde af at kirurgi er nødvendig under behandlingsforløbet af JIA
- diætist – det er vigtigt for børn med JIA at opretholde en sund vægt for at lette noget af byrden på vægt bærende samlinger. Det er også vigtigt at sikre, at barnet har en afbalanceret diæt med alle essentielle næringsstoffer
- Farmaceut – et andet niveau for at sikre, at de medicin, der er ordineret til behandling af JIA og andre lægemidler, som barnet måtte tage, ikke potentielt interagerer negativt med hinanden og/eller mad, som barnet måske spiser
- socialarbejder – kan hjælpe barnet og familien med at identificere nyttige ressourcer til behandling af JIA
- Reumatologisygeplejerske – tjene som en måde-læg mellem lægen og patienten mellem kontorbesøg
- skolesygeplejerske – hjælp barnet Håndter sygdommen, mens du er i skole, hvis skolealderen
ud over medicin til behandling af JIA inkluderer andre symptomreduktionsmidler:
- varme eller kolde pakker
- varme bade eller brusere
- blid ROM
- opholder sig aktiv for at opretholde funktion og ROM, en god form for motion er svømning, fordi den har lav påvirkning og ikke kræver gentagen stress for at bære bærende led
- opretholdelse af en sund vægt er ekstremt vigtigt for at reducere stresset af vægtbærende led
- fysioterapi behandlinger
- afslapningsteknikker til frigivelse af muskelspænding
fysioterapi ledelse (nuværende bedste bevis)
fysioterapi er en vigtig del af behandling af JIA. Det er vigtigt for barnet at forblive aktiv og involveret i sport og aktiviteter med deres jævnaldrende og venner. Mens smerter kan begrænse mængden af aktivitet, et barn kan håndtere, er det vigtigt at tilskynde til involvering i perioder eller remission og tillade hvile og symptomreducerende behandlinger i perioder med opblussen. Regelmæssig aktivitet og generelle træningsprogrammer hjælper med at opretholde bevægelsesområdet i affektive LED, opbygge og opretholde styrke, opretholde funktion og kan endda hjælpe med symptomreduktion.
aspekter, der skal fokuseres på under en fysioterapisession, er som følger:
- muskel tone
- styrkelse
- rækkevidde af bevægelse
- strækning
- uddannelse om fælles beskyttelse
- hjemmetræningsplan
- uddannelse om smertereducerende teknikker
- muskelafslapningsteknikker
- splinter eller ortotika kan være gavnlige for at hjælpe med at opretholde normal knogle-og ledd vækst/forhindre deformiteter under vækst
nogle modaliteter, der kan bruges til at reducere symptomer som smerte, er:
- ultralyd
- paraffinvoks dips (hænder og fødder primært)
- fugtig komprimering (Hot pack)
- hydroterapi (varm)
- kolde pakker
foretrukne Praksismønstre:
juvenil idiopatisk (reumatoid) Arthritis
- 4A: primær forebyggelse/risikoreduktion for Skeletdemineralisering (lav knogletæthed)
- 4e: nedsat fælles mobilitet, motorisk funktion, muskelpræstation og bevægelsesområde forbundet med lokal inflammation
- 5b: Nedsat neuromotorisk udvikling
voksen reumatoid Arthritis
- 4A
- 4b: nedsat kropsholdning (cervikal involvering)
- 4C: nedsat Muskelpræstation
- 4D: nedsat ledmobilitet, motorisk funktion, Muskelpræstation og bevægelsesområde forbundet med Bindevævsdysfunktion
- 4H: nedsat ledmobilitet, motorisk funktion, Muskelpræstation og bevægelsesområde forbundet med Ledartroplastik
- 4H: nedsat ledmobilitet, motorisk funktion, Muskelpræstation og bevægelsesområde forbundet med Ledartroplastik
- 4h: nedsat ledmobilitet, motorisk funktion, Muskelpræstation og bevægelsesområde forbundet med Ledartroplastik
- 4i: Nedsat ledmobilitet, motorisk funktion, Muskelpræstation og bevægelsesområde forbundet med knoglet eller blødt Vævskirurgi (tenosynovektomi, senekonstruktion)
- 5H: nedsat motorisk funktion, perifer Nerveintegritet og sensorisk integritet associeret med ikke-progressive lidelser i rygmarven (cervikal rygsøjle)
- 6B: nedsat aerob kapacitet/udholdenhed forbundet med dekonditionering
differentialdiagnose
nogle tegn og symptomer på JIA deles med de af følgende sygdomme, der er forbundet med:
- Lyme sygdom
- reumatisk feber
- Osteomyelitis
- inflammatorisk tarmsygdom
- leukæmi
- Caffey sygdom
- kronisk eosinofil granulom
- osteoporose
- Involutional slidgigt
Case Reports/ Case Studies
- Condon C, Gormley j, Hussey J. En gennemgang af de fysiske aktivitetsniveauer hos børn med juvenil arthritis. Fysioterapi Anmeldelser . December 2009;14 (6): 411-417. Tilgængelig fra: Academic Search Premier, MA.
- Hoffart C., Sherry D.. proquest.umi.com.libproxy.bellarmine.edu/pqdweb. Journal of Musculoskeletal Medicine . 2010;27:106-108. Tilgængelig fra: Prokest sygepleje & allieret sundhedskilde. Dokument-ID: 2096479861. en kvalitativ undersøgelse af Fitnessinstruktørers erfaringer, der fører et træningsprogram for børn med juvenil idiopatisk Arthritis. Fysisk & ergoterapi i pædiatri . November 2009;29 (4): 409-425. Tilgængelig fra: Academic Search Premier, MA.
- Fragala-Pinkham M, Dumas H, Barlav C, Pasternak A. et akvatisk fysioterapiprogram på et pædiatrisk rehabiliteringshospital: en sagsserie. Pædiatrisk Fysioterapi . Marts 2009;21 (1): 68-78. Tilgængelig fra: CINAHL med fuld tekst, IPV, MA.
ressourcer
- National Center for Biotechnology Information, US National Library of Medicine www.ncbi.nlm.nih.gov/pubmedhealth
- emedicin emedicine.medscape.com /
- Arthritis Foundation www.arthritis.org /
- gigt i dag www.arthritistoday.org /
- børn sundhed kidshealth.org /
- reumatologi billedbank images.rheumatology.org/albums.php
kliniske forsøg:
- juvenil reumatoid Arthritis Research Registry (sponsoreret af National Institute of Arthritis and Musculoskeletal and Skin Diseases, Cincinnati Children ‘ s Hospital Medical Center, CINNCINNATI, OH) clinicaltrials.gov/ct/show/NCT00090571
- aktuelle kliniske JRA-forsøg: www.clinicaltrials.gov/ct2/results
se Tilføjelse referencer tutorial.