původní editoři-Emily Betz z projektu Bellarmine University patofyziologie komplexních problémů s pacienty.
Top Přispěvatelů – Emily Betz, Elaine Lonnemann, Kim Jackson, Wendy Walker a George Prudden
Definice/Popis
Juvenilní Idiopatickou Artritidou (JIA), dříve Juvenilní Revmatoidní Artritidy (JRA) je chronické zánětlivé onemocnění, které se vyskytuje před dosažením věku 16 a může se vyskytnout ve všech závodech. Heterogenní skupina nemocí, které JIA odkazuje na všechny, sdílí synovitidu jako běžný příznak. Tyto podkategorie jsou:
- Pauciarticular/Oligoartritida JIA
- Polyartritida JIA (pozitivní RF)
- Polyartritida JIA (negativní RF)
- Systémové nástup JIA
- Psoriatické JIA
- související s Enthesitis artritidy
- Nediferencované artritidy
JIA je autoimunitní porucha, která je klasifikována na základě počtu klouby/vliv a přítomnost jiných příznaků a symptomů.
Prevalence
JIA postihuje 30 000 až 50 000 dětí ve Spojených státech. Z neznámých důvodů se ukázalo, že je častější v Norsku a Austrálii. JIA se vyskytuje u dětí mladších 16 let a postihuje více než dvakrát tolik dívek než jejich mužské protějšky.
- dívky s oligoartikulárním nástupem převyšují počet chlapců v poměru 3: 1.
- u dětí s uveitidou je poměr dívek k chlapcům 5-6, 6: 1.
- u dětí s polyartikulárním nástupem převyšují dívky počet chlapců o 2,8: 1.
- v pozoruhodném kontrastu dochází k systémovému nástupu se stejnou frekvencí u chlapců a dívek.
průměrný věk nástupu je 1-3 roky.
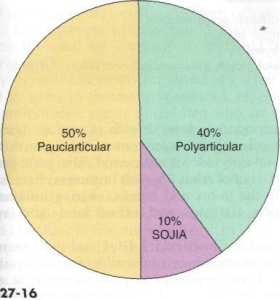
Výskyt hlavních podtypů JIA
Podle Národního Ústavu Artritidy a Pohybového aparátu a Kožních Onemocnění (NIAMS) a Národní Artritidy Údajů, Pracovní skupiny, v roce 2008 NÁS měl zhruba 294,000 děti, které měl artritidy nebo jiných revmatických podmínky.
charakteristika / klinický projev
příznaky časté u většiny podtypů JIA:
- Pacient může dojít k období remise (žádné příznaky) a odlesk ups (zhoršení příznaků)
- bolesti Kloubů, ztuhlost a otoky
- Více závažné v dopoledních hodinách, nebo následující naps
- Běžně, ale nejsou omezeny na kolena, ruce a nohy
- Ztráta funkce kloubů (snížení rozsahu pohybu/ROM)
- Kulhat, vzhledem k bolesti v dolních končetinách
- Společné deformity, abnormální růst (tj. délka nohavic)
- Oční podráždění/zánětu (uveitida)
- Opakující se horečky (během flare ups)
- Kožní vyrážka
- Myalgie (bolesti svalů)
- hubnutí
- problémy Růstu (pomalu nebo rychle růst, a to celkově nebo v postižené končetiny/spoje)
 Oteklé pravé koleno v JIA pacienta
Oteklé pravé koleno v JIA pacienta

Uveitida – oko podráždění spojené s JIA
Podkategorie JIA
Pauciarticular JIA (PaJIA, Oligoartritida) význam „pár spojů“
- nejčastějším typem JIA (50% všech JIA případů)
- nejčastější u dívek mladších než 8 let
- Ovlivňuje méně než 4 kloubů
- Nejčastěji postihuje velké klouby (kolena, lokty, zápěstí, kotníky, ramena, boky)
- Běžně asymetrický vzor
- Dítě může vykazovat oteklých kloubů a/nebo končetiny/poruchy chůze, nejčastější po probuzení
- délka nohavic společné
- Tyto jsou diagnostikovány 20-30% více pravděpodobné, že k rozvoji zánětlivé oční problémy
Tři podtypy:
- ANA (antinukleární protilátky) současnost – tam je zvýšené riziko vzniku uveitidy
- JAKO Juvenilní (ankylozující spondylitida) – vyznačuje zapojením páteře a běžně pozitivní HLA-B27 genu
- Výhradně společné zapojení
Polyartikulární JIA (PoJIA)
- tvoří 30-40% ze všech JIA případech
- častější u dívek v každém věku
- Postihuje 5 a více kloubů
- malé i velké klouby, ale nejčastěji postihuje malé klouby
- Nejčastěji postihuje kloub v symetrický vzor
- PoJIA je nejvíce jako dospělý RA
dva podtypy
- reumatoidní faktor pozitivní (RF+) – testy pacientů pozitivní při nejméně dvou testech s odstupem nejméně tří měsíců. Subkutánní uzliny, fúze krční páteře, chronická uveitida a destruktivní onemocnění kyčle se vyskytují RF + PoJIA.
- revmatoidní faktor negativní (RF -) – testy pacientů negativní na všech testech na RF. Ranní ztuhlost, únava a možná nízká horečka spolu s postižením kloubů jsou typické.
Systémové-počátek JIA (SoJIA)
- Také volal Stále nemoc
- tvoří 10-20% ze všech JIA případech
- Postihuje obě pohlaví stejně
- Nástup je většinou v raném dětství,
- Příznaky mohou být přítomny v jakémkoli množství spojů a je nejzávažnější typ JIA v tom, že má mnoho extraarticular projevy
- Příznaky onemocnění Stále patří
- Vysoká-vysoká horečka
- Vyrážka na stehnech a hrudníku (často se rozptýlí během několika hodin)
- Lymfadenopatie (zvětšení lymfatických uzlin)
- Hepatosplenomegalie (zvětšení sleziny)
- Polyartritida
- Perikarditida (zánět osrdečníku/obal srdce)
- Pleuritida (zánět plicní tkáně/pohrudnice)
- vředové choroby
- Hepatitidy
- Anémii
- Anorexie
- hubnutí
- Myalgie, myositis
- Tendosynovitida
- Kosterní poruchy růstu
- Přibližně polovina dětí s SoJIA téměř úplně zotavit, zatímco jedna třetina dětí zůstávají nemocní
Psoriatické JIA
- Vyznačuje diagnóza artritida a psoriáza a nejméně dvě z následujících: zánět a otok celého prstu nebo špičky (daktylitida), abnormality nehtů a rodinná anamnéza psoriázy.
- Uveitida může být přítomen stejně
- Léčených agresivní imunosupresiv
- Vyznačuje tím, zánět enthesis (připevnění šlachy, vazu, kloubního pouzdra na kosti)
- Enthesitis nejčastější v Achillovy šlachy, páteř a kolena
- Pt diagnostikována budou mít oba enthesitis artritidy a NEBO mít buď enthesitis artritidy nebo s nejméně dvěma z následujících:
- Sakroiliakálních zánět nebo bolest
- zánět Páteře nebo bolesti
- Pozitivní HLA-B27
- Pozitivní rodinnou anamnézou buď ankylozující spondylitidy, související s enthesitis artritidy, zánět SI , zánětlivé onemocnění střev, reiterův syndrom, nebo akutní uveitida
- Akutní uveitida
- Polyartikulární nebo pauciarticular artritidy u chlapců starších než 6 let
Nediferencované artritidy
- Pokud pacient symptomy nesplňují kritéria pro některou z dalších šest podkategorií
- Pokud symptomy pacienta splnit kritéria pro více než jednu podkategorii
přidružené komorbidity
viz každý podtyp JIA výše.
Léky
agresivní průběh léků, je nyní přijímán jako standard péče o JIA. Větší faktor v léčbě příznaků s léky se zabývá nepříznivými vedlejšími účinky. Hlavní cíle léčby s léky na tlumení bolesti, zachování společného (mobilita a funkce), pomoc při normální růst dítěte, snížení a kontrole jiné systémové příznaky JIA a v některých případech, nemoc je zabráněno postupuje.
následující kategorie léky jsou v současné době používá v léčbě JIA:
- Chorobu modifikující antirevmatické léky nebo Dmard – používá se v kombinaci s Nsaid, zpomalit progresi JIA {nežádoucí účinky: nevolnost a problémy s játry}
- Imunosupresiva – pomalý zánět reakce {nežádoucí účinky: zvýšené riziko infekce a další imunitní hrozby}
- faktor Nádorové nekrózy (TNF) inhibitory – biologické látky, které pomáhají snižovat bolest, otoky kloubů a ranní ztuhlost. {nežádoucí účinky: zvýšené riziko infekce a rakovinu}
- Nsaid – li snížit bolest a otok {nežádoucí účinky: krvácení, jater a žaludeční problémy}
- Kortikosteroidy – pro ty s těžkou JIA, používané ke kontrole symptomů, dokud Dmard projeví, nebo aby se zabránilo komplikacím JIA. {nežádoucí účinky: v rozporu s růstového hormonu, zvyšují riziko infekce}
- Analgetika – používá se ke snížení bolesti, když se dítě nemůže vzít Nsaid z důvodu přecitlivělost, vředy, jater nebo žaludku, podráždění, nebo interakce s jinými léky, nevýhodou s analgetika nemají žádný vliv na zánět, otok nebo destrukci kloubu. {nežádoucí účinky: problémy s játry}
![]()

Diagnostické Testy/Testy/Laboratorní Hodnoty
JIA diagnóz podle pacienta a rodinné anamnézy, příznaků, počet spojů podílejí, laboratorní testy a někdy imaging.
Laboratorní Testy:
- Sedimentace Erytrocytů (ESR nebo sedimentace): nespecifický marker pro JIA, to je používáno spíše k vyloučení jiné podmínky a na pomoc při určování klasifikace podtypu JIA. Zvýšená rychlost může naznačovat zánět. V systémové JIA bude rychlost sed zvýšena, polyartikulární JIA obvykle vede ke zvýšené rychlosti sed a rychlost sed je často normální u pauciartikulární JIA.
- Anti-nukleární protilátka (ANA): detekuje protijaderná těla, která se běžně vyskytují u osob s autoimunitním onemocněním. U pauciartikulární JIA má ANA obvykle pozitivní testy. U pacientů se systémovou JIA ANA obvykle testuje negativní. ANA má větší pravděpodobnost pozitivního testu u nemocí, které by mohly být diferenciální diagnózou JIA (SLE nebo sklerodermie), než u JIA. Pozitivní ANA, která je extrémně zvýšená, by mohla naznačovat zvýšené riziko postižení očí a může naznačovat, že JIA může postoupit k SLE dospělého typu.
- kompletní krevní obraz (CBC): nespecifický test na JIA. Anémie je častá u dětí s JIA, proto by mohla být zjištěna nízká hladina hemoglobinu. Bílé krvinky a krevní destičky jsou často normální u pacientů s JIA.
- revmatoidní faktor (RF): ačkoli se častěji vyskytuje u dospělých s RA, pozitivní RF lze nalézt u pacientů s polyartikulární JIA. RF se obvykle používá k pomoci při klasifikaci podtypu JIA. Pozitivní RF by mohla naznačovat, že JIA bude postupovat k dospělému RA.
- Anti-Cyklické Citrulínového Peptidu (anti-CCP) Protilátky: Může být zjištěn u zdravých jedinců před nástupem RA, a může předvídat vývoj nediferencované artritidy do revmatoidní artritidy.
Imaging: zobrazování je nespecifická pro testování pro JIA může prokázat poškození kloubu, zlomeniny, nádory, infekce a/nebo vrozené vady všechny, ve které by pomohlo zúžit nebo vyloučit onemocnění s podobnými příznaky a symptomy.
- X-paprsky,
- Kostní scan
- MR
- CT
- Souboj-Energie X-Ray Absorpciometrie (DEXA)
Další Testy:
- Punkce: Často známý jako společné usilování. Odstranění a testování synoviální tekutiny postižených kloubů lze použít k vyloučení infekce a pomoci při identifikaci příčiny artritidy.
- Synoviální Biopsie: Odstranění malé části synoviální tkáně z postiženého kloubu může pomoci při určení příčiny zánětu a synoviální poškození.
etiologie / příčiny
etiologie je do značné míry neznámá. Některé důkazy podporují spouštěče prostředí, virové nebo bakteriální infekce nebo genetickou predispozici. S dalším výzkumem existují naděje na identifikaci molekulárních biomarkerů, které pomohou při diagnostice a léčbě JIA.
toto onemocnění je považováno za autoimunitní onemocnění, což znamená, že imunitní systém těla napadá vlastní tkáň namísto cizích tkání. V JIA imunitní buňky těla a autoanittěla napadají synovium. Jako reakce na útok se synovium zapálí a podráždí. Tato reakce způsobuje synovii houstnout a růst abnormálně, tento abnormální růst nakonec způsobí poškození kosti a chrupavky kloubu a okolních tkání.
vědci začínají věřit, že ne všechny formy JIA jsou autoimunitní. Systémová JIA je nyní přesněji definuje v autozánětlivého onemocnění oproti autoimunitní. To znamená, že zatímco imunitní systém je stále aktivní, jako v autoimunitních onemocnění, zánět a imunitní aktivita není způsobena autoprotilátky, ale spíše o jiné části imunitního systému, která, když funguje správně, by měly způsobit bílé krvinky zničit škodlivé vetřelce. Pokud tento systém nefunguje správně, způsobuje z neznámých důvodů zánět, horečku a vyrážku.
systémové postižení
viz každý podtyp JIA výše.
Lékařské Řízení (současné nejlepší důkazy)
cílem léčby JIA je zastavit nebo zpomalit progresi zánětu, zmírnění příznaků (otok, bolest, ztuhlost), zlepšení funkce (udržení plné/funkční ROM), a zabránit dalšímu poškození kloubů. Tyto cíle jsou splněny nalezením správné kombinace léků (uvedených výše), které nejlépe prospívají dítěti.
JIA by měl následovat revmatolog (ideálně pediatrický revmatolog) nebo rodinný praktický lékař. Týmový přístup je nejlepší při léčbě dětí s JIA, tým může zahrnovat jakoukoli kombinaci následujících zdravotnických pracovníků:
- Revmatolog, dětské revmatolog – správa progrese JIA a rozvíjet správné lékařské ošetření plán konkrétní dítě
- Pediatra nebo rodina praxe lékaře – sledovat zdravotní stav pacienta
- fyzioterapeut – zachovat funkci kloubů a sílu, naučit společné ochrany, zachování energie, minimalizovat bolest svalů
- Pracovní terapeut – pomoc s společné ochrany, zachování energie, udržovat horní končetiny (ruce) funkce
- Oční lékař – monitor možné, oční komplikace, které mohou doprovázet JIA a/nebo jsou vedlejší účinky léků
- Zubaře a ortodontista – pomoci sledovat čelisti zapojení, a podpory v péči o dutinu ústní v důsledku možných omezení funkce ruky sekundární JIA
- Poradce nebo psychologa – podpora dítěte a rodiny udržet své pocity o onemocnění a jeho léčbu „vyřešeno“
- ortoped – v případě, že operace je nutné během léčby JIA
- Dietologem – to je důležité pro děti s JIA pro udržení zdravé hmotnosti zmírnit některé zátěže o hmotnosti nosných kloubů. Je také důležité zajistit, má dítě vyváženou stravu se všemi základních živin
- Lékárník – další úroveň, aby zajistily, že léky předepsané pro léčbu JIA a jakékoli jiné léky, dítě může být s ne potenciálně negativně komunikovat s navzájem a/nebo potraviny dítě může konzumovat
- Sociální pracovník může pomoci dítěti a rodině identifikovat užitečné zdroje pro léčbu JIA
- Revmatologie sestra – slouží jako způsob, jak-položit mezi lékařem a pacientem v mezi návštěvami v ordinaci
- Školní zdravotní sestra – pomoci dítěti zvládněte onemocnění ve škole, pokud je školní věk
kromě léků k léčbě JIA patří mezi další reduktory symptomů:
- Horké nebo studené zábaly
- Teplé koupele nebo sprchy
- Jemný ROM
- Zůstat aktivní, udržet funkci a ROM, skvělá forma cvičení je plavání, protože je to nízký dopad a nevyžaduje opakované namáhání nosných kloubů
- Udržení zdravé hmotnosti je velmi důležité, aby snížení stresu z hmotnosti nosných kloubů
- procedury Fyzikální terapie
- Relaxační techniky pro uvolnění svalového napětí
Fyzikální Terapie Řízení (současné nejlepší důkazy)
Fyzikální terapie je důležitou součástí léčba JIA. Je důležité, aby dítě zůstalo aktivní a zapojilo se do sportu a aktivit se svými vrstevníky a přáteli. Zatímco bolest může omezit množství aktivit, které dítě zvládne, je důležité podporovat účast, během lhůty nebo prominutí a umožňují odpočinek a příznakem redukční terapie v období vzplanutí. Pravidelná aktivita a obecné cvičební programy pomáhají udržovat rozsah pohybu v afektivních kloubech, budovat a udržovat sílu, udržovat funkci a mohou dokonce pomoci při snižování symptomů.
Aspekty, které by měla být zaměřena na během fyzické terapie jsou následující:
- Svalový tonus
- Posilování
- Rozsah pohybu
- Natahování
- Vzdělávání na ochranu kloubů
- Domácí cvičení plán
- Vzdělávání na bolesti, snížení techniky
- Svalová relaxace techniky
- Dlahy nebo protetiky možná bylo prospěšné, pomáhají udržovat normální kostí a kloubů růst/zabránění deformace během růstu
Některé postupy, které mohou být použity k pomoci snížit příznaky, jako jsou bolest:
- Ultrazvuk
- poklesy Parafín (ruce a nohy, a primárně)
- Vlhký obklad (hot pack)
- Hydroterapie (teplé)
- Studený balení
Preferovaná Praxe Vzory:
Juvenilní Idiopatické (Revmatoidní) Artritida
- 4A: Primární Prevence/Snížení Rizika pro kostní Demineralizace (nízká hustota kostí)
- 4E: Porucha Pohyblivosti Kloubů, Motorické Funkce, Svalový Výkon a Rozsah Pohybu Spojený s Lokalizovaný Zánět
- 5B: Postižené Neuromotor Rozvoj
Dospělých pacientů s Revmatoidní Artritidou
- 4A
- 4B: poruchy Držení těla (krční zapojení)
- 4C: Porucha Svalového Výkonu
- 4D: Porucha Pohyblivosti Kloubů, Motorické Funkce, Svalový Výkon a Rozsah Pohybu Spojený s Pojivové Tkáně Dysfunkce
- 4H: Porucha Pohyblivosti Kloubů, Motorické Funkce, Výkonnost svalů a Rozsah Pohybu Spojená s Společné Kloubu
- 4I: Zhoršená Kloubní Pohyblivost, Motorické Funkce, Svalový Výkon a Rozsah Pohybu Spojené s Kostní nebo Měkké Tkáně Chirurgie ( tenosynovectomy, šlachy rekonstrukce)
- 5H: Porucha Motorické Funkce, Periferní Nervové Integrity a Smyslové Celistvosti Spojit s Nonprogressive Poruchy Míchy (krční páteře)
- 6B: Zhoršenou Aerobní Kapacitu/Výdrž Spojené s Deconditioning
Diferenciální Diagnóza
Některé známky a příznaky JIA jsou sdíleny s těmi z následujících onemocnění:
- Lyme Nemoc
- Revmatická horečka
- Osteomyelitida
- Psoriatické artritidy
- Zánětlivé onemocnění střev
- Leukémie
- Caffey Onemocnění
- Chronická Eozinofilní Granulom
- Osteoporóza
- Involuční Osteoartrózy
kazuistiky/ Case Studies
- Condon C, Gormley J., Hussey. J. přehled úrovní fyzické aktivity dětí s juvenilní artritidou. Recenze Fyzikální Terapie . Prosinec 2009; 14 (6): 411-417. Dostupné z: Academic Search Premier, Ipswich, MA.
- Hoffart C., Sherry D.. proquest.umi.com.libproxy.bellarmine.edu/pqdweb, časopis muskuloskeletální medicíny . 2010;27:106-108. Dostupné z: Proquest Nursing & spojenecký zdravotní zdroj. Číslo dokladu: 2096479861.
- Hutzal C, Wright F, Stephens S, Schneiderman-Walker, J., Feldman B. Kvalitativní Studie Fitness Instruktoři Se Zkušeností Předních Cvičební Program pro Děti s Juvenilní Idiopatickou Artritidou. Fyzikální & pracovní terapie v pediatrii . Listopad 2009; 29 (4): 409-425. Dostupné z: Academic Search Premier, Ipswich, MA.
- Fragala-Pinkham M, Dumas H, Barlow C, Pasternak a. program vodní fyzikální terapie v dětské rehabilitační nemocnici: řada případů. Pediatrická Fyzikální Terapie . Březen 2009; 21 (1): 68-78. K dispozici od: CINAHL s plným textem, Ipswich, MA.
Zdroje
- Národní Centrum pro Biotechnologické Informace, USA Národní Knihovna Medicíny www.ncbi.nlm.nih.gov/pubmedhealth
- eMedicine z WebMD. emedicine.medscape.com/
- Arthritis Foundation www.arthritis.org/
- Artritidy Dnes www.arthritistoday.org/
- Děti Zdraví kidshealth.org/
- Revmatologie Image Banky images.rheumatology.org/albums.php
Klinické Studie:
- Juvenilní Revmatoidní Artritidy Výzkum Registru (Podporovaný Národní Institut Artritidy a Pohybového aparátu a Kožních Onemocnění, Cincinnati dětské Nemocnice Medical Center, Cinncinnati, OH) clinicaltrials.gov/ct/show/NCT00090571
- Aktuální JRA klinických studiích: www.clinicaltrials.gov/ct2/results
viz přidávání odkazů tutorial.